
Коллектив авторов
Внутренние болезни
Митральный стеноз
Определение. Митральный стеноз – это порок сердца с обструкцией притока крови в левый желудочек на уровне митрального клапана.
Распространенность. «Чистый» стеноз составляет 25 % всех клапанных пороков, а комбинированный порок – еще 40 %. Соотношение женщин и мужчин – 4: 1.
Этиология. Митральный стеноз у абсолютного большинства больных является следствием ревматического эндокардита. В исключительно редких случаях порок может быть врожденным или осложнять течение серотонинпродуцирующих опухолей (карциноид) и системной красной волчанки.
Патогенез (гемодинамические изменения). Нормальное митральное отверстие имеет площадь 4 – 6 см2. В покое атриовентрикулярный ток крови идет только через центр площадью 2 см2 при градиенте давления 5 мм рт. ст. При увеличении кровотока (физические нагрузки) используется вся площадь атриовентрикулярного отверстия. Поэтому при небольшом сужении (до 2см2) в покое отсутствует повышение сопротивления кровотоку на уровне митрального клапана. При более резком сужении или же у пациентов с небольшим митральным стенозом при физической нагрузке возникает затруднение к поступлению крови из левого предсердия в левый желудочек во время его диастолы. Это приводит к повышению давления в левом предсердии с постепенным развитием его гипертрофии и дилатации. При выраженном стенозе (площадь отверстия < 1 см2) давление в левом предсердии в покое составляет 25 – 30 мм рт. ст. Оно ретроградно передается через легочные вены, не имеющие клапанов, к капиллярам и легочной артерии. В ответ повышается давление в правом желудочке, возникает его гиперфункция и гипертрофия. Повышение давления в легочной артерии поддерживает градиент, способствующий прохождению крови через суженное митральное отверстие. С утяжелением стеноза увеличение давления в левом предсердии и легочная гипертензия становятся постоянными – так называемая пассивная легочная гипертензия, при которой подъем легочного капиллярного давления до уровня осмотического давления плазмы создает условия для транссудации жидкости в альвеолы и развития отека легких. Однако благодаря усилению лимфооттока из легких и рефлекторному сужению легочных артериол риск развития отека легких значительно уменьшается.
У части больных рефлекторная артериолярная вазоконстрикция оказывается чрезмерной и вызывает непропорционально резкий подъем давления в легочной артерии (иногда до уровня системного) — активная легочная гипертензия. В этих условиях резко возрастает нагрузка на правый желудочек, возникает его гипертрофия с последующей дилатацией и застоем крови в большом круге кровообращения.
Морфология. Выделяют три морфологических варианта митрального стеноза:
1) комиссуральный, при котором створки митрального клапана срастаются по краям их смыкания (комиссурам). В этих случаях обычно формируется «чистый» митральный стеноз;
2) клапанный, при котором резко изменены створки клапана (фиброз, обызвествление). Порок обычно комбинированный;
3) хордальный, при котором изменения створок сочетаются с поражением хорд (их укорочение, склерозирование). Укороченные, частично спаянные хорды увлекают вниз в полость левого желудочка весь клапанный аппарат, образующий малоподвижную воронку с плотными сращенными краями. Со временем створки стойко иммобилизуются в неправильном положении, поэтому не только их открытие, но и закрытие становится неполноценным, и к стенозу присоединяется недостаточность митрального клапана.
Нередко все три формы стеноза сочетаются, но при этом одна из них, как правило, является преобладающей.
Классификация. Общепринятой классификации митрального стеноза нет. Наиболее часто используемые классификации представлены в табл. 1.17.
Существует также хирургическая классификация, в основе которой лежат клинические проявления заболевания.
Клиническая картина. Симптоматология митрального стеноза отражает его выраженность и наличие осложнений. Наиболее ранними симптомами митрального стеноза являются слабость, утомляемость и одышка. Одышка вначале возникает при значительной физической нагрузке, в последующем она принимает постоянный характер и усиливается в положении лежа. При сильной одышке обычно появляется кашель, реже – кровохарканье из-за разрыва легочно-бронхиальных венозных соустий, характерных для легочной гипертензии. Периодически, чаще в ночное время, одышка принимает характер удушья, заканчивающегося развитием отека легких.
Таблица 1.17
Классификация митрального стеноза
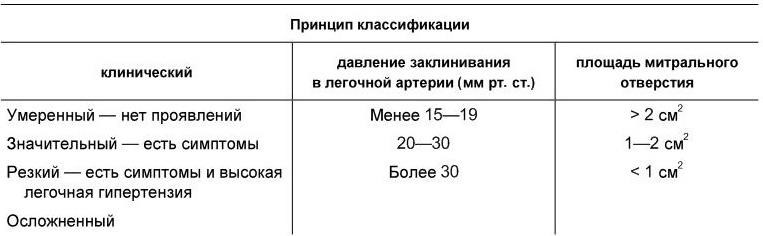
Характерной жалобой больных является также ощущение сердцебиений, возникающее нередко при минимальной физической нагрузке. Наиболее часто сердцебиения отмечаются при присоединении мерцательной аритмии. При физикальном исследовании в фазу полной компенсации осмотр больного не выявляет существенных изменений. Размеры сердца в этот период также не изменены, за исключением незначительного расширения границы относительной тупости за счет увеличения левого предсердия. При пальпации нередко над верхушкой сердца выявляется диастолическое дрожание («кошачье мурлыканье»). Уже в этот период выявляются типичные аускультативные признаки митрального стеноза. К числу наиболее характерных проявлений относятся громкий (хлопающий) I тон, звук открытия митрального клапана («митральный щелчок») и диастолический шум. Громкий I тон выслушивается как при синусовом ритме (если нет удлинения интервала P – Q), так и при мерцательной аритмии. Громкость I тона особенно выражена в начальных стадиях сужения. Со временем, когда створки становятся малоподвижными, громкость I тона уменьшается, и он может стать нормальным. Звук открытия митрального клапана выслушивается в начале диастолы над верхушкой. Он хорошо проводится к основанию сердца и сохраняется при мерцательной аритмии. Интенсивность звука резко уменьшается при полной обездвиженности клапана (резкий фиброз и кальциноз створок).
Диастолический шум с максимумом у верхушки сердца начинается сразу же после тона открытия митрального клапана и продолжается в течение всей диастолы. Шум нередко усиливается в конце диастолы из-за усиления кровотока в результате сокращения левого предсердия (пресистолический шум). Поэтому пресистолическое усиление шума исчезает при присоединении мерцательной аритмии. Интенсивность шума нарастает при усилении кровотока (физические нагрузки) и в положении больного на левом боку.
Повышение давления в системе легочной артерии проявляется усилением легочного компонента II тона. При выраженной легочной гипертензии могут выслушиваться пульмональный тон изгнания, систолический шум над легочной артерией, а также диастолический шум пульмональной регургитации (шум Грехема – Стилла). Развитие гипертрофии и дилатации правого желудочка проявляется усилением сердечного толчка, расширением абсолютной тупости и увеличением размеров сердца. При резкой дилатации правого желудочка появляются пульсация шейных вен и систолический шум относительной недостаточности трехстворчатого клапана. Присоединение застоя в малом и большом кругах кровообращения проявляется соответствующими изменениями.
Инструментальная диагностика. ЭКГ обычно выявляет признаки гипертрофии правого желудочка, увеличения левого предсердия (P. mitrale), у части больных – мерцание (трепетание) предсердий.
При рентгенологическом исследовании наблюдается увеличение левого предсердия, при тяжелом стенозе – расширение легочной артерии и правого желудочка, признаки интерстициального отека легких (линии Керли). Фонокардиография подтверждает данные аускультации.
Из неинвазивных методов самую ценную информацию дает эхокардиография, позволяющая рассчитать площадь митрального отверстия и градиент давления, оценить кровоток через митральный клапан, измерить давление в легочной артерии, определить выраженность кальциноза створок, степень укорочения хорд, величину левого предсердия и наличие в нем тромбов, измерить объем левого и правого желудочка.
Необходимости в использовании инвазивных методов исследования для подтверждения диагноза нет.
Диагноз. В диагнозе необходимо отразить активность ревматизма, наличие осложнений. Тяжесть стеноза обычно не отражается.
Примеры формулировки диагноза:
1. Ревматизм, неактивная фаза. Митральный стеноз. Мерцательная аритмия. Сердечная недостаточность III ф. к. по NYHA.
2. Ревматизм, активная фаза. Комбинированный митральный порок с преобладанием стеноза. Отек легких 15.09.98.
Дифференциальный диагноз проводится с миксомой левого предсердия, дефектом межпредсердной перегородки. Для миксомы характерна большая изменчивость аускультативных данных. При дефекте межпредсердной перегородки обычно выявляется широкое фиксированное расщепление II тона, тон и шум изгнания над легочной артерией, признаки диастолической перегрузки правого желудочка. В редких случаях диагноз затруднен при других состояниях, сопровождающихся повышением давления в легочной артерии (первичная легочная гипертензия, повторные эмболии в систему легочной артерии и др.).
Течение. Заболевание неуклонно прогрессирует, однако скорость сужения резко варьирует у различных больных. Быстрое прогрессирование стенозирования отмечается у лиц с выраженной деформацией створок клапана и подклапанных структур. Ухудшение состояния больных обычно обусловлено присоединением осложнений, особенно мерцательной аритмии. К числу других осложнений относятся эмболии, отек легких, хроническая сердечная недостаточность, наклонность к воспалительным заболеваниям бронхов и легких, инфекционный эндокардит.
Прогноз и исходы. При отсутствии своевременной хирургической коррекции прогноз неблагоприятный, хотя при слабом и умеренном стенозе у многих больных возможно длительное бессимптомное течение (до 20 лет). Наиболее частая причина смерти – сердечная недостаточность.
Лечение хирургическое. Показанием к коррекции являются появление первых симптомов декомпенсации у больного с площадью митрального отверстия < 1 см2, наличие бессимптомного тяжелого митрального стеноза с выраженной легочной гипертензией (> 60 мм рт. ст.). Используются баллонная вальвулопластика, комиссуротомия, при резкой деформации клапана и кальцинозе – протезирование клапана. При невозможности коррекции порока проводится медикаментозная терапия и профилактика осложнений (сердечная недостаточность, аритмии, эмболии).
Аортальная недостаточность
Определение. Аортальная недостаточность – порок, обусловленный поражением клапана или расширением клапанного кольца, в результате чего створки в диастоле полностью не смыкаются и возникает регургитация крови из аорты в левый желудочек.
Распространенность. Изолированная аортальная недостаточность – относительно редкий порок сердца. Она встречается во всех возрастных группах, чаще у мужчин, чем у женщин (отношение 3: 1).
Этиология. По скорости развития различают хроническую (80 %) и острую (20 %) аортальную недостаточность. Хроническая клапанная аортальная недостаточность обычно бывает обусловлена ревматизмом или инфекционным эндокардитом, реже – это врожденный порок (двустворчатый клапан). Расширение кольца аортального клапана может возникать при тяжелой артериальной гипертензии, сифилитическом аортите, атеросклерозе аорты (аневризма), синдроме Марфана и Рейтера, анкилозирующем спондилите. Острая аортальная недостаточность возникает при разрыве (отрыве) створки клапана (травма, инфекционный эндокардит) и при расслаивающей аневризме восходящего отдела аорты.
Патогенез (гемодинамические изменения). При регургитации крови из аорты возникает объемная перегрузка левого желудочка и по механизму Франка – Старлинга увеличивается сократимость левого желудочка. Нарастание объема регургитации приводит к расширению полости и массы миокарда левого желудочка. Своеобразным механизмом компенсации является рефлекторно обусловленное снижение периферического сопротивления, облегчающее систолический выброс и уменьшающее степень регургитации. При резкой аортальной недостаточности дополнительным механизмом компенсации является усиление сокращения левого предсердия. Все эти механизмы в течение длительного периода (20 – 40 лет) поддерживают сердечный выброс на нормальном уровне, и кровоснабжение организма не нарушается. Понижение выброса всегда означает истощение компенсаторных механизмов. С возникновением сердечной недостаточности повышается периферическое сопротивление, что способствует увеличению регургитации в левый желудочек и добавляет к нагрузке объемом нагрузку давлением. Возникает порочный круг, объясняющий особенность сердечной недостаточности: раз возникнув, она плохо поддается медикаментозной терапии и быстро прогрессирует. При острой аортальной недостаточности левый желудочек в диастолу не в состоянии вместить количество крови, поступающее из левого предсердия и возвращающееся из аорты. Поэтому быстро развивается острая левожелудочковая недостаточность.
Морфология. При клапанном пороке створки деформированы, укорочены. В них нередко выявляются отложения кальция. Кальциноз обычно максимально выражен при двустворчатом клапане. При расширении аортального кольца створки обычно нормальные, но представлены изменения, обусловленные основным заболеванием (сифилис, синдром Марфана и др.).
Классификация. Выделяют острую и хроническую аортальную недостаточность, обусловленную поражением створок аортального клапана и расширением клапанного кольца. Общепринятой классификации аортальной недостаточности по ее выраженности нет.
В настоящее время принято выделять четыре степени регургитации, оцениваемой при Допплер эхокардиографическом исследовании:
I степень – регургитация менее 20 %;
II степень – 20 – 35 %;
III степень – 35 – 50 %;
IV степень – регургитация более 50 %.
Клиническая картина. Клинические проявления определяются этиологией аортальной недостаточности, ее тяжестью, темпом развития, состоянием компенсации. Наиболее благоприятно протекает ревматический порок и аортальная недостаточность при двустворчатом клапане. Многие больные в течение 10 – 20 лет могут не иметь симптомов. Значительно раньше появляются симптомы при расширении аортального кольца. При острой аортальной недостаточности симптомы нередко появляются в первые часы – дни после возникновения дефекта створки (острая левожелудочковая сердечная недостаточность).
При хронической аортальный недостаточности более, чем у половины больных в момент установления диагноза субъективные симптомы отсутствуют, несмотря на наличие значительной кардиомегалии. При ревматическом пороке жалобы появляются на четвертом-пятом десятилетиях жизни. Наиболее типичными из них являются утомляемость, ощущения сильных ударов сердца в грудную клетку, пульсации в голове, головокружения, длительные неинтенсивные боли в прекордиальной области (кардиалгии), реже – стенокардия, пароксизмы слабости. Постепенно возникают проявления сердечной недостаточности.
При физикальном исследовании у больных с пороком, сформированным в детском или юношеском возрасте, определяется деформация грудной клетки («сердечный горб»), выраженная пульсация крупных артерий, реже – мелких сосудов ногтевого ложа (при надавливании), зрачков. Пульс скорый и высокий, значительно увеличено систолическое и уменьшено – диастолическое артериальное давление (большое пульсовое давление).
Исследование сердца обычно выявляет резкую кардиомегалию, верхушечный толчок смещен вниз и влево. Самым характерным и ранним признаком аортальной недостаточности является диастолический шум. Он начинается с аортальным компонентом II тона (ранний шум) и, постепенно убывая, продолжается до середины диастолы или даже до ее окончания. Шум обычно максимален в III – IV межреберье слева от грудины, хорошо проводится как к основанию, так и к верхушке сердца. При расширении корня аорты максимальная интенсивность шума может выявляться во II – III межреберьях у правого края грудины. Шум усиливается в положении сидя или стоя с наклоном вперед, а также при задержке дыхания после глубокого выдоха. Практически всегда над основанием сердца выслушивается систолический шум, обусловленный выбросом с большой скоростью увеличенного объема крови, нередко так же выявляется аортальный тон изгнания.
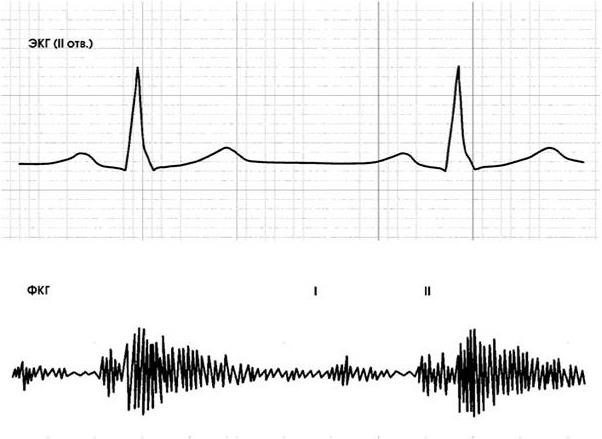
Рис. 1.9. Фонокардиограмма больного с недостаточностью аортального клапана.
ФКГ зарегистрирована в III межреберье слева. I и II тоны резко ослаблены. Ранний диастолический шум (убывающий) занимает всю диастолу
У отдельных больных с тяжелой аортальной недостаточностью над верхушкой сердца выслушивается своеобразный низкочастотный диастолический шум — шум Флинта. Генез шума Флинта объясняют различно: одни – сужением митрального отверстия из-за приподнимания медиальной створки митрального клапана струей аортальной регургитации, другие считают, что шум Флинта – шум аортальной регургитации, «отфильтрованный» от высоких частот при проведении к верхушке. Интенсивность I тона нередко не изменена. II тон может быть как резко ослаблен (резкая деструкция створок при инфекционном эндокардите), так и усилен (уплотнение створок при сохраненной подвижности у больных с сифилитическим аортритом). При резкой дилатации полости левого желудочка могут выслушиваться патологические III и IV тоны.
Дополнительные аускультативные признаки тяжелой аортальной недостаточности — симптом Траубе – громкий двойной тон в каждом сердечном цикле при выслушивании над бедренной артерией, а при ее легкой компрессии – систолодиастолический шум — симптом Дюрозье. Оба признака четко отражают увеличение пульсового давления и не несут самостоятельной информации.
Инструментальная диагностика. ЭКГ выявляет признаки гипертрофии и перегрузки левого желудочка, рентгенологическое исследование – кардиомегалию за счет дилатации левого желудочка (иногда – резчайшую), нередко – увеличение левого предсердия, расширение и усиление пульсации восходящей аорты. Фонокардиография подтверждает данные аускультации (рис. 1.9).
При эхокардиографии выявляются очень важные косвенные признаки порока: вибрация медиальной створки митрального клапана под влиянием двух токов крови – аортального и митрального, снижение амплитуды движения митрального клапана к открытию и его преждевременное закрытие, увеличение движения задней стенки левого желудочка и межжелудочковой перегородки, двухмерная эхокардиография позволяет оценить морфологию клапана, допплеровское исследование – выраженность регургитации. Для уточнения диагноза, как правило, нет необходимости в использовании инвазивных методов.
Диагноз. В диагнозе отражаются основное заболевание, наличие порока, его осложнения.
Примеры формулировки диагноза:
1. Ревматизм, неактивная фаза. Недостаточность аортального клапана.
2. Инфекционный эндокардит. Недостаточность аортального клапана. Разрыв створки. Отек легких, 07.05.97.
Дифференциальный диагноз. Проводится с пульмональной недостаточностью из-за очень близкого по аускультативным характеристикам шума, открытым артериальным протоком, разрывом аневризмы синуса Вальсальвы. Увеличение пульсового давления и периферические признаки аортальной недостаточности могут быть при ряде заболеваний с гиперкинетическим кровообращением: тиреотоксикоз и анемия; гемодинамические ситуации с быстрым оттоком крови из артериальной системы (шунт слева – направо), например, при открытом артериальном протоке, разрыве синуса Вальсальвы, артериовенозной фистуле.
Течение хронической аортальной недостаточности относительно благоприятное. Однако по прошествии иногда многих лет развивается сердечная недостаточность, для которой характерно быстрое прогрессирование. Острая аортальная недостаточность проявляется выраженным застоем в малом круге кровообращения.
Прогноз и исходы. Прогноз неблагоприятный. Основная причина смерти – сердечная недостаточность.
Лечение оперативное. Острая аортальная недостаточность – показание к неотложному хирургическому вмешательству. Показаниями к протезированию при хроническом течении является появление симптомов и/или наличие выраженной дилатации левого желудочка (конечно-диастолический диаметр ≥ 80 мм и/или конечно-систолический размер > 55 мм). Отдаленный прогноз хороший. При невозможности оперативного лечения проводится медикаментозная терапия (профилактика и лечение сердечной недостаточности и других осложнений).
Аортальный стеноз
Определение. Аортальный стеноз – это порок с обструкцией пути оттока левого желудочка.
Распространенность. Истинная распространенность аортального стеноза неизвестна.
Этиология. Аортальный стеноз может быть ревматическим (около 24 %), сенильнодегенеративным с кальцинозом (около 33 %), результатом фиброза врожденного бикуспидального клапана (около 38 %), врожденным (около 2 %), атеросклеротическим при гиперлипидемии II типа (не более 2 %). Кальциноз аортального клапана обычно развивается у лиц в возрасте старше 50 лет. Врожденный аортальный стеноз чаще надклапанный. У лиц с гипертрофической кардиомиопатией нередко отмечается нарушение опорожнения левого желудочка из-за обструкции в пути его оттока (подклапанный стеноз).
Патогенез (гемодинамические изменения). В норме площадь аортального отверстия 3 – 5 см2 и сужение наполовину не вызывает градиента давления, проявляясь лишь вихревым кровотоком, создающим характерный шум при изгнании крови в аорту. Гемодинамически значимое сужение возникает при уменьшении площади до 30 %. В этом случае повышение давления в левом желудочке, обеспечивающее адекватный выброс, является мощным стимулом к концентрической гипертрофии (без увеличения объема). Из-за резкого утолщения стенки гипертрофированного миокарда левого желудочка растяжимость его стенки уменьшается, что затрудняет диастолическое заполнение и вызывает подъем конечного диастолического давления, требующего усиления работы левого предсердия. В ответ на это возникает гипертрофия левого предсердия, которая обеспечивает нормальное диастолическое заполнение, необходимое для эффективного сокращения левого желудочка. Сердечный выброс длительно поддерживается на нормальном уровне. Декомпенсация обычно проявляется застоем в малом круге кровообращения, позднее присоединяется и правожелудочковая сердечная недостаточность.
Морфология. При ревматизме наблюдается сращение свободных краев створок, их утолщение и деформация. При кальцинозе имеются грубые отложения кальция в аортальном кольце, в основании створок, а у больных с двустворчатым клапаном – и непосредственно в створках.
Классификация. В основе классификации лежат этиология, уровень обструкции, выраженность стеноза. По уровню обструкции различают клапанный (99 %), под- и надклапанный (не более 1 %) стенозы; по этиологии – ревматический, сенильный и кальциноз бикуспидального клапана; по степени стенозирования и скорости изгнания крови – легкий (площадь отверстия > 1,2 см2, скорость изгнания более 1 и менее 3 м/с), умеренный (0,75 – 1,2 см2 и 3 – 4 м/с соответственно) и тяжелый (< 0,75 см2 и более 4 м/с соответственно).
Клиническая картина. Аортальный стеноз длительно (десятилетия) может протекать бессимптомно. Появление симптомов обусловлено сердечной недостаточностью и/или резким снижением ударного объема.
Самым ранним симптомом сердечной недостаточности является одышка, постепенно нарастающая и сочетающаяся со снижением толерантности к физической нагрузке.
Второй по частоте симптом – боли в области сердца, чаще – кардиалгии, но возможны классические проявления стенокардии из-за дефицита коронарного кровообращения вследствие сочетания ряда неблагоприятных факторов: повышения метаболических потребностей гипертрофированного миокарда, очень высокого давления в полости левого желудочка, которое приводит к сдавлению субэндокардиальных сосудов, низкого перфузионного давления в коронарных артериях из-за снижения давления в аорте и, наконец, из-за уменьшения поступления крови в устья коронарных артерий в связи с падением бокового давления в аорте в области коронарных сосудов (феномен Вентуры) на фоне резкого ускорения кровотока через суженный аортальный клапан.
Третья группа симптомов связана с уменьшением перфузии мозга – головокружения, предобморочные состояния и реже – синкопальные состояния при нагрузке. Синкопальные состояния в покое обычно обусловлены желудочковыми аритмиями. Суправентрикулярные аритмии обычно возникают в поздней стадии заболевания при дилатации левого предсердия.
При физикальном исследовании в далеко зашедшей стадии заболевания отмечается снижение систолического и среднего артериального давления, умеренное увеличение размеров сердца влево, сильный верхушечный толчок, смещенный влево и вниз.
Наиболее характерным признаком аортального стеноза является грубый систолический шум изгнания с максимумом в середине систолы, локализованный в III межреберье слева у грудины. Шум широко иррадиирует. Интенсивность шума уменьшается при снижении ударного объема.
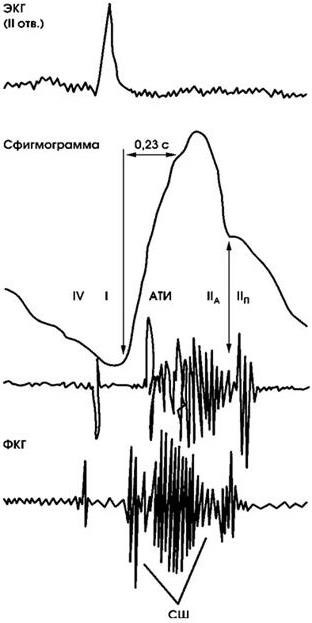
Рис. 1.10 Фонокардиограмма больного с клапанным артериальным стенозом.
ФКГ зарегестрирована в III межреберье слева у грудины. АТИ – аортальный тон изгнания; СШ – систолический шум ромбовидной формы
У большинства больных перед шумом выявляется аортальный тон изгнания. При тяжелом стенозе ослаблен II тон, нередко выслушивается III тон, а при присоединении сердечной недостаточности – IV тон.
Инструментальная диагностика. На ЭКГ обычно выявляются признаки гипертрофии левого желудочка. При рентгенологическом исследовании размеры сердца изменены незначительно, кардиомегалия обычно свидетельствует о наличии сердечной недостаточности. У части больных видны кальцинаты в проекции аортального клапана, постстенотическое расширение восходящего отдела аорты, а при наличии сердечной недостаточности – признаки застоя в малом круге кровообращения. Фонокардиограмма соответствует аускультативным данным (рис. 1.10).
Наиболее важным методом исследования является эхокардиография в сочетании с цветным допплеровским сканированием, позволяющим определить степень систолического раскрытия створок, их архитектонику, расположение, площадь аортального отверстия, трансвальвулярный градиент давления, толщину стенки левого желудочка и стенозом.
состояние его функции. Для уточнения диагноза нет необходимости в выполнении инвазивных исследований.
Диагноз. В диагнозе отражается этиология стеноза, наличие осложнений.
Примеры формулировки диагноза:
1. Кальциноз бикуспидального аортального клапана. Аортальный стеноз. Отек легких 05.05.98.
2. Ревматизм, неактивная фаза. Аортальный стеноз.
Дифференциальный диагноз. Систолический шум над основанием сердца нередко выявляется у больных с ускорением кровотока (тиреотоксикоз, анемия). Он является обязательным проявлением гипертрофической обструктивной кардиомиопатии, пульмонального стеноза. Шум может выслушиваться при расширении восходящей аорты, ее атеросклерозе, у лиц пожилого возраста при склерозе аортальных створок без стенозирования отверстия. Уточнение диагноза возможно при сопоставлении клинико-инструментальных данных. Течение относительно благоприятное. Однако у большинства больных с годами развивается сердечная недостаточность, нарушения ритма.
Прогноз и исходы. Умеренный аортальный стеноз существенно не сказывается на продолжительности жизни. Прогноз резко ухудшается при появлении симптомов (одышка, значительное снижение толерантности к физическим нагрузкам), с этого момента длительность жизни половины больных не превышает двух лет. Больные погибают внезапно (аритмии) или от прогрессирующей сердечной недостаточности.
Лечение хирургическое. Показанием к хирургическому лечению являются появление первых симптомов или же наличие тяжелого аортального стеноза даже при отсутствии клинических проявлений. Наиболее часто используется замена клапана. При отсутствии кальциноза допустимо баллонирование или комиссуротомия. Однако результаты баллонирования при аортальном стенозе хуже, чем при митральном. При невозможности устранения стеноза проводится симптоматическая терапия (лечение нарушений ритма, сердечной недостаточности). Учитывая наличие у многих пациентов с аортальным стенозом низких величин артериального давления, необходима большая осторожность при назначении нитратов и других препаратов, снижающих артериальное давление.
ПОРОКИ КЛАПАНОВ ПРАВЫХ ОТДЕЛОВ СЕРДЦА. Изолированные пороки клапана легочной артерии и трехстворчатого клапана встречаются редко. Чаще наблюдается относительная недостаточность этих клапанов, обусловленная повышением давления в легочной артерии.


