
Коллектив авторов
Инфекционные болезни у детей
Патогенетическая терапия должна быть тесно связана с этиотропной, т. е. ее следует проводить с учетом особенностей возбудителя и строить на основе современных данных о патогенезе инфекционного заболевания. Необходимо определять наличие и выраженность у больного ведущих патологических синдромов (сердечно-сосудистая, дыхательная, почечная, печеночная, надпочечниковая недостаточность; дегидратация; гипертермия; ацидоз и др.) и проводить лечение в соответствии с периодом и тяжестью патологического процесса.
В современных условиях существует много методов и средств патогенетической терапии, при этом одни и те же препараты могут одновременно воздействовать на разные звенья патогенеза и восстанавливать нарушенные функции организма.
У детей, особенно раннего возраста, при инфекции нередко возникают состояния, требующие проведения инфузионной терапии. Она необходима пациентам с тяжелыми формами заболеваний, сопровождающимися токсикозом, значительными нарушениями водно-электролитного баланса и КОС. В качестве дезинтоксикационного и антигипоксического средства у детей в возрасте старше 1 года используют реамберин (1,5 % раствор для в/в введения из расчета 6 – 10 мл/кг массы тела 1 раз в сутки курсом до 10 дней).
Характер инфузионной терапии зависит от степени и типа эксикоза (изотонический, вододефицитный, соледефицитный). Для проведения регидратационной терапии используют внутривенное капельное введение коллоидных препаратов (плазма крови, 5 – 10 % раствор альбумина, полиглюкин, неокомпенсан и др.) и глюкозо-солевых растворов. В ряде случаев эффективной является оральная регидратация (введение через рот глюкосолана, оралита, регидрона и др.). Необходимый объем жидкости определяют с учетом существующего дефицита, суточной возрастной потребности ребенка и продолжающихся патологических потерь. Терапия, направленная на коррекцию водно-электролитного обмена, проводится под контролем лабораторных данных (гематокрита, концентрации натрия, калия, хлоридов в плазме крови) и показателей, характеризующих КОС.
При выраженной сердечно-сосудистой недостаточности внутривенно вводят сердечные гликозиды (0,05 % раствор строфантина, 0,06 % раствор коргликона), для коррекции метаболического ацидоза используют 4 % раствор натрия гидрокарбоната.
С целью дегидратации внутривенно вводят диуретические средства (фуросемид, 10 – 15 % раствор маннитола, 2,4 % раствор эуфиллина). Для купирования судорог и оказания седативного действия используют 0,5 % раствор диазепама (седуксена), натриевую соль гамма-оксимасляной кислоты (ГОМК) внутривенно капельно с 5 % раствором глюкозы, 2,5 % раствор дипразина (пипольфена).
В терапии инфекционных заболеваний широко применяют гормоны коры надпочечников. Глюкокортикоиды оказывают противовоспалительное, противоаллергическое действие, обладают способностью регулировать обменные процессы. Кроме того, при тяжелых формах инфекционных болезней, протекающих с нарушением функции коры надпочечников, лечение кортикостероидными гормонами приобретает характер заместительной терапии. Патогенетически обосновано включение глюкокортикоидов в терапию кишечных токсикозов различной этиологии, менингококцемии, токсической дифтерии, вирусных и поствакцинальных энцефалитов, токсического гриппа, тяжелых форм кори и др. У детей чаще применяют преднизолон коротким курсом (3 – 6 дней). Следует учитывать, что при нерациональном применении глюкокортикоидов возрастает риск нежелательного воздействия на организм (снижение иммунитета, нарушение углеводного и водно-солевого обменов, подавление секреции собственных гормонов коры надпочечников).
Симптоматическая терапия направлена на борьбу с клиническими симптомами болезни. По показаниям используют жаропонижающие средства. Препаратами выбора являются ибупрофен (нурофен для детей) и парацетамол. Нурофен для детей в форме ректальных суппозиториев используют у детей от 3 мес. до 2 лет, в суспензии – от 3 мес. до 12 лет, нурофен в таблетках – от 6 лет и старше в разовой дозе 5 – 10 мг/кг 3 – 4 раза в сутки. Парацетамол назначают по 15 мг/кг не более 4 раз в сутки с интервалом не менее 4 ч. При необходимости внутримышечно вводят литическую смесь (анальгин, папаверин, пипольфен). При заболеваниях дыхательных путей применяют противокашлевые (тусупрекс, глауцин, либексин, синекод), отхаркивающие (мукалтин, бромгексин, амброксол, отвар корня алтея) препараты, муколитические средства (ацетилцистеин, карбоцистеин), комбинированные препараты (аскорил). Аскорил, имеющий в составе бромгексин, гвайфенезин и сальбутамол, оказывает отхаркивающее, муколитическое и бронхолитическое действие, применяется внутрь у детей до 6 лет по 5 мл, в возрасте 6 – 10 лет – по 5 – 10 мл 3 раза в день в течение 7 – 10 дней. С целью купирования болевого синдрома при заболеваниях желудочно-кишечного тракта назначают спазмолитики (папаверин, но-шпа), при дискинезиях кишечника, протекающих с запорами, – форлакс для детей.
В терапии инфекционных заболеваний широко используют витамины, витаминно-минеральные комплексы.
Веторон для детей – отечественный препарат, содержащий водорастворимую форму бета-каротина, аскорбиновую кислоту и альфа-токоферола ацетат в соотношении 1: 0,25: 0,25. Обладает иммуностимулирующим, антиоксидантным действием. Прием препарата приводит к значительному уменьшению дисфункций иммунитета у часто болеющих детей, способствует положительным изменениям показателей неспецифической иммунной защиты. Применение веторона для детей значительно снижает продолжительность и тяжесть заболеваний, способствуя более быстрому купированию симптомов интоксикации, кожных проявлений, а также уменьшает риск развития бактериальных осложнений. Хорошая переносимость и безопасность препарата доказана многолетним опытом применения, в том числе в ведущих лечебных и исследовательских центрах (Научный центр здоровья детей РАМН, Российская медицинская академия последипломного образования, НИИ гриппа РАМН и др.). Веторон для детей выпускается в виде раствора во флаконе с капельницей и в таблетках, назначается детям 3 лет и старше один раз в день во время еды в дозе от 3 до 7 капель (1 – 2 таблетки) в сутки в зависимости от возраста. В раствор предварительно добавляют небольшое количество воды или иного напитка.
В последние годы все чаще у детей используют натуропатические (гомеопатические) средства, разрешенные для назначения врачами общей практики (Приказ МЗ РФ от 29.11.1995 г. № 335).
Оциллококцинум (гомеопатический препарат на основе печени и сердца барбарийской утки) применяют для этиотропной терапии гриппа и других ОРВИ по следующей схеме: в первый день лечения по 1 дозе гранул 3 раза в день, далее по 1 дозе 2 раза в день в течение 3 – 5 дней; для профилактики – по 1 дозе 1 раз в неделю.
Для симптоматической терапии острых респираторных инфекций используются стодаль, коризалия, гомеовокс.
Сироп стодаль содержит Anemone pulsatilla, Rumex pulmonaria, Bryonia dionica, Ipecacuanha, Spongia tosta, Sticta pulmonaria, Antimonium tartaicum, Myocarde, Coccus cacti, Drosera, толуанский сироп, сироп полигала. Препарат обладает противокашлевым, отхаркивающим и муколитическим действием, эффективен при терапии как сухого, так и влажного кашля в дозировке: 1 чайная ложка сиропа 3 – 5 раз в день, курс 5 дней.
Коризалия (в составе Allium cepa, Belladonna, Sabadilla, Kalium bichromicum, Gelsemium, Pulsatilla) – препарат для лечения ринита с серозным, слизистым или гнойным отделяемым, применяется внутрь по 1 таблетке каждый час в первый день и каждые два часа в течение следующих 4 дней.
Гомеовокс – комплексный гомеопатический препарат, имеющий в составе Aconitum napellus, Arum triphyllum, Ferrum phosphoricum, Calendula officinalis, Spongia tosta, Atropa belladonna, Mercurius solubilis, Hepar sulfur, Kalii bichromicum, Populus candicans, Bryonia dioica. Оказывает противовоспалительный и муколитический эффекты, используется при ларингитах с охриплостью или потерей голоса по 2 драже внутрь каждый час в первый день терапии, далее по 2 драже 5 раз в день. Несомненными достоинствами перечисленных комплексных гомеопатических препаратов являются возможность применения у детей любого возраста, на фоне сопутствующих заболеваний, а также отсутствие побочных эффектов.
Инфлюцид – гомеопатическое средство для лечения и профилактики гриппа и других ОРВИ. Комплексный состав препарата (Aconitum D3, Gelsemium D3, Ipecacuanha D3, Phosphorus D5, Bryonia D2, Eupatorium perfoliatum D1) обеспечивает противовоспалительное, жаропонижающее, отхаркивающее и муколитическое действие, способствует укреплению иммунитета. Для лечения острых заболеваний детям от 3 до 6 лет инфлюцид назначают по 1 таблетке каждые 2 ч (не более 6 раз в сутки) до наступления улучшения, далее – по 1/2 таблетки 3 раза в день до полного выздоровления; детям 6 – 12 лет – по 1 таблетке каждый час (не более 7 – 8 таблеток в сутки) до улучшения, далее – по 1 таблетке 3 раза в день до выздоровления. Детям старше 12 лет и взрослым инфлюцид используют по 1 таблетке (10 кап. раствора) каждый час (не более 12 раз в день) до наступления улучшения, далее – по 1 – 2 таблетки (10 – 20 кап. раствора) 3 раза в день до полного выздоровления. Для профилактики гриппа и других ОРВИ инфлюцид применяют у детей 3 – 6 лет по 1/2 таблетки, 6 – 12 лет – по 1 таблетке 2 раза в сутки, у детей старше 12 лет и взрослых – по 1 таблетке (10 кап. раствора) 3 раза в сутки. Возможны аллергические реакции.
Тонзилотрен – комплексный гомеопатический препарат для лечения и профилактики ангины, хронического тонзиллита, аденоидита. В его состав входят Atropinum sulfuricum D5, Kalium bichromicum D4, Hepar sulfuris D3, Mercurius bijodatum D8, Silicea D2. Тонзилотрен обладает противовоспалительным и иммуномодулирующим действием. При острых заболеваниях назначается по следующей схеме: детям 3 – 12 лет по 1 таблетке каждые 2 ч (не более 8 раз в день) в течение 1 – 2 дней до наступления улучшения, далее – по 1 таблетке 3 раза в день до выздоровления. У детей старше 12 лет и взрослых препарат применяют в разовой дозе 1 таблетка каждый час (не более 12 раз в день) до улучшения, далее – по 1 – 2 таблетки 3 раза в день до полного выздоровления.
При хроническом тонзиллите тонзилотрен назначают детям 3 – 12 лет по 1 таблетке 3 раза в день, старше 12 лет и взрослым – по 1 – 2 таблетки 3 раза в день. Продолжительность приема – 6 – 8 нед. Тонзилотрен принимают за 30 мин до еды или через 30 мин после еды, медленно рассасывая. Возможны редкие нежелательные реакции – усиление слюноотделения, кожные сыпи.
ВАКЦИНОПРОФИЛАКТИКА ИНФЕКЦИЙ У ДЕТЕЙ
В борьбе с инфекционными заболеваниями все большее значение приобретают методы специфической профилактики. Защита от инфекции при помощи иммунизации известна уже многие сотни лет. Так, с древних времен китайцы втягивали в нос высушенные и измельченные корочки, взятые от больных оспой. Однако этот метод, названный вариоляцией, был связан с большим риском для жизни и здоровья. В XVIII в. Эдвард Дженнер впервые начал прививать людей с целью защиты их от натуральной оспы. Он втирал в скарифицированную (надрезанную) кожу каплю гноя, содержащего безвредный вирус коровьей оспы. Метод прививки Э. Дженнер назвал вакцинацией (лат. vaccinatio;отvacca – корова), а материал, взятый из коровьей оспенной пустулы, – вакциной.
Через 100 лет Луи Пастер разработал научные основы создания и применения вакцин из живых микробов. Он показал, что при естественном старении культур, выращивании возбудителей инфекционных болезней на необычных средах, воздействии на них неблагоприятных факторов окружающей среды, а также при пассировании микробов через организм невосприимчивых животных возможно резкое ослабление (аттенуация) вирулентности без существенного снижения антигенности.
Большой вклад в развитие вакцинопрофилактики внесли отечественные исследователи И. И. Мечников, П. Эрлих, П. Ф. Здродовский, А. М. Безредка, А. А. Смородинцев и др.
Цель вакцинации – создание специфической невосприимчивости к инфекционному заболеванию. Иммунизация должна быть безвредной и эффективной. Активный поствакцинальный иммунитет сохраняется в течение 5 – 10 лет – у привитых против кори, дифтерии, столбняка, полиомиелита, или в течение нескольких месяцев – у привитых против гриппа, брюшного тифа. Однако при своевременной ревакцинации иммунитет может сохраняться в течение всей жизни.
У детей, родившихся недоношенными или с пониженной массой тела, ответные реакции на иммунизацию выражены в такой же степени, как и у родившихся в срок детей того же возраста.
Иммунология вакцинального процесса. В иммунном ответе на введение вакцины участвуют макрофаги, Т-лимфоциты (эффекторные – цитотоксические, регуляторные – хелперы, Т-клетки памяти), В-лимфоциты (В-клетки памяти), продуцируемые плазматическими клетками антитела (IgM, IgG, IgA), а также цитокины (монокины, лимфокины).
После введения вакцины макрофаги захватывают антигенный материал, внутриклеточно расщепляют его и представляют фрагменты антигена на своей поверхности в иммуногенной форме (эпитопы). Т-лимфоциты распознают представленные макрофагом антигены и активируют В-лимфоциты, которые превращаются в плазматические клетки.
Образование антител в ответ на первичное введение антигена характеризуется тремя периодами.
Латентный период, или «лаг-фаза», — интервал времени между введением антигена (вакцины) в организм и появлением антител в крови. Его длительность составляет от нескольких суток до 2 нед. в зависимости от вида, дозы, способа введения антигена, особенностей иммунной системы ребенка.
Период роста характеризуется быстрым увеличением количества антител в крови. Продолжительность этого периода может составлять от 4 дней до 4 нед.: примерно 3 нед. в ответ на столбнячный и дифтерийный анатоксины, 2 нед. – на коклюшную вакцину. После введения коревой и паротитной вакцин количество специфических антител увеличивается быстро, что позволяет использовать активную иммунизацию для экстренной профилактики кори и эпидемического паротита в очагах инфекции (в первые 2 – 3 дня с момента контакта).
Период снижения наступает после достижения максимального содержания антител в крови, причем их количество снижается вначале быстро, а затем медленно в течение нескольких лет.
Существенным компонентом первичного иммунного ответа является выработка IgM, тогда как при вторичном иммунном ответе антитела представлены в основном IgG. Повторные введения антигена приводят к более быстрому и интенсивному иммунному ответу: «лаг-фаза» отсутствует или становится короче, максимальное содержание антител достигается быстрее, а период персистенции антител удлиняется.
Оптимальный промежуток времени между введениями вакцины – 1 – 2 мес. Сокращение интервала способствует нейтрализации антигенов предшествующими антителами, удлинение не вызывает снижения эффективности иммунизации, однако ведет к увеличению численности неиммунной прослойки населения.
У детей с неблагоприятным аллергоанамнезом в ответ на введение иммунных препаратов могут развиться аллергические реакции. Аллергенное действие оказывают коклюшный компонент вакцины АКДС, компоненты питательных сред и клеточных культур, на которых выращиваются вакцинные штаммы вирусов, а также антибиотики, используемые при производстве вакцин. Однако введение вакцины АКДС, хотя и может вызывать кратковременное повышение содержания общего IgE в крови, не приводит, как правило, к стойкому его увеличению. Применение анатоксинов у детей с аллергическими заболеваниями обычно не сопровождается увеличением количества специфических антител IgE к пищевым, бытовым и пыльцевым аллергенам.
Препараты, применяемые для иммунизации. Вакцины – препараты, получаемые из ослабленных, убитых микроорганизмов, продуктов их жизнедеятельности или созданные по генно-инженерной технологии и применяемые для активной иммунизации с целью специфической профилактики инфекций. Вакцины можно разделить на две основные группы: живые и инактивированные (убитые).
Живые вакцины производят на основе использования живых ослабленных микроорганизмов со стойко закрепленной авирулентностью. Вакцинные штаммы в организме человека размножаются и приводят к формированию стойкого и длительного иммунитета, по напряженности приближающегося к постинфекционному иммунитету. Живые вакцины, за исключением полиомиелитной, выпускаются в лиофилизированном виде и имеют длительный (до 1 года и более) срок годности. Живые вакцины термолабильны, в связи с чем их следует хранить и транспортировать при температуре 4 – 8 °C.
Применяют следующие живые вакцины: БЦЖ, оральную полиомиелитную, коревую, паротитную, краснушную; вакцины против гриппа, чумы, туляремии, бруцеллеза, сибирской язвы, лихорадки Ку, сыпного тифа. Противопоказания к вакцинации живыми вакцинами представлены в табл. 3 (см. с. 50).
Инактивированные (убитые) вакцины подразделяются на цельноклеточные (цельновирионные), расщепленные (сплит), субъединичные, рекомбинантные вакцины и анатоксины.
Цельноклеточные (цельновирионные) вакцины содержат инактивированные высокоочищенные неразрушенные (цельные) микроорганизмы, которые получают путем обезвреживания бактерий или вирусов с помощью химического (физического) воздействия. Цельноклеточные вакцины (коклюшная, антирабическая, лептоспирозная, полиомиелитная и др.) создают нестойкий гуморальный иммунитет, для достижения защитного уровня содержания специфических антител необходимо их повторное введение. Кроме того, цельноклеточные вакцины обладают высокой реактогенностью. Хранить вакцины следует при температуре 4 – 8 °C.
Расщепленные (сплит) вакцины содержат все фрагментированные очищенные частицы микроорганизмов, разъединенные с помощью детергентов (вакцины против гриппа – бегривак, ваксигрипп, флюарикс).
Субъединичные вакцины содержат лишь поверхностные антигенные фракции убитых микроорганизмов, что позволяет уменьшить в вакцине содержание белка и, следовательно, снизить ее аллергенность (вакцины против гриппа – инфлювак, гриппол, агриппал S1; поливалентная полисахаридная пневмококковая вакцина, полисахаридные менингококковые АиА+Свакцины, вакцина против гемофильной инфекции типа В, вакцина брюшнотифозная, содержащая Vi-антиген). Субъединичные вакцины слабореактогенны.
Рекомбинантные вакцины (против вирусного гепатита В – энджерикс В, H-B-Vax-II, эувакс В) созданы с использованием новейших генно-инженерных технологий. Так, для производства вакцины против гепатита В участок гена вируса гепатита В, кодирующего синтез поверхностного антигена вируса (HBsAg), встраивают в ДНК дрожжевых клеток, которые размножаются и продуцируют данный антиген. В дальнейшем белок HBsAg выделяют из дрожжевых клеток и очищают. Рекомбинантные вакцины безопасны и достаточно эффективны. Анатоксины изготавливают из экзотоксинов возбудителей путем обработки их 0,3 – 0,4 % раствором формалина при температуре 38 – 40 °C в течение 3 – 4 нед. Анатоксины адсорбируют на гидроокиси алюминия; они легко дозируются и комбинируются с другими вакцинными препаратами.
При введении анатоксинов вырабатывается только антитоксический иммунитет, поэтому они не предотвращают появления бактерионосительства. Анатоксины малореактогенны. Используют дифтерийный, столбнячный, стафилококковый анатоксины, а также анатоксины против ботулизма и газовой гангрены.
Состав вакцин. В состав вакцин, кроме действующих веществ или иммуногенов (ослабленных микроорганизмов или антигенов), входят вспомогательные вещества.
Иммуногены отвечают за активизацию иммунитета. Вспомогательные вещества применяются для создания вакцин с оптимальным качественным составом для повышения их эффективности, увеличения срока хранения.
В зависимости от состояния иммуногена выделяют различные виды вакцин (живые и инактивированные).
К вспомогательным веществам вакцин относятся адсорбенты, консерванты, эмульгаторы, стабилизаторы, индикаторы рН.
Адсорбенты (адъюванты) — нерастворимые соли алюминия (фосфат или гидроокись), усиливающие действие вакцины и увеличивающие выраженность иммунного ответа.
Консерванты обеспечивают стерильность инактивированных вакцин и нужны для подавления размножения «посторонних» микроорганизмов. В качестве консерванта обычно используют тимерсал (мертиолят, представляющий собой органическую соль ртути), формальдегид, фенол, феноксиэтанол и антибиотики (неомицин, гентамицин, полимиксин). Содержание консервантов в вакцинах крайне низкое, и в таких концентрациях они не представляют какой-либо опасности.
Небольшие количества эмульгаторов добавляют для улучшения растворения живых вакцин.
Стабилизаторы (сахароза, лактоза, натрия глутамат, человеческий альбумин) предназначены для обеспечения стабильности антигенных свойств вакцин.
В качестве индикатора рН часто используют метиловый красный. По изменению цвета препарата можно забраковать вакцину.
Моновакцины содержат антиген против одного вида возбудителя; комбинированные (ассоциированные) вакцины содержат антигены против нескольких видов микроорганизмов. Моновакцины, в свою очередь, подразделяют на моновалентные (содержат антиген против одного серотипа или штамма возбудителя – коревая, краснушная, против эпидемического паротита, менинго А, против вирусного гепатита В и др.) и поливалентные вакцины (содержат антигены против нескольких серотипов или штаммов одного и того же вида микроорганизмов – менингоА+С,пневмо 23, оральная полиомиелитная вакцина и др.). Примерами ассоциированных (комбинированных) вакцин являются вакцина АКДС, содержащая убитые бактерии коклюша, дифтерийный и столбнячный анатоксины; комбинированная вакцина против кори, краснухи, эпидемического паротита и др.
В настоящее время разрабатываются новые вакцины с использованием современных технологий. Это вакцины, получаемые с помощью методов генной инженерии (векторные вакцины), вакцины на основе трансгенных растений, вакцины в биодеградирующих микросферах, липосомальные, антиидиотипические, синтетические пептидные вакцины и др.
Реакция организма на введение вакцины. Введение вакцины в организм ребенка сопровождается развитием вакцинального процесса, который, как правило, протекает бессимптомно. Возможно появление нормальных (обычных) реакций (общих и местных) после вакцинации. Для оценки интенсивности общих реакций применяют следующие критерии:
– слабая реакция – повышение температуры тела до 37,5 °C при отсутствии симптомов интоксикации;
– реакция средней силы – повышение температуры тела в пределах 37,6 – 38,5 °C с умеренными симптомами интоксикации;
– сильная реакция – повышение температуры тела в пределах 38,6 – 39,9 °C с выраженными, но кратковременными симптомами интоксикации.
Для оценки степени интенсивности местных реакций используют следующие критерии:
– слабая реакция – гиперемия в месте инъекции или гиперемия с инфильтратом до 2,5 см в диаметре;
– реакция средней силы – инфильтрат диаметром 2,6 – 5,0 см, с лимфангиитом или без него;
– сильная реакция – инфильтрат диаметром 5,1 – 7,9 см, наличие лимфангиита и лимфаденита.
Обычные общие и местные реакции после профилактических прививок возникают лишь у части привитых. В наставлениях по применению биологических препаратов определена допустимая степень их реактогенности. В том случае, если частота выраженных (сильных) реакций среди привитых превышает допустимый процент, дальнейшее использование данной серии вакцины не допускается. Так, например, прививки против кори прекращаются, если среди привитых окажется более 4 % пациентов с выраженной общей реакцией. Вакцина АКДС допускается к применению, если количество сильных реакций не превышает 1 %.
В ряде случаев после вакцинации отмечается развитие патологических реакций (осложнений) – общих и местных.
Правила проведения вакцинации. Перед прививкой врач анализирует данные эпидемиологического анамнеза (сведения о контактах с инфекционными больными), тщательно осматривает ребенка, измеряет температуру тела. Лабораторное обследование и консультации специалистов проводятся по показаниям.
В медицинской документации производится запись врача (фельдшера) о разрешении проведения прививки конкретным препаратом.
Прививки, особенно живыми вакцинами, рекомендуется проводить в утренние часы в положении сидя или лежа (для предупреждения падения при обморочных состояниях). В течение 0,5 – 1 ч после вакцинации необходимо медицинское наблюдение за ребенком в связи с возможным развитием аллергических реакций немедленного типа. Затем в течение 3 сут ребенок должен наблюдаться медсестрой на дому (в организованном коллективе). После вакцинации живыми вакцинами ребенок дополнительно осматривается медсестрой на 5 – 6 и 10 – 11-й дни, так как реакции возникают в эти сроки.
Необходимо предупредить родителей о возможных реакциях после введения вакцины, рекомендовать гипосенсибилизирующую диету и охранительный режим.
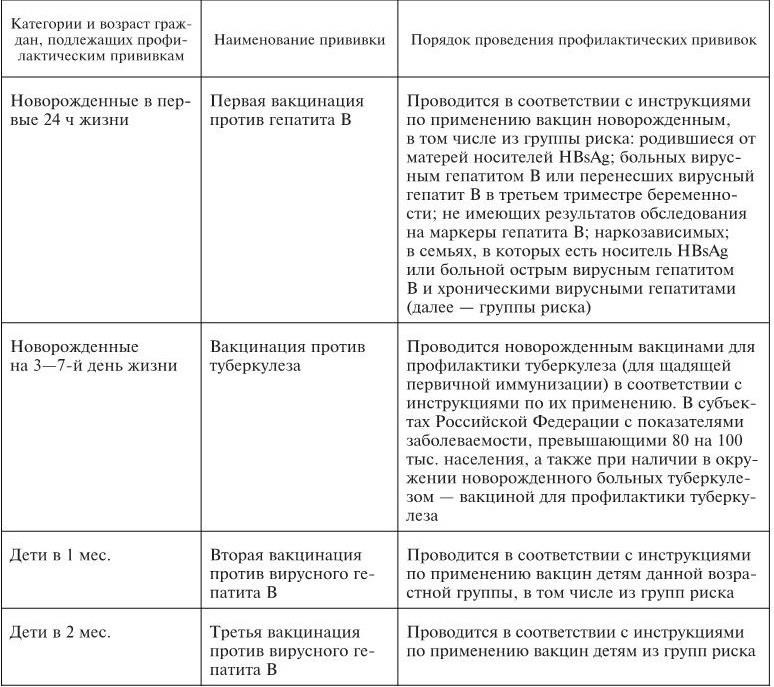
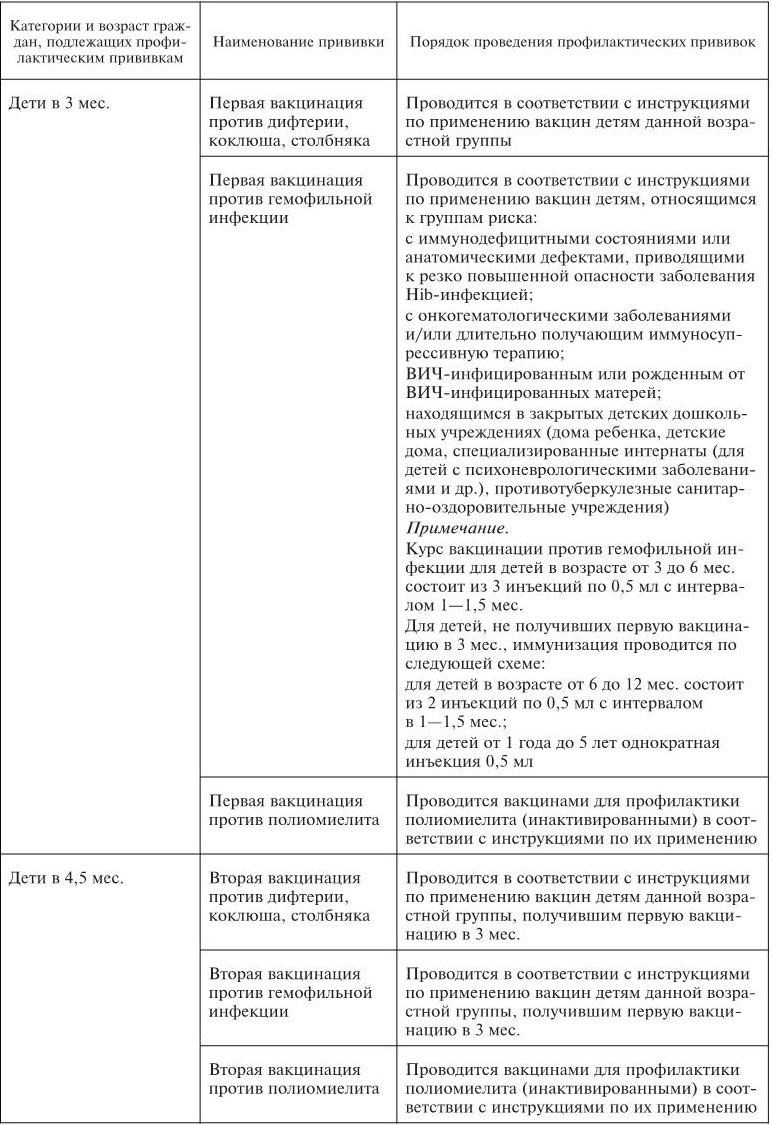
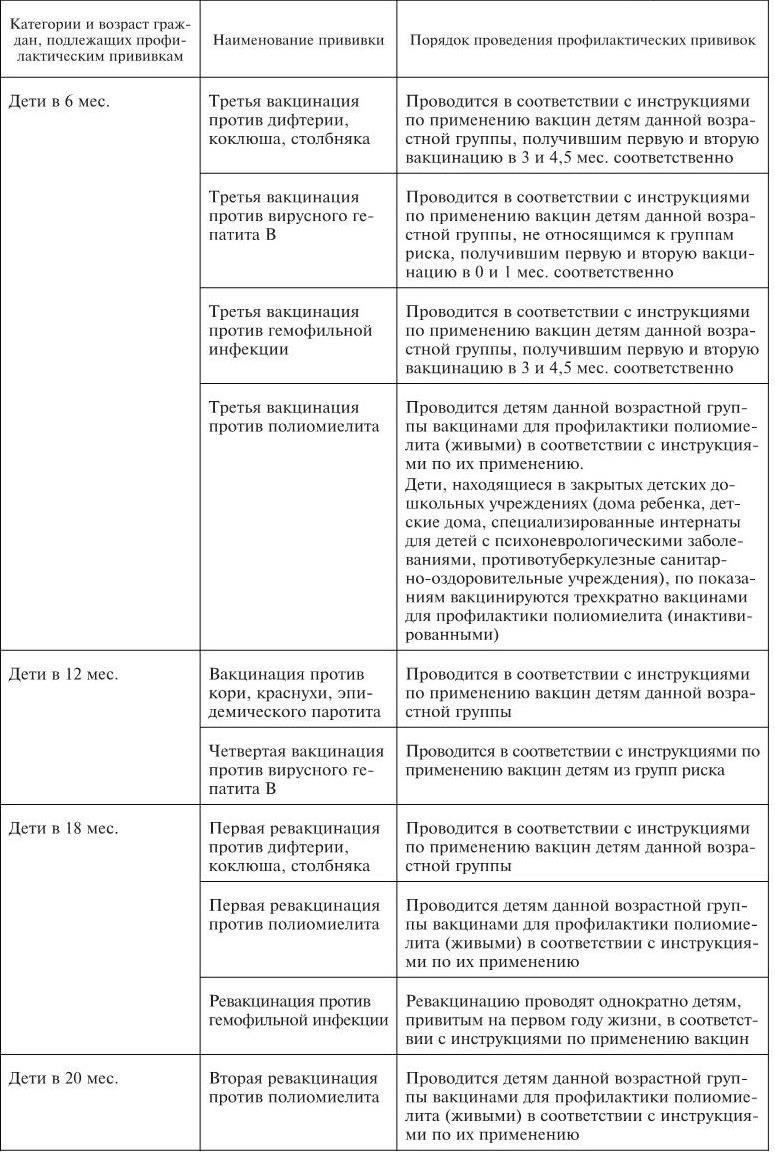
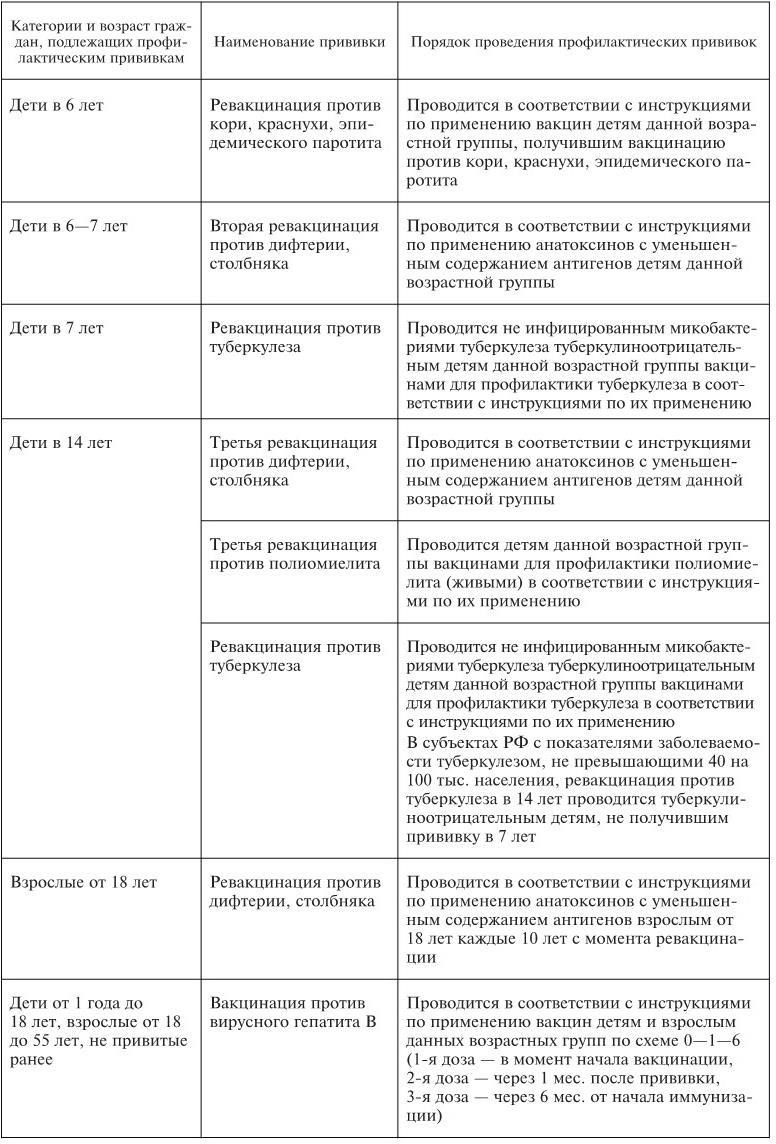
Календарь профилактических прививок в России. В каждой стране проведение плановой иммунопрофилактики осуществляется в сроки и по схеме, которые определены в национальном календаре прививок.
Календарь профилактических прививок в России в соответствии с приказом МЗ и СР РФ от 31 января 2011 г. № 51н представлен в табл. 1.
Таблица 1
Национальный календарь профилактических прививок
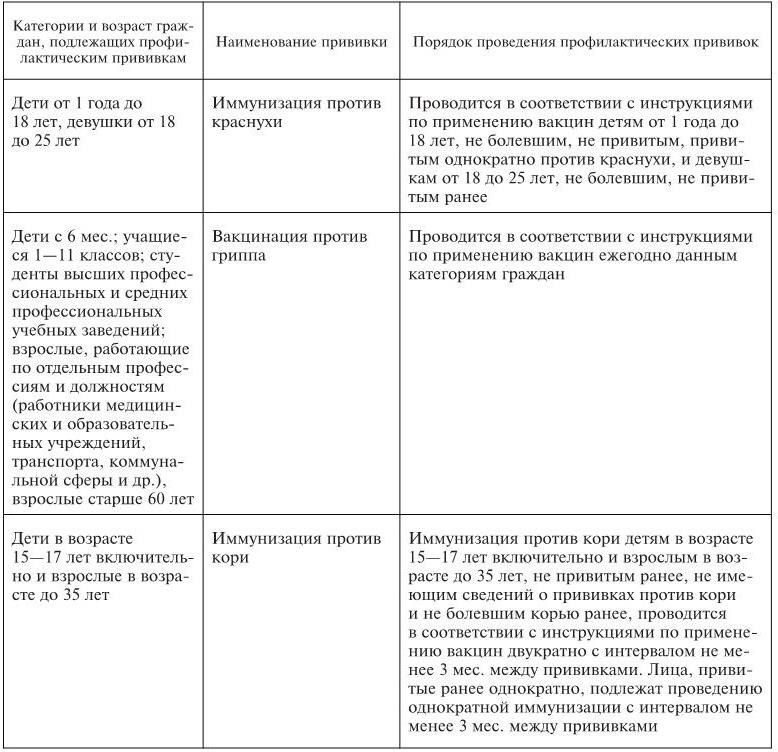
Примечания:
1. Иммунизация в рамках Национального календаря профилактических прививок проводится медицинскими иммунобиологическими препаратами, зарегистрированными в соответствии с законодательством Российской Федерации, согласно инструкциям по применению.
2. При нарушении сроков иммунизации ее проводят по предусмотренным Национальным календарем профилактических прививок схемам и в соответствии с инструкцией по применению препаратов. Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках национального календаря профилактических прививок, в один день разными шприцами в разные участки тела.
3. Иммунизация детей, рожденных ВИЧ-инфицированными матерями, осуществляется в рамках Национального календаря профилактических прививок в соответствии с инструкциями по применению вакцин и анатоксинов. При иммунизации таких детей учитываются: ВИЧ-статус ребенка, вид вакцины, показатели иммунного статуса, возраст ребенка, сопутствующие заболевания.
4. Иммунизация детей, рожденных ВИЧ-инфицированными матерями и получающих трехэтапную химиопрофилактику передачи ВИЧ от матери ребенку (во время беременности, родов и в периоде новорожденности) проводится в родильном доме вакцинами для профилактики туберкулеза (для щадящей первичной иммунизации). У детей с ВИЧ-инфекцией, а также при обнаружении у детей нуклеиновых кислот ВИЧ-молекулярными методами вакцинация против туберкулеза не проводится.
5. Детям, рожденным ВИЧ-инфицированными матерями, иммунизация против полиомиелита проводится инактивированной вакциной независимо от их ВИЧ-статуса.
6. Иммунизация живыми вакцинами в рамках Национального календаря профилактических прививок (за исключением вакцин для профилактики туберкулеза) проводится ВИЧ-инфицированным детям с 1-й и 2-й иммунными категориями (отсутствие или умеренный иммунодефицит).
7. При исключении диагноза «ВИЧ-инфекция» детям, рожденным ВИЧ-инфицированными матерями, проводят иммунизацию живыми вакцинами без предварительного иммунологического обследования.
8. Анатоксины, убитые и рекомбинантные вакцины в рамках Национального календаря профилактических прививок вводят всем детям, рожденным ВИЧ-инфицированными матерями. ВИЧ-инфицированным детям указанные препараты вводятся при отсутствии выраженного и тяжелого иммунодефицита.
9. При проведении иммунизации против гепатита В детей первого года жизни, против гриппа детей с 6-месячного возраста и учащихся 1 – 11 классов школ используются вакцины без ртутьсодержащих консервантов.
Ниже представлен перечень некоторых используемых вакцин отечественного и зарубежного производства (табл. 2).
Таблица 2
Некоторые вакцины отечественного и зарубежного производства, разрешенные к применению в Российской Федерации
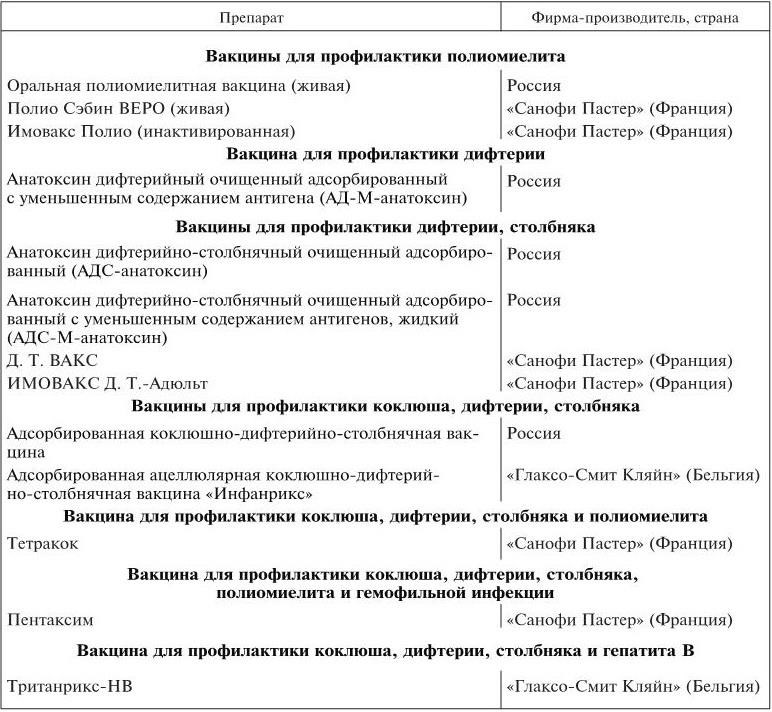
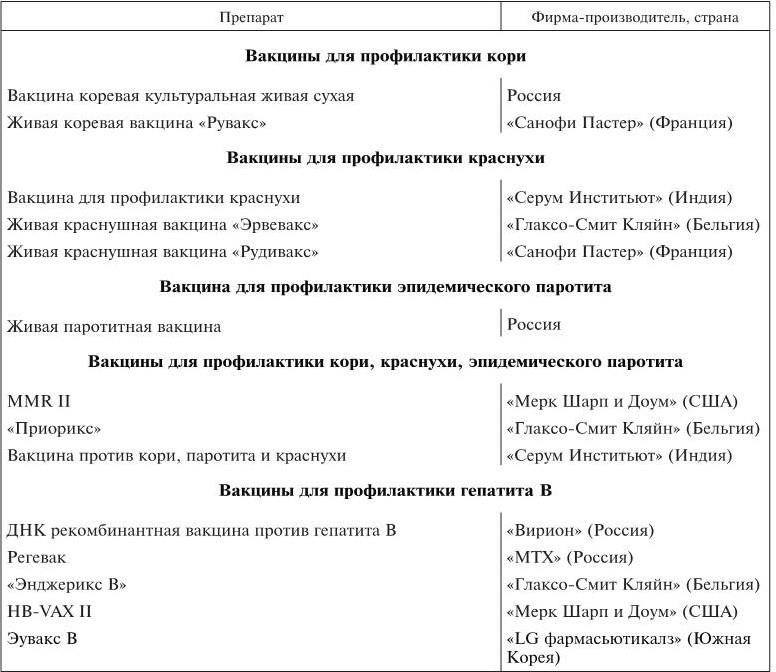
Противопоказания к вакцинации. Противопоказания к вакцинации разделяют на постоянные (абсолютные) и временные (относительные).
Абсолютные противопоказания встречаются редко (табл. 3).
Временные противопоказания. Плановая вакцинация откладывается до окончания острых проявлений заболевания и обострений хронических заболеваний. Обычно прививка проводится через 2 – 4 нед. после выздоровления. После легких форм ОРВИ, ОКИ детей можно вакцинировать сразу же после нормализации температуры тела.
Ложные противопоказания к проведению профилактических прививок – состояния, не являющиеся противопоказаниями к вакцинации. Указания в анамнезе на недоношенность, сепсис, болезнь гиалиновых мембран, гемолитическую болезнь новорожденных, осложнения после вакцинации в семье, аллергию или эпилепсию у родственников, а также на перинатальную энцефалопатию, стабильные неврологические состояния, анемию, увеличение тени вилочковой железы, аллергию, астму, экзему, врожденные пороки, дисбактериоз, поддерживающую лекарственную терапию, местное применение стероидов не являются противопоказаниями к вакцинации, но необоснованно используются педиатрами для оформления медицинских отводов.
Таблица 3
Перечень абсолютных медицинских противопоказаний к проведению профилактических прививок
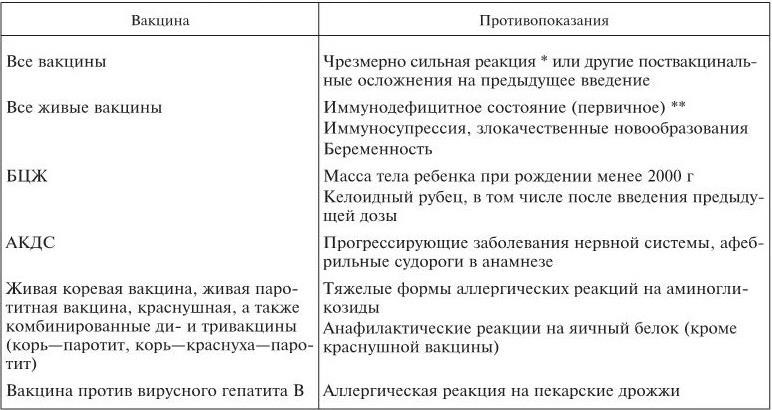
* Чрезмерно сильной реакцией считают температуру тела выше 40 °C, отек и гиперемию в месте введения вакцины на участке диаметром более 8 см.
** Состояниями, заставляющими предположить первичный иммунодефицит, являются: тяжелое, особенно рецидивирующее гнойное заболевание; парапроктит, аноректальный свищ; наличие упорного кандидоза полости рта (молочницы) или других слизистых оболочек и кожи; пневмоцистная пневмония; упорная экзема, в том числе себорейная; тромбоцитопения; наличие в семье иммунодефицита.


