
Ольга Юрьевна Панкова
Хочу стать мамой!
Обследование на половые инфекции
Вопрос: Мне 30 лет, сыну 7. Последняя беременность прервалась на малом сроке. Мы с мужем не предохраняемся уже 6 месяцев, но беременность не наступает. Гинеколог говорит, что со мной все нормально. Но тщательного обследования у меня не было: только УЗИ и обычный мазок. Может, нужно как-то еще обследоваться, более тщательно? На что в первую очередь обратить внимание?
Самой частой причиной прерывания беременности является половая инфекция. Поэтому прежде, чем планировать беременность, необходимо пройти обследование на самые «популярные» виды инфекций, передающихся половым путем: уреаплазмоз, хламидиоз, микоплазмоз, гонорею.
Вопрос: У меня такая ситуация: меня очень сильно беспокоили боли внизу живота, я пошла к врачу, сдала анализы. Сказали, что у меня гонорея и что я не смогу забеременеть. Это правда?
При своевременном выявлении и лечении половой инфекции шанс забеременеть существует! Перед зачатием необходимо сдать контрольные анализы, чтобы удостовериться в эффективности проведенного лечения.
Не всю инфекцию можно «увидеть» в обычном мазке на флору. Многие возбудители половой инфекции (вирусы, хламидии, микоплазмы, уреаплазмы) имеют очень маленькие размеры, из-за чего они не выявляются под микроскопом. Для диагностики этих инфекций следует использовать более информативные исследования:
-Метод полимеразной цепной реакции (ПЦР), при котором в исследуемом материале выявляется уникальный фрагмент ДНК или РНК, характерный только для данного возбудителя (вирусов, хламидий, микоплазм, уреаплазм). Наличие таких фрагментов свидетельствует о присутствии инфекции в организме. Для исследования методом ПЦР производят соскоб эпителия уретры и канала шейки матки.
-Иммуноферментный анализ (ИФА) – метод, при помощи которого в крови пациента определяется наличие или отсутствие антител к различным возбудителям половой инфекции (хламидий, микоплазм, уреаплазм, вирусов папилломы человека, цитомегаловируса, герпеса), на основании чего и устанавливается диагноз. Как мы говорили ранее, по результатам данного анализа можно судить о давности возникновения процесса, а также о его выраженности.
-Посев на наличие уреаплазмоза и микоплазмоза с определением чувствительности к антибиотикам является лабораторным бактериологическим исследованием, направленным на выявление этих микроорганизмов в мазках и подбор антибактериальных препаратов, необходимых для лечения данной патологии. Диагностическое значение посева заключается не только в выявлении уреаплазм и микоплазм, но и в количественном подсчете возбудителей.
Если женщина заразилась еще до беременности, то плацента будет предохранять ребенка от инфекции. Однако при этом сохраняется вероятность заражения ребенка во время родов при прохождении по инфицированным родовым путям матери.
Уреаплазмоз, впервые возникший во время беременности, когда плацента еще не сформирована, может привести к выкидышу в первом триместре вследствие формирования серьезных пороков развития нервной, сердечно-сосудистой и других систем плода.
Вопрос: У меня на 35-й неделе умер ребенок. В качестве причины смерти указано «Уреаплазмоз во время беременности». У меня его в первый раз обнаружили в 2003 году, я пролечилась, но вылечить заболевание не удалось. После этого в 2004 году я родила сына, потом лечилась еще 3 раза, все равно анализ был положительный. Симптомов никаких нет, во время второй беременности лечилась 2 раза, но тоже не было никаких результатов. Неужели правда, что эта болячка убила моего ребенка?!
Заболевание, впервые возникшее во втором и третьем триместре беременности, а также имевшееся еще до беременности, может стать причиной прерывания беременности, а также фетоплацентарной недостаточности – состояния, при котором малышу не хватает кислорода и питательных веществ.
В любом случае обнаружение уреаплазмоза во время беременности не является поводом для ее прерывания. Правильное и своевременное лечение поможет женщине выносить и родить здорового малыша.
Вопрос: Год назад я решила родить ребенка. Пошла к гинекологу: обнаружили хламидиоз, уреаплазмоз, молочницу, гарднереллез и эрозию. С энтузиазмом взялась за лечение, после первого курса остался «только» уреаплазмоз! Потом второй курс лечения, третий… Я за год перепробовала все новейшие антибиотики, иммуностимулирующие средства, от уколов уже все болит, а результат все равно положительный (показывает уреаплазму в форме носительства). Пока не вылечу уреаплазмоз, не могу забеременеть, потому что при этой инфекции невынашивание и т. д. Что делать?
Если по данным лабораторного обследования выявлено носительство уреаплазмоза, то лечения не требуется и планировать беременность уже можно. После зачатия следует повторить посев на уреаплазмы, при их высоком титре рекомендуется пролечиться после 22-й недели беременности.
Вопрос: Скажите, пожалуйста, у меня на сроке 9–10 недель беременности обнаружили уреаплазму. Насколько это страшно и нужно ли лечить?
Вопрос: А можно ли узнать: когда лучше лечить хламидии при беременности – до 12-й недели или уже после?
Если половая инфекция выявлена на фоне беременности, то в первом триместре ее лечить не следует, так как это опасно для плода.
Вопрос: Сдавала анализы во время первой беременности, нашли уреаплазму. В третьем триместре лечили антибиотиками. Все обошлось, малыш родился здоровый, ребенку сейчас 9 лет. Недавно узнала, что сейчас уреаплазму не лечат. Ее наличие является лишь следствием снижения иммунитета, и уреаплазма есть в принципе у всех. Это правда?
Для того чтобы избежать инфицирования ребенка в родах и снизить риск преждевременных родов, беременной женщине с половой инфекцией после 22-й недели беременности назначают лечение: антибактериальные, противовоспалительные, иммуностимулирующие препараты. При своевременном обращении к врачу и грамотно подобранном лечении вероятность нормального течения беременности и родов довольно высокая.
Выявление опасных инфекций
Планируя беременность, необходимо пройти обследование на заболевания, передающиеся половым путем (ЗППП). Эти заболевания не провоцируют прерывания беременности, но тем не менее опасны для жизни матери и будущего ребенка, к таковым относятся, в первую очередь, вирусные гепатиты В и С.
Вопрос: Насколько опасен гепатит В во время беременности для малыша? Мне скоро рожать, а обнаружили заболевание на днях. И можно ли с этим думать о последующей беременности и о здоровом малыше? Спасибо.
Вопрос: У мужа обнаружили хронический гепатит В. Можно ли с этим заболеванием зачать ребенка, как это повлияет на него? Нужна ли мне прививка?
Заражение вирусным гепатитом в основном происходит через контакт с кровью больного. Риск передачи вируса при незащищенном сексе составляет 10–30%. Заражение ребенка возможно только в том случае, если гепатитом больна мать. Вероятность внутриутробного инфицирования плода от больной вирусным гепатитом матери крайне мала и составляет 3,3%. Заражение происходит при родах или нарушении целостности плаценты в ходе беременности (например, при амниоцентезе). Вирусный гепатит у отца не опасен для будущего ребенка.
В грудное молоко вирус гепатита также не попадает. Тем не менее, учитывая возможность заражения новорожденного через трещины сосков матери, страдающей вирусным гепатитом, следует отказаться от грудного вскармливания.
Вероятность передачи вируса гепатита В половым путем невелика, но тем не менее составляет около 30%. С другой стороны, от гепатита В можно сделать прививку. В настоящее время в России существует несколько разновидностей вакцины от гепатита В зарубежных и отечественных производителей. Прежде чем ее сделать, вам следует самой обследоваться на предмет наличия гепатита В. Параллельно необходимо тщательно обследовать мужа и подобрать ему грамотное лечение.
Также не меньшую опасность для плода представляет другое заболевание – сифилис. Женщине, планирующей беременность, необходимо своевременное обследование с целью исключения сифилиса и в случае выявления заболевания – заблаговременное его лечение, так как возможно заражение ребенка через плаценту. Врожденный сифилис может приводить к тяжелым органным поражениям или смерти ребенка. Лабораторная диагностика сифилиса возможна не раньше, чем через 2–3 месяца после заражения. Важно: в «немой» период больной сифилисом заразен!
Самым грозным последствием незащищенного секса является внедрение в организм вируса иммунодефицита человека (ВИЧ) и развитие синдрома приобретенного иммунного дефицита (СПИД). ВИЧ передается через биологические жидкости зараженного: кровь, сперму, секрет влагалища при анальном, вагинальном или оральном сексе, а также от матери к ребенку во время беременности, родов или при грудном вскармливании.
При ВИЧ длительность серонегативного («немого») периода, когда человек болен и заразен, а результаты анализов остаются отрицательными, составляет 2–6 месяцев. Лечение ВИЧ-инфекции и СПИДа лишь замедляет размножение вируса.
Вопрос: Скажите, это дорогостоящие обследования? А зачем сдавать анализ на ЗППП? Мы с мужем 10 лет вместе и друг в друге уверены. Или они могут еще откуда-то взяться, помимо полового акта?
Даже в том случае, когда вы абсолютно уверены и в себе, и в муже, планируя беременность, пройдите обследование на опасные инфекции, так как они передаются «через кровь» и, помимо полового акта, могут попасть к вам другими способами, например, во время медицинских манипуляций.
Подобные исследования можно сделать по месту жительства, многие из них – бесплатно. После зачатия и постановки на учет эти анализы в числе первых выполняются в женской консультации. Однако лечение любой выявленной инфекции на фоне беременности затруднительно, так как очень токсично для плода.
Планируйте свою беременность заранее. Проходите обследования своевременно. Береженого Бог бережет! Цените себя и свое здоровье! Заботьтесь о будущем малыше! Ведь вы скоро будете мамой!
Что должна знать женщина с резус-отрицательной кровью?
Определение группы крови и резус-фактора является необходимым этапом обследования при планировании материнства, так как у женщины с резус-отрицательной кровью существует вероятность возникновения резус-конфликта с плодом.
Резус-фактор – это белок, который находится на поверхности эритроцитов (красных кровяных телец). Он есть не у всех людей: 85% населения имеют резус-положительную кровь, остальные 15% – резус-отрицательную. Наличие или отсутствие белка резус-фактора определяется генетически. Ген, отвечающий за белок резус-фактора, расположен на левом плече первой хромосомы. О резус-факторе необходимо помнить в связи с возможным возникновением резус-конфликта у 0,6-2,7% беременных. Однако следует отметить, что может развиться только у женщин с резус-отрицательной кровью.
Резус-конфликт–это состояние, при котором в ответ на присутствие у резус-положительного плода на эритроцитах специфического белка у резус-отрицательной женщины возникает иммунный ответ. Ее иммунная система, которая призвана защищать организм от чужеродного белка, начинает вырабатывать антитела, так как резус-фактор плода воспринимается как чужак (антиген), подлежащий уничтожению.
В результате атаки материнскими антителами плодовые эритроциты разрушаются, из них выделяется вещество – билирубин. Он оказывает токсическое действие на органы и ткани плода, особенно на его нервную систему. Увеличиваются в размерах селезенка и печень плода, участвующие в утилизации разрушенных эритроцитов. У малыша внутриутробно развивается анемия (малокровие) и отмечается кислородное голодание. Так формируется гемолитическая болезнь плода.
Здесь хочу лишь повторить самое главное, о чем нередко забывают не только пациенты, но и сами врачи, о профилактике возникновения резус-конфликта. Женщинам с резус-отрицательной кровью следует помнить:
–если вам потребовалось переливание крови, знайте, что подойдет только резус-отрицательная кровь такой же, как у вас группы;
–желательно сохранение первой беременности;
–если резус-отрицательной женщине не удается сохранить первую беременность (произведен аборт по ее желанию или медицинским показаниям либо выполнена операция по поводу внематочной беременности), в течение 48 часов после вмешательства ей также необходимо ввести специальный антирезусный иммуноглобулин;
–после любых по счету родов малышом с положительным резус-фактором необходимо ввести антирезусный иммуноглобулин (в течение 48 часов). Этот препарат связывает антитела матери, тем самым, препятствует развитию резус-конфликта в последующую беременность.
Эти простые меры позволят женщине, имеющий отрицательный резус-фактор, в следующей беременности выносить и родить здорового малыша!
Если у вас все анализы в норме, то можно приступать к зачатию! Однако любой женщине, решившей стать мамой, непременно хочется забеременеть, как можно быстрее. Для ускорения процесса нам предстоит научиться «ловить» овуляцию.
«Ловим» овуляцию
Как известно, зачатие является результатом объединения двух половых клеток – женской (яйцеклетки) и мужской (сперматозоида). Предварительно женская половая клетка должна созреть в яичнике (рисунок 1 – а).
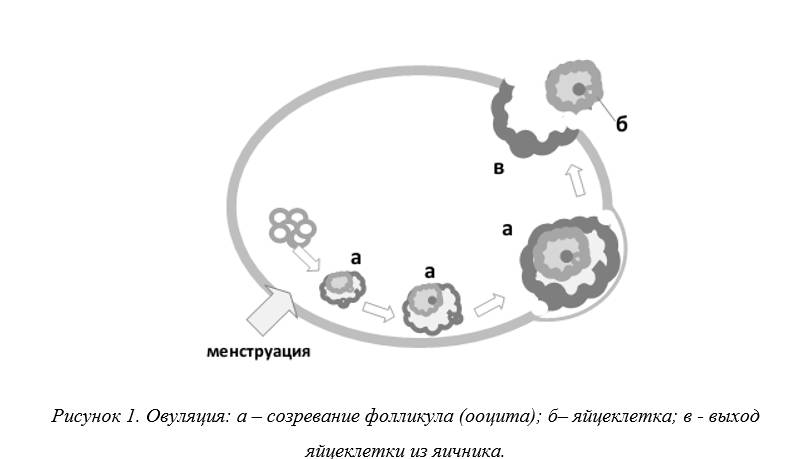
Далее под воздействием пиковых концентраций гормонов гипофиза (лютеинизирующего и фолликулостимулирующего) на 13-14 день менструального цикла происходит разрыв ткани яичника, и зрелая яйцеклетка (рисунок 1 – б) попадает в маточную трубу и отправляется навстречу сперматозоиду. Процесс выхода яйцеклетки из яичника называется овуляцией (рисунок 1 – в). Именно эту стадию мы и будем «ловить», чтобы забеременеть быстро.
Для определения приближающейся овуляции используются следующие методы:
-специальные тесты; при 28-дневном цикле тестирование проводят, начиная с 11-го дня; мочу собирают в чистую сухую посуду и помещают в нее тестовую полоску на 20 сек, затем извлекают и через 3 минуты оценивают результат; если ваша линия бледнее, чем контрольная, значит тест считается отрицательным, его нужно повторять в последующие 4-6 дней; если линия результата такая же яркая, как контрольная, или темнее, тест считается положительным; это означает, что в течение 24−36 часов у вас наступит овуляция; наиболее благоприятными для зачатия являются ближайшие 4 дня;
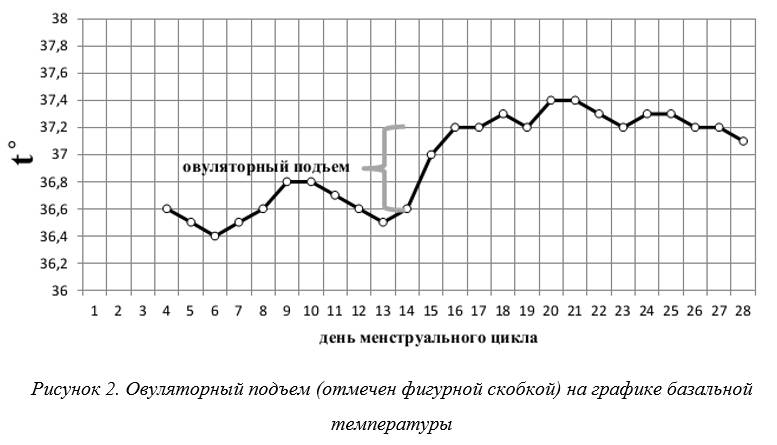
-измерение базальной температуры(БТ) в заднем проходе, начиная с первого дня цикла; проводится каждый день приблизительно в одно и то же время; показатели заносятся в таблицу;
Вопрос: Я измеряю базальную температуру. Как определить, есть ли у меня овуляция? Есть небольшой подъем на 15 день цикла на 0,3̊;
о произошедшей овуляции говорит наличие подъема графика, как минимум, на 0,4-0,5̊; если овуляции не было, график БТ будет монотонным (рисунок 2);
-фолликулометрия – ультразвуковое исследование (УЗИ) в динамике, позволяющее оценивать размер зреющей яйцеклетки; достижение определенного размера (16-20 мм) говорит о предстоящей овуляции.
Следует заметить, что даже у абсолютно здоровой женщины не всегда происходит овуляция: 1-2 цикла в год могут быть ановуляторными. Следует насторожиться в том случае, если большинство ваших циклов проходят без овуляции или ее нет вообще. Проблемы с овуляцией достаточно часто приводят к бесплодию. Поэтому следует своевременно обратиться к гинекологу, чтобы обследоваться и устранить выявленные проблемы.
Основными причинами отсутствия овуляции являются: дисгормональные заболевания (синдром поликистозных яичников, гиперпролактинемия), аутоиммунные процессы (эндометриоз, гипотиреоз), резкое снижение веса, стрессы и пр. Подробно о диагностике и лечении этих заболеваний я рассказывала в книге «Бесплодие – не приговор!»
Подготовка к беременности при эрозии шейки матки
Эрозия шейки матки – одна из самых распространенных гинекологических болезней. У женщин, мечтающих стать мамой, возникает много вопросов по поводу этого заболевания. Каковы проявления эрозии шейки матки? Как ее лечить? Нужно ли это делать до беременности? На эти и многие другие вопросы о подготовки к беременности при эрозии шейки матки я расскажу в этой главе.
Виды эрозии шейки матки
Истинная эрозия. Это повреждение многослойного эпителия шейки матки или его отторжение (рисунок 3) в результате воспаления, химического воздействия или лечения.
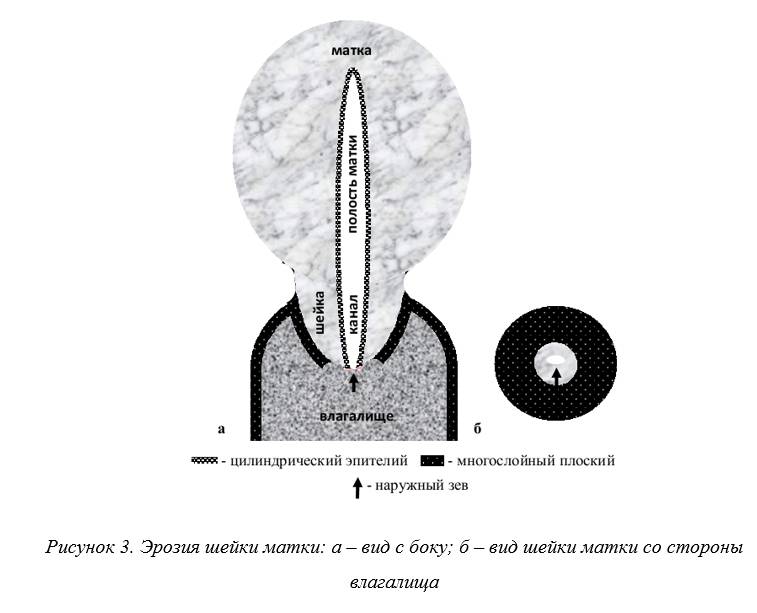
При этом отсутствие эпителия обычно кратковременно и длится не более 1-2 недель. Истинную эрозию «поймать» очень сложно, так как она существует недолго.
Эктопия (или псевдоэрозия) шейки матки. Эрозия самостоятельно быстро покрывается эпителием, но не тем, который должен быть в норме (многослойным), а другим – тонким однослойным (цилиндрическим). Это состояние также является нарушением (рисунок 4). Его часто называют эрозией шейки матки, на самом деле к эрозии никакого отношения не имеет.
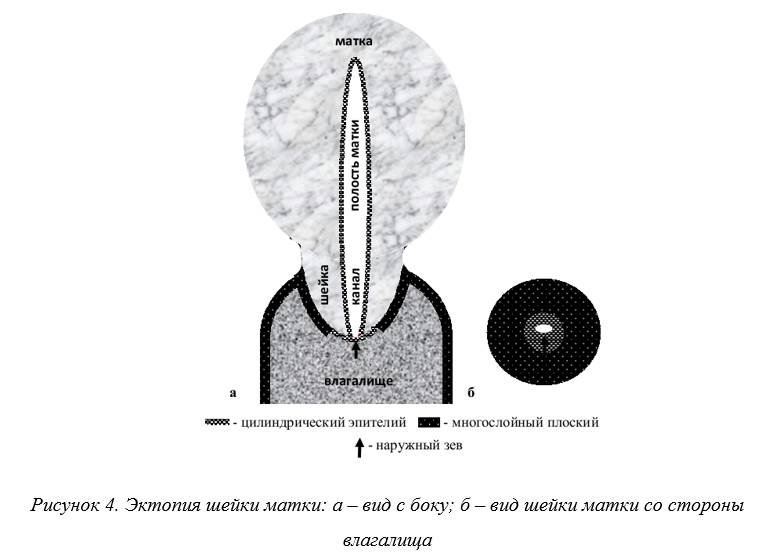
В медицине применяется термин эктопия (или псевдоэрозия) шейки матки, так как место одного эпителия эктопировано (замещено) другим – вместо многослойного плоского появляется цилиндрический эпителий.
Псевдоэрозия (эктопия) может существовать долго и самостоятельно не «заживать», то есть не эпителизироваться. Именно с эктопией шейки матки мы чаще всего сталкиваемся в своей практике. Эктопия шейки матки всегда требует лечения, о котором мы поговорим позже.
Эктопия у юных девушек. Псевдоэрозия (эктопия) шейки матки не всегда является патологией. Например, у новорожденных девочек цилиндрический эпителий шеечного канала как бы «выползает» на влагалищную порцию шейки матки, и его видно при осмотре. С началом полового созревания цилиндрический эпителий постепенно превращается в многослойный плоский эпителий, и эктопия исчезает.
Обследование шейки матки
Многих женщин эктопия шейки матки никак не беспокоит. В тоже время при данной патологии могут появиться такие жалобы, как:
–зуд,
–выделения из половых путей с неприятным запахом,
–контактные кровяные во время или после полового акта.
В случае выявления каких-либо из перечисленных симптомов необходимо обратиться к гинекологу и пройти стандартное обследование. Оно включает следующие методы:
–гинекологический осмотр;
–цитологический мазок по Папаниколау (РАР-тест);
– кольпоскопия простая и расширенная (с различными пробами: с уксусной кислотой, йодом);
–мазки на флору (общий мазок, мазок из влагалища, бактериоскопия);
–исследование отделяемого цервикального канала методом ПЦР на половые инфекции;
–оценка наличия в крови антител к различным возбудителям при помощи иммуноферментного анализа;
–посев с определением количества микроорганизмов, а также их чувствительности к антибиотикам (для подбора лечения).
Вопрос: У меня эрозия на шейке матки. Она излечима? Врач рекомендует пройти кольпоскопию. А одна моя знакомая говорит, что будут отщипывать кусочек. Скажите, пожалуйста, для чего?
Биопсию шейки матки с выскабливанием цервикального канала проводятся не всем пациенткам, а лишь тем, у кого имеются атипические изменения на шейке матки.
После комплексного обследования и установления диагноза проводится лечение.
Коагуляция шейки матки
Самым популярным является коагуляция шейки матки различными методами, в результате воздействия которой патологический эпителий разрушается, а на его месте вырастает нормальный – многослойный плоский. Сегодня существует несколько видов коагуляции шейки матки:
-Криодеструкция. При этом под воздействием жидкого азота происходит быстрое охлаждение тканей и разрушение эктопии. Процедура проводится без обезболивания, так как нервные окончания мгновенно замораживаются, и пациентка ничего не чувствует.
-Лазерная коагуляция основана на эффекте выпаривания тканей под воздействием энергии лазерного луча высокой интенсивности. Зону можно четко ограничить по площади и глубине, что сводит к минимуму траву окружающих эктопию здоровых тканей. Лечение осуществляется под местной анестезией.
-Радиоволновая коагуляция. Принцип работы радиоволны заключается в выпаривании тканей шейки матки путем нарушения стабильности собственных электромагнитных полей молекул, из которых состоит ткань шейки матки, сверхвысокочастотным электромагнитным полем радионожа. Требуется местное обезболивание.
Вопрос: Мне прижигали эрозию солковагином пару лет назад. Врач сказала, что зажило хорошо. А сейчас после полового акта у меня кровотечение. Это опасно? Спасибо.
Низкоэффективным методом лечения эктопии шейки матки считается воздействие специальной коагулирующей жидкостью – Солковагином, так как вещество проникает неглубоко. После такого лечения эктопия может возникать повторно, что потребует повторного лечения с использованием более эффективных технологий.
Все современные вмешательства на шейке матки проводятся амбулаторно. Процедура выполняется быстро и безболезненно, без кровопотери.


