
Аурика Луковкина
Атеросклероз
Роль питания в возникновении атеросклероза
Значение алиментарного фактора представлена в многочисленных исследованиях на животных.
Кроликам или собакам, у которых в природных условиях практически не возникает атеросклероз, начинали давать пищу, содержащую повышенной концентрации холестерин.
Опыты длились от нескольких месяцев до 1–2 лет. Уже с первых недель, как правило, при исследовании крови была обнаружена холестеринемия, которая к концу 1-го месяца возрастала на 50—100 % по сравнению с исходными цифрами, к концу второго месяца – на 200–300 %, к концу 3—4-го месяца – до 400 % и больше. В общей сложности после нескольких месяцев кормления достаточно большими дозами холестерина, в крови наблюдалась гиперхолестеринемия, по численности порой превосходящая исходный уровень в 5—10 раз.
При патологоанатомическом исследовании сосудов обнаруживали отложение холестерина вначале в виде липоидоза (обычно на 3—4-м месяце опыта), затем и в виде атеросклеротических бляшек. Таким образом, большинством исследователей была подтверждена и весьма убедительно доказана алиментарная теория возникновения атеросклероза при употреблении в пищу продуктов, содержащих повышенное количество жиров и, в частности, холестерина.
Однако, надо отметить, что и здесь полной ясности в данном вопросе достигнуть не удалось. Во-первых, появились факты, свидетельствующие о весьма значительной вариабельности реакций отдельных животных на одни и те же условия опыта. Например, у кроликов одного возраста и веса, одинаковой породы, получавших равные дозы холестерина, вводимые одним и тем же способом степень холестеринемии была весьма различной. Иногда, у определенных особей, после 2-го месяца кормления, несмотря на увеличивающиеся дозы поступающего с пищей холестерина, при исследовании крови обнаруживалось, что наступила стабилизация процесса, холестеринемия оставалась на одном и том же уровне, или даже начинала снижаться. Еще более удивительным оказался тот факт, что примерно 10 % кроликов, несмотря ни на какие дозы вводимого холестерина оказались устойчивы к проявлению гиперхолестеринемии и развитию атеросклероза в сосудах.
При изучении появления атеросклероза у людей вначале также придавалось большое значение питанию.
Многие исследователи отмечали, что питание больных с поражением коронарных и церебральных сосудов, клинически проявляющимся как хроническая ишемия соответственных органов, что естественно, расценивалось как следствие атеросклероза, изобиловало продуктами, содержащими повышенное содержание животных жиров (такие как масло, яйца, жирные сорта мяса и т. д.). Однако в последующем стали накапливаться факты другого рода – так, например, довольно большой процент больных состоит из тех, кто не любит жирную пищу и почти ее не потреблял, однако имели заболевания, явно вызванные прогрессирующим атеросклеротическим процессом (такие как тяжелая стенокардия, инфаркт миокарда, инсульт). Или, наоборот, отмечены случаи, когда несмотря на обилие пищи, содержащей повышенные дозы жиров и холестерина, при патолоанатомическом исследовании сосудов людей, умерших от иных (не связанных с болезнями сосудов) причин – не было найдено не только выраженных атеросклеротических изменений, но даже начальных (то есть липоидоза).
Интересный пример такого исключения описывает А. Л. Мясников. Он пишет: «Мы наблюдали 50-летнего рыбака, работавшего на побережье Охотского моря; по условиям работы он питался в значительной мере икрой, которую поглощал до 2 кг в день на протяжении 10 лет. Как известно, икра очень богата холестерином, и мы высчитали, что рыбак потреблял его в день в 10 раз больше, чем средний москвич. Несмотря на это, у него была найдена нормальная, сравнительно низкая холестеринемия; никаких признаков местных отложений холестерина (например, в передней камере глаз) и симптомов атеросклероза у рыбака найдено не было. Очевидно, работа этого человека, связанная с большим физическим напряжением, тем более в условиях полярного климата, способстовала отличной ассимиляции липоидов в организме, и они не задерживались в крови и не откладывались в артериальной стенке. Следовательно, реакции, регулирующие обмен в данном случае были адекватными в смысле усвоения пищевых веществ».
То есть, по мнению А. Л. Мясникова, условия питания в смысле избыточного приема с пищей животного жира, а вместе с тем и холестерина (который может и сам повышенно синтезироваться из липидов, находящихся в организме), хотя и играют существенную роль в происхождении атеросклероза, но все же могут рассматриваться лишь в качестве фактора, предрасполагающего к заболеванию (усиливающего, выявляющего его), и не следует их оценивать как основу атеросклеротического процесса.
Роль наследственных факторов в развитии атеросклероза
Значение наследственных факторов в возникновении атеросклероза изучали многие исследователи. Накоплено значительное количество фактов, свидетельствующих о том, что члены семей одной фамилии имеют сходные атерогенные сдвиги липидного обмена, что позволяет предположить повышенную в процентном отношении заболеваемость атеросклерозом (а также и осложняющими его формами, например, такими как ишемическая болезнь сердца) по сравнению с контрольной группой больных (не связанных семейными узами). Причем, эти данные наиболее характерны до определенного возраста – 30–35 лет; после чего генетические факторы уступают место факторам влияния внешней среды и эта закономерность прослеживается на так явно.
Б. В. Ильинский и соавторы провели обследование 145 про– бандов, страдающих атеросклерозом и 44 человек из контрольной группы. У пробандов атеросклероз встречался в 28,8 % случаев, в то время как в контрольной только в 8,8 %. Еще более отчетливая разница наблюдалась в скорости распространения пульсовой волны по артериям эластического типа. Если среди родственников пробандов она была ускорена в 60,9 % случаев, то среди лиц контрольной группы – только в 5 % случаев. Также, у близких родственников обнаружилось сходство в локализации атеросклеротических поражений (в венечных или мозговых сосудах) А. А. Дзизинский и В. П. Пузырев также отмечали значение наследственных факторов в происхождении атеросклероза. Они сообщили, что у мужчин 40–49 лет при отягощенной наследственности шансов заболеть данной болезнью более чем в 2 раза выше, чем у лиц с неотягощенной наследственностью.
Э. Ш. Халфен с соавторами выявил, что у молодых, клинически еще здоровых лиц, но имеющих отягощенную наследственность, при глубоком исследовании наблюдаются выраженная тенденция к гиперхолестеринемии, гипербеталипопротеидемии, ускорение пульсовой волны по артериям эластического типа и некоторые другие изменения обмена, являющиеся началом проявления атеросклеротических тенденций организма.
Из этих данных видно, что семейно-наследственные предпосылки в развитии атеросклероза, несомненно, имеют место. Но каков механизм их реализации? Б. Ильинский считает, что наследственная предрасположенность к атеросклерозу передается в виде несовершенной регуляции функции сосудов и обмена веществ. Но он утверждает, что генетические особенности организма важны не сами по себе, а как фон, на котором потенциально возможно развитие атеросклероза при неблагоприятном воздействии внешней среды.
П. Е. Хомуло тоже высказывал сомнение в признании этиологической роли наследственных факторов в возникновении атеросклероза. Он пишет, что «нарастание атеросклероза в последние десятилетия в высокоразвитых странах никак нельзя объяснить наследственными причинами. Если даже признать увеличение давления мутационного процесса, оно отразилось бы на росте числа и других наследственных болезней. Нам представляется, что действие средовых факторов на звенья, ответственные за функцию сосудов и обмен веществ, – те этиологические рычаги, которые приводят к росту заболеваемости атеросклерозом. Наследуется тип реагирования организма на действие факторов внешней среды. Надо полагать, что необычайно быстрые изменения условий жизни современного человека, чрезмерные требования к адаптивным системам и, в частности, к нервной, эндокринной и сердечно-сосудистой системам, приводят к нарушениям, вызывающим развитие атеросклероза».
То есть, можно сделать вывод, что генетическая предрасположенность в возникновении атеросклероза реализуется видимо, вследствие повреждения того или иного звена метаболизма липидов, изменений в свертывающей системе крови, увеличения проницаемости артерий (связанных, вероятно, с нарушениями в ферментативных системах гладко-мышечных клеток интимы) и некоторые других факторов; но проявляется болезнь лишь при присоединении усугубляющих влияний внешней среды.
То есть прямая роль наследственности на возникновение и развитие атеросклероза отвергается.
Таблица 1. Площадь возвышающихся поражений в коронарных артериях при благоприятном (1) и неблагоприятном (2)наследственно – семейном анамнезе в отношении сердечно – сосудистых заболеваний
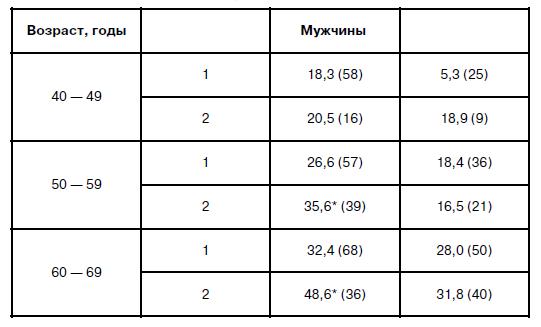
Примечание. В скобках – число наблюдений.
* Статистически значимые различия (р ≤ 0,05).
Заслуживает внимания влияние генетических факторов на развитие и типы гиперлипидемий, характер наследования которых интенсивно изучается. Как известно, существуют 5 типов гиперлипидемий.
I тип. Характеризуется повышением концентрации в плазме хиломикронов. Редко повышается содержание триглицеридов и умеренно – холестерина. Атеросклероз встречается редко.
II тип. Подразделяется на:
1) – характерно повышенное содержание b-липопротеидов, резко увеличено количество холестерина. Атеросклероз резко выражен и развивается рано;
2) – повышено содержание b-липопротеидов и пре-b-липопротеидов, холестерина; незначительно повышено содержание триглицеридов. Атеросклероз также развивается часто.
III тип. Характеризуется повышенной концентрацией патологических флотирующих b-липопротеидов, увеличено содержание холестерина и умеренно повышено количество триглицеридов. Атеросклероз развивается также часто и рано.
IV тип. Характерно повышенное содержание b-липопротеидов, количество холестерина нормальное или незначительно повышено; повышено содержание триглицеридов. Часто наблюдается развитие атеросклероза.
V тип. Характеризуется повышением содержания хиломикронов и пре-b-липопротеидов. Уровень холестерина может быть незначительно повышен, триглицеридов – резко повышен. Атеросклероз отмечается не всегда.
Таблица 2. Площадь возвышающихся поражений в коронарных артериях в группах, отличающихся по характеру наследственно – семейного анамнеза и по характеру труда
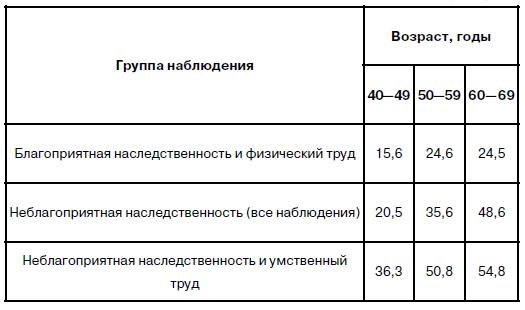
И. М. Ганджа и Н. К. Фуркало описывают, что I тип – наследуется как рецессивное заболевание, в основе которого лежит недостаточность липопротеидлипазы.
Тип II обусловлен часто распространенным аутосомным доминантным геном, в гомозиготном состоянии наблюдается раннее и тяжелое развитие атеросклероза и ксантоматоз. Предполагается, что тип III обусловлен рецессивным геном.
Имеется еще целый ряд дислипопротеидемий наследственного происхождения (такие как болезнь Janger или синдром Wolman) вследствие которых происходит нарушение холестеринового и липопротеидного обмена в связи с ферментативной недостаточностью и наследственными дефектами в рецепторном аппарате клеток.
Но, как уже было отмечено ранее, несмотря на частные случаи, благоприятствующие возникновению раннего атеросклероза уже в молодом возрасте, в целом наследственные факторы не претендуют на роль ни первичных, ни главенствующих этиологических факторов, а только провоцирующих, предрасполагающих.
Роль некоторых заболеваний в развитии атеросклероза, а также таких факторов, как возраст, пол, курение
Многими исследователями отмечено, что некоторые болезни как будто бы сочетаются с атеросклерозом, по-видимому, способствуя проявлению самого заболевания, или его осложнений.
Большинство авторов ожирение относят к одному из наиболее значимых факторов риска развития атеросклероза. Здесь, по-видимому благодаря нарушению углеводного и липидного обмена чаще возникает гиперхолестеринемия, которая и способствует атерогенезу. Однако А. Л. Мясников, разбирая различные точки зрения по этому вопросу, указывает, что Resenthae на основании анализа своих секционных данных нашел, что атеросклероз не имеет связи с ожирением.
Faber также, судя по морфологическим исследованиям, не установил определенной корреляции между степенью атеросклероза и размерами жировых запасов.
Вот еще одно интересное свидетельство Wright, Marple и Beck, полученное на основании массового изучения больных инфарктом миокарда в США: половина всего числа больных была отнесена к категории средней упитанности, но по одной четверти – соответственно пониженной и повышенной степени упитанности. Таким образом, делает заключение А. Л. Мясников, специальной связи развития атеросклеротических поражений с ожирением нет.
Б. В. Ильинский разъясняет, что как фактор риска ишемической болезни сердца имеет значение не столько само ожирение, сколько нередко наблюдающееся при нем повышение уровня в крови холестерина, повышения кровяного давления, а также связанные с этими явлениями другие неблагоприятные факторы, такие как отягощенная наследственность, переедание, малоподвижный образ жизни.
Весьма существенным фактором риска признается многими учеными такое сопутствующее атеросклерозу заболевание как сахарный диабет. Известно, что обмен углеводов и липидов в известной степени связан между собой, поэтому естественно, что нарушения углеводного обмена (что имеет место при сахарном диабете) усиливают изменения и в обмене липопротеидов (что характерно для запуска атеросклеротического процесса). П. А. Сильников отмечал, что общим и для атеросклероза, и для сахарного диабета является снижение чувствительности к инсулину периферических тканей, главным образом жировой.
Большинство исследователей однозначно признают, что сахарный диабет сопровождается увеличением в крови холестерина, b-липопротеидов и липопротеидов низкой и очень низкой плотности; имеет место также изменение показателя: фосфолипиды / холестерин в сторону его уменьшения – что в совокупности всех этих факторов свидетельствует о более быстром развитии атеросклероза.
Часто встречающиеся сосудистые осложнения при далеко зашедших стадиях сахарного диабета подтверждают общность звеньев патогенеза этих заболеваний (хотя известно, что поражение сосудов при сахарном диабете не всегда является следствием именно атеросклеротического процесса; но также и результатом расстройства питания клеток интимы, связанных с самым основным заболеванием).
Наиболее убедительным представляется влияние на развитие и прогрессирование атеросклероза такого заболевания, как гипертоническая болезнь. Большинством исследователей гипертензия признается как один из наиболее значимых факторов риска.
Очень основательно изучал этот вопрос А. Л. Мясников. Он писал: «При общей оценке проблемы взаимоотношения гипертонической болезни и атеросклероза можно сформулировать 2 точки зрения.
Согласно одной из них, гипертоническая болезнь и атеросклероз являются двумя совершенно разными нозологическими единицами. Одна (гипертония) – болезнь нервная, другая (атеросклероз) преимущественно метаболическая. Одна – чисто функциональная (усиление тонуса сосудов), другая – органическая (липоидоз, бляшки). Частое сочетание этих двух различных заболеваний обусловлено некоторыми общими для обеих форм этиологическими и патогенетическими факторами (семейно-наследственное предрасположение, биохимические сдвиги, общие условия возникновения в связи с нервным напряжением).
Параллельное развитие в одних случаях не исключает и независимого течения в других. Оба заболевания взаимно влияют друг на друга. Практически мы встречаемся и с чистыми случаями обоих заболеваний, и со случаями комбинированными с преобладанием то одного, то другого заболевания. Словом, это две разные, но взаимовлияющие болезни, возникающие в близких условиях у определенного круга лиц, а потому встречающиеся у них чаще всего одновременно.
Другая точка зрения на взаимоотношения гипертонической болезни и атеросклероза может быть сформулирована так: существует единая болезнь, которая проявляется в одних случаях клинико-анатомическим синдромом гипертонии, в других случаях – клинико-анатомическим синдромом атеросклероза, а чаще и тем, и другим болезненным процессом одновременно. Сущность этой болезни заключается в центральных нервных нарушениях функции и структуры артериальных стенок. Эти нарушения вызываются перенапряжением тех отделов центральной нервной системы, которые имеют отношения к тонусу и трофике артерий.
Она как и в той, так и в другой ее форме развивается под влиянием одних и тех же психоэмоциональных условий жизни современного человека, т. е. имеет общую эпидемиологическую и этиологическую основу. Уже с молодых лет одной из предпосылок развития этой болезни служит наклонность к нарушениям липидного обмена – отчасти конституционального характера, отчасти связанным с принятым среди определенных слоев населения чрезмерным питанием жировыми продуктами при ограничении физической активности. Вместе с тем также с молодых лет эта категория людей отличается повышенной вазомоторной реактивностью, проявляющейся в наклонности к колебаниям артериального давления и к временным подъемам его».
Представляется, что несмотря на несомненную общность некоторых этиологических и патогенетических факторов, взаимное влияние этих двух заболеваний друг на друга все же это две разные болезни. Из опыта врачебной практики известно, что даже в старческом возрасте при глубоких и множественных осложнениях атеросклероза (неоднократные инфаркты миокарда, инсульты, а также сочетания их), артериальное давление некоторых пациентов может оставаться совершенно нормальным, и прослеживаться полное отсутствие синдромов гипертензии.
Также и имеющаяся гипертоническая болезнь, по-видимому, самостоятельно не может привести к атеросклеротическому процессу. Здесь можно привести в пример наблюдения К. Т. Волковой, относящиеся к периоду блокады Ленинграда. Она отмечает, что несмотря на зарегистрированные подъемы артериального давления, имели место снижение уровня холестерина и обратное развитие имевшихся ранее отложений липидов в сосудистой стенке.
Однако, как отмечает Б. В. Ильинский как фактор риска гипертоническая болезнь нередко способствует развитию атеросклероза. Это происходит в связи с:
1) повышением проницаемости сосудистой стенки;
2) гиперплазией внутренней оболочки артерий;
3) наклонностью к спастическим их сокращениям;
4) наклонностью к активации свертывающих и угнетению противосвертывающих компонентов крови, что дает основание предположить у больных с гипертонической болезнью вероятность скрыто протекающего атеросклероза.
Рассмотрим теперь такой распространенный и актуальный фактор риска, признаваемый многими весьма значимым, как курение.
Даже при беглом взгляде ясно, что достоверно определить влияние лишь одного этого фактора риска на развитие атеросклероза чрезвычайно трудно, так как не представляется реальным отделить его от других факторов, влияющих на отдельного индивидума в совокупности.
Но, учитывая, что известно его сосудосуживающее действие на артерии, естественно предположить, что длительное и частое курение наряду с интоксикацией, подъемами артериального давления, вызывает также и трофические изменения в стенках сосудов, что, как известно, способствует возникновению атеросклероза. Примером тому служит особый вид «болезни курильщиков» – перемежающаяся хромота, связанная с облитерирующим эндартериитом артерий голени и стопы. Учитывая также, что никотин усиливает наклонность сосудов к спастическим реакциям, очевидно неблагоприятное влияние привычки к курению на более раннее развитие и более тяжелое течение такого осложнения атеросклероза (который по сути стала самостоятельной нозологической единицей), как ишемическая болезнь сердца.
Б. В. Ильинский приводит в пример следующие данные: «Согласно проспективным наблюдениям, проводившимся в США в течение 3–6 лет за 1 млн мужчин и женщин в возрасте 40–48 лет, смертность от ишемической болезни сердца увеличивается в зависимости от курения («Girculation», 1976 г.). По данным Clark, из числа людей моложе 44 лет, выкуривавших больше 25 сигарет в день, умерло от ишемической болезни сердца в 15 раз больше, чем некурящих лиц того же возраста».
Все это свидетельствует, что хотя злоупотребление никотином самостоятельно не вызывает атеросклероза, но, определенно, способствует его более неблагоприятному течению.
Принадлежность к полу также имеет определенное значение при изучении факторов, способствующих возникновению атеросклероза.
Известно, что до 50–60 лет половые различия сказываются наиболее интенсивно, и заболеваемость атеросклерозом резко преобладает в мужской популяции. Это привлекло внимание исследователей к роли половых гормонов в патогенезе атеросклеротического процесса. Получено немало данных, что женские половые гормоны – эстрогены – задерживают развитие атеросклероза (что связано с увеличением липопротеидов высокой плотности в плазме крови, оказывающих, как известно, антиатерогенное действие). При развивающейся в период менопаузы гипоэстрогенемии – происходит нарастание уровня холестерина, коэффициента холестерин/фосфолипиды и b-липопротеидов в сыворотки крови, а следовательно, увеличивается риск развития атеросклероза. У женщин с атеросклерозом коронарных артерий или с явлениями раннего церебрального атеросклероза достоверно обнаружено снижение экскреции экстрогенов и их фракций.
Возраст и его тесная связь с увеличением частоты и тяжести атеросклероза, является, несомненно, грозным фактором риска этого заболевания.
Еще в 1935 г. Н. Н. Аничков, анализируя материалы секционных исследований, отмечал, что уже в возрасте 30–39 лет атеросклеротические изменения встречаются в 81,5 % случаев, 14 % из которых – в тяжелой форме. В возрастном десятилетии 40–49 лет атеросклероз выявляется уже в 85,7 % случаев, из них резко выраженный – 25,5 %. По данным А. М. Вихерт (1977) сравнительное изучение коронарного атеросклероза у лиц различных возрастных групп указывает на прогрессирование с возрастом осложнений этого заболевания. Так выглядит шкала частоты стенозов у лиц с ишемической болезнью сердца: в возрасте до 40 лет – 10,5 % случаев; у лиц 40–49 лет —24 % случаев, с 50 до 59 лет – у 57 %, в группе с 60 до 69 лет – 63 % случаев.
На тесную связь возраста и атеросклероза указывал еще в 1966 г. И. В. Давыдовский, который считал, что сущность атеросклероза заключена в биологии стареющей сосудистой стенки и сопряжена с факторами ухудшения гемодинамических условий в артериях и увеличением их проницаемости.
В настоящее время, действительно, на примерах многочисленных исследований, накоплено много факторов, свидетельствующих, что с возрастом происходят различные изменения основных обменных процессов (липидного, углеводного, а также витаминного), определенные нарушения иммунологической активности, в системах гемодинамики, гемокоагуляции, в состоянии сосудистой стенки разнообразные эндокринные сбои, изменения в работе печени и т. п., что предположительно способствует стимуляции атеросклероза у лиц старшего возраста.
Однако все это не является достоверным доказательством, что возраст можно рассматривать как причину атеросклероза. Ведь, как известно, немалое количество пожилых людей, несмотря на сходные с больными условиями жизни, не имеют каких– либо признаков атеросклероза, а также накоплено достаточное количество патологоанатомических данных, отрицающих атеросклеротическое поражение сосудов у лиц даже глубокого старческого возраста. Все эти исключения отрицают фатальность возрастного фактора в развитии данного заболевания.
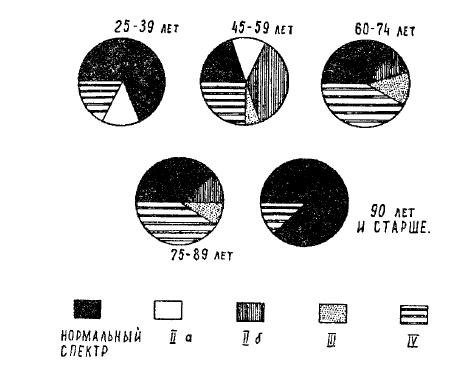
Рис. 2. Частота распределения гиперлипидемий у людей разного возраста
Интересные наблюдения обнаружены при изучении обмена веществ у долгожителей.
Оказалось, что для них характерны: низкий уровень общего холестерина b-холестерина и более высокая доля l-холестерина, который, как известно, обладает «защитным» действием против атеросклеротического процесса. С точки зрения преобладания в разные периоды возраста определенных типов гиперлипидемий, как видно из рисунка (рис. 2) наиболее атерогенные типы: На; Нб; и IV преобладают в 5–7 десятилетиях, у лиц же 8—9-го десятка и старше увеличивается частота гиперлипидемий, не способствующих атерогенезу, что, видимо, обусловливает доживание этих лиц до старческого возраста.







