Тамара Владимировна Парийская
Неотложные состояния у детей. Новейший справочник
Гипогликемические состояния
Гипогликемическое состояние возникает в результате резкого снижения уровня сахара в крови. Оно может развиться у больных сахарным диабетом при инсулинотерапии или в результате передозировки инсулина, нарушения ритма приема пищи или при приеме сахароснижающих средств, при избыточной продукции организмом инсулина (инсуломе), дефиците контринсулярных факторов (болезнь Аддисона), заболеваниях печени, голодании, тяжелой физической нагрузке.
Глюкоза – основной источник энергии тканей мозга. При гипогликемии нарушается снабжение глюкозой головного мозга, происходит нарушение функции симпатико-адреналовой системы, поэтому в основе клинических проявлений гипогликемических состояний лежит дисфункция центральной нервной системы.
Клиника. Гипогликемическое состояние развивается быстро. На стадии предвестников ребенок испытывает внезапно развившееся ощущение слабости, тревоги, чувство сильного голода, появляются холодный пот, дрожание рук и ног, тахикардия. Если не принять срочных мер, то наступают сонливость, головная боль, судороги, потеря сознания.
Симптомы гипогликемических состояний появляются при уровне гликемии менее 3 ммоль/л.
Неотложная терапия. В период предвестников необходимо дать ребенку 2–3 кусочка сахара, конфету, сладкий чай. При развитии гипогликемической комы ввести внутривенно 10 % раствор глюкозы 20–50–100 мл. При судорогах – противосудорожная терапия – оксибутират натрия 50–100 мг/кг внутримышечно или внутривенно. После восстановления сознания ребенка следует накормить продуктами с высоким содержанием углеводов (булка и др.).
Лихорадка
Лихорадка – типовой патологический процесс, развившийся в процессе эволюции, характеризующийся изменением соотношений теплопродукции и теплоотдачи в сторону преобладания первой, проявляющийся в повышении температуры тела.
Лихорадка возникает при многих заболеваниях, в основном при инфекционных, и является неспецифической защитной реакцией организма. При лихорадке усиливаются фагоцитоз, выработка антител, образование интерферона, резко снижается репродукция вирусов, нарушается размножение бактерий. Исходы инфекционных заболеваний, сопровождающихся лихорадкой, лучше, чем протекающих без повышения температуры тела или при ее искусственном фармакологическом снижении. В то же время при развитии тяжелой гипертермической реакции (повышение температуры тела до 39–40 °C и выше) лихорадка теряет свои защитные свойства и вызывает тяжелые нарушения функций организма ребенка: нарушаются обмен веществ, деятельность ЦНС, сердечно-сосудистой и других систем, создаются предпосылки для нарушения свертывания крови и развития ДВС-синдрома, отека головного мозга.
В зависимости от исходного состояния организма (имеет значение наличие энцефалопатии, дистрофии, рахита, дыхательной, сердечно-сосудистой недостаточности и др.) переход лихорадки в гипертермическое состояние может произойти и при умеренном повышении температуры тела (38–38,5 °C). Нормальная температура тела ребенка 36–37 °C. Суточные колебания температуры тела у здоровых детей составляют 0,6–1,0 °C, максимальная температура наблюдается между 17 и 20 часами, минимальная – от 4 до 7 часов утра.
Лихорадка оценивается по высоте подъема температуры: субфебрильная – до 38 °C; фебрильная – от 38,1 до 41 °C, гиперпиретическая – выше 41 °C. В зависимости от длительности различают лихорадку эфемерную – от нескольких часов до 2 дней, острую – до 15 дней и хроническую.
При длительной лихорадке выделяют температурные кривые следующих типов:
♦ постоянная (jebris continua) фебрильная температура с суточными колебаниями менее 1 °C;
♦ послабляющая (jebris remittens) – с суточными колебаниями более 1 °C;
♦ перемежающаяся (jebris intermittens) – в течение суток повышение температуры сменяется спуском ее до субнормальных и нормальных цифр;
♦ гектическая (jebris hectica) – при ней суточные колебания температуры составляют 4–5 °C;
♦ неправильная (athypica) – колебания температуры не имеют определенной закономерности.
Лихорадочная реакция в своем развитии проходит три стадии: подъем температуры, стояние на высоком уровне и спад.
На первой стадии при быстром подъеме температуры резкий спазм кожных сосудов вызывает ощущение холода – озноб, появление «гусиной кожи», прекращение потоотделения. Эти явления свидетельствуют об ограничении теплоотдачи, одновременно возрастает теплообразование. В зависимости от нарушения кровообращения различают два варианта лихорадки у детей: «розовую» и «бледную». При варианте «бледной» лихорадки в результате сужения кожных сосудов и ограничения кровообращения на периферии при высокой температуре тела у ребенка холодные руки и ноги, кожа бледная; при варианте «розовой» лихорадки – кожные покровы теплые, розовые.
На второй стадии теплоотдача относительно возрастает и уравновешивается с теплообразованием. Кожное кровообращение становится интенсивнее. Чувство холода и озноб проходят, бледность кожных покровов может исчезнуть.
На третьей стадии (спада температуры) преобладает теплоотдача над теплопродукцией. Возникает потоотделение. Резкое расширение кожных сосудов при быстром снижении температуры тела может привести к развитию острой сердечно-сосудистой недостаточности.
Лечение. При выборе терапевтической тактики необходимо учитывать степень, длительность и клинические проявления лихорадки, возраст ребенка, преморбидный фон и причину, вызвавшую лихорадку.
Жаропонижающая терапия показана во всех случаях «бледной» лихорадки; при высокой лихорадке (39 °C и выше) и умеренной лихорадке (38 °C) у детей раннего возраста и детей, имеющих неблагоприятный преморидный фон (судорожный синдром, фебрильные судороги в анемнезе, перинатальная энцефалопатия и ее последствия и другие факторы риска).
При «розовой» лихорадке обычно внутрь или ректально в виде свечей назначают парацетамол детям до 1 года – 0,025–0,05 г, после 1 года – 0,1–0,25 г 2–3 раза в сутки (таблетки по 200 и 500 мг, сироп 2,4 % – 5 мл сиропа содержат 0,12 г; суппозитории 250 мг); эффералган с витамином С (таблетки содержат 330 мг парацетамола, 200 мг аскорбиновой кислоты) по 1/4–1/2–1 таблетке 1–2 раза в день; аспирин детям до 1 года – 0,025–0,05 г, старше года – 0,05–0,1–0,25 г на прием 4 раза в сутки.
Для того чтобы снять спазм периферических сосудов и увеличить теплоотдачу, центральные антипиретики можно сочетать с антигистаминными препаратами – пипольфеном или супрастином, внутрь в разовой дозе детям до 1 года – по 1/4 таблетки, от 1 года до 6 лет – по 1/3 таблетки, от 7 до 14 лет – по 1/2–1 таблетке 2–3 раза в день (таблетки по 25 мг).
При «бледной» лихорадке целесообразно использовать центральные антипиретики парентерально – в/м или в/в в сочетании с антигистаминными и спазмолитическими средствами. Назначают 50 % раствор анальгина в дозе 0,1 мл/год жизни в/м или раствор аспизола в разовой дозе 10 мг/кг (что соответствует 0,1 мл/кг готового раствора для инъекций) в/в или в/м в сочетании с 2,5 % раствором пипольфена в дозе 0,1 мл/год жизни в/м (можно использовать также тавегил или супрастин) или с 1 % раствором никотиновой кислоты в дозе 0,05 мл/кг.
При положительном терапевтическом эффекте от примененной терапии наблюдаются снижение температуры тела не менее чем на 0,5 °C в течение 30 минут и переход «бледной» лихорадки в «розовую».
Физические методы охлаждения используют только после применения лекарственных препаратов, уменьшающих спазм сосудов кожи и воздействующих на центры терморегуляции.
Круп
Круп – острое воспаление гортани (ларингит) или гортани, трахеи и бронхов (ляринготрахеобронхит), сопровождающееся явлениями стеноза гортани. В большинстве случаев круп имеет инфекционное происхождение. Причиной его чаще всего бывает вирус парагриппа 1. Он может также развиться при гриппе, кори и других инфекционных болезнях. В основе заболевания лежат воспаление и отек слизистой оболочки гортани. Болеют преимущественно дети 6 месяцев–3 лет.
Клиника. Для крупа характерна триада симптомов: 1) осиплость голоса вплоть до афонии; 2) грубый, лающий кашель; 3) стенотическое дыхание с усилением и удлинением вдоха.
Обычно круп развивается внезапно, чаще – среди ночи. Ребенок просыпается, становится беспокойным, появляются кашель, шумное, слышное на расстоянии дыхание.
В зависимости от выраженности стеноза гортани выделяют четыре ее стадии.
Первая стадия – компенсированная. Охриплость голоса, иногда прогрессирующая, вплоть до афонии, лающий кашель, при нагрузке – шумное дыхание с небольшим втяжением яремной ямки, лихорадка. Продолжительность стадии – от нескольких часов до суток.
Вторая стадия. Ребенок беспокоен, мучительный кашель, дыхание шумное с участием вспомогательной мускулатуры и западение при вдохе в области над– и подключичной ямок, межреберных промежутков. Тахикардия.
Третья стадия. Ребенок очень возбужден, кожа бледно-цианотичная, покрыта холодным, липким потом, цианоз губ, дыхание стенотическое, с резким втягиванием всех податливых мест грудной клетки. Одышка, тахикардия, тоны сердца глухие, в легких дыхание ослаблено.
Четвертая стадия – асфикция. Ребенок без сознания. Выражен цианоз кожи, губ. Дыхание поверхностное, периодически апноэ. Аритмия. Тоны сердца глухие.
Круп необходимо дифференцировать с инородными телами гортани, заглоточным абсцессом, дифтерией (дифтерийным крупом).
Лечение. На первой стадии показаны паровые ингаляции 3–4 раза в день, теплое частое питье (молоко, молоко с боржоми, содой), горячие ножные и ручные ванны (температура воды 38–39 °C). Антигистаминные препараты внутрь в разовых дозах: пипольфен и супрастин детям до 3 лет – 0,05–0,07 г, 4–10 лет – 0,008–0,01 г, 11–14 лет – 0,015–0,02 г 3 раза в день. Тавегил детям до 2 лет – по 1/4 таблетки, 2–6 лет – по 1/2 таблетки, старше 6 лет – по 1 таблетке 2 раза в день (таблетки по 0,001 г). Фенкарол детям до 3 лет – 0,003–0,005 г, 3–7 лет – 0,005–0,01 г, 8–14 лет – 0,015–0,025 г 3 раза в день (таблетки по 0,025 г). Отхаркивающие средства (грудной эликсир, мукалтин и др.), успокаивающие (настойка валерианы). Помещение, где находится ребенок, должно быть хорошо проветрено и иметь повышенную влажность.
На второй стадии вводятся в/м антигистаминные препараты: супрастин 2 % раствор или пипольфен 2,5 % раствор в разовых дозах детям до 1 года – 0,2–0,25 мл, 1–5 лет – 0,3–0,5 мл, 6–12 лет – 0,5–1 мл. Преднизолон внутрь 1–2 мг/кг/сут. Кокарбоксилаза 25–50 мг в/м.
На третьей стадии крупа показаны в/м введение преднизолона, ингаляция увлажненного кислорода. Применение седативных препаратов противопоказано, так как беспокойство является симптомом гипоксии.
При неэффективности консервативного лечения стеноза второй стадии в течение 12 часов больным с третьей стадией при отсутствии эффекта от терапии, а также всем больным с четвертой стадией показана эндотрахиальная интубация. При невозможности ее выполнения назначается крикотомия или трахеотомия.
Больных с первой стадией крупа можно лечить дома. Вторая стадия может быстро прогрессировать до четвертой, поэтому она требует тщательного наблюдения, при недостаточном эффекте от терапии показана госпитализация.
Нейротоксикоз
Нейротоксикоз развивается у детей младшего возраста при различных заболеваниях (ОРЗ, пневмония и др.).
В результате непосредственного воздействия инфекционного агента, токсинов на ткань мозга возникает генерализованная реакция, сопровождающаяся неврологическими расстройствами, нарушениями кровообращения, терморегуляции, кислотно-основного состояния. Морфологической основой нейротоксикоза является развитие метаболических нарушений в ткани мозга, выраженных сосудистых нарушений вплоть до отека и набухания мозга.
Клиника. В течении нейротоксикоза различают две фазы.
Первая фаза. Преобладают симптомы возбуждения центральной нервной системы. Ребенок в сознании, возбужден, беспокоен. Наблюдаются общая гиперестезия, тремор конечностей, стереотипные движения рук, ног. Обязательно имеет место гипертермия (температура тела выше 38 °C). Кожа розовая. Тоны сердца громкие. Тахикардия, небольшая одышка. Длительность фазы – до нескольких часов.
Вторая фаза. Преобладают симптомы угнетения центральной нервной системы. Ребенок вял, сонлив. Сознание угнетено, степень его нарушения различна – от сомнолентного до коматозного. Для общей оценки нарушения сознания можно использовать шкалу Глазго (табл. 9). Резкая гипертермия. Судороги клонические, клонико-тонические, тонические. Могут наблюдаться явления менингизма (выбухание, напряжение большого родничка, ригидность затылочных мышц). Кожа бледно-серого цвета. Несмотря на гипертермию, холодные руки и ноги. Тахикардия, затем брадикардия. Тоны сердца глухие. Олигурия.
Таблица 9
Шкала Глазго для оценки состояния ЦНС
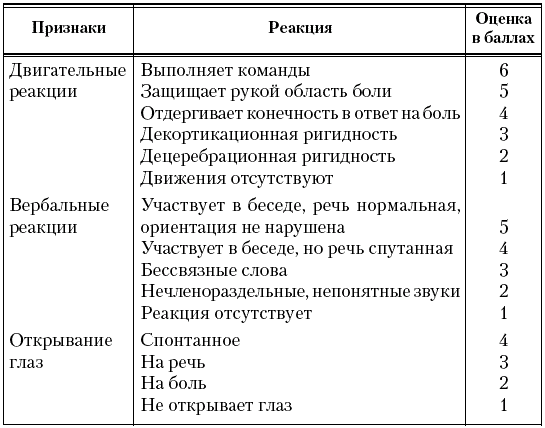
При определении уровня сознания по шкале комы Глазго каждую реакцию оценивают в баллах. Общая оценка получается путем сложения баллов по каждой из трех групп признаков. Уровень сознания выражается суммой баллов. Оценка менее 9 баллов свидетельствует о тяжелом повреждении ЦНС.
Нейротоксикоз необходимо дифференцировать с фебрильными судорогами, спазмофилией, эпилепсией, кровоизлиянием в мозг, энцефалитом, менингитом, объемным процессом в мозге и др.
Для дифференцирования с менингитом производится люмбальная пункция, во избежание дислокации мозга жидкость выпускается только частыми каплями. Судорожный синдром, обусловленный гипокальциемией, наблюдается у детей 6 месяцев–2 лет больных спазмофилией, в зимне-весенний период. Типичный ее признак – симметричные карпонедальные тонические судороги, сознание не нарушается. Для дифференциального диагноза со спазмофилией всем детям с судорожным синдромом необходимо определить симптомы Хвостека, Люста, наличие которых свидетельствует о повышенной механической чувствительности нервов, наблюдаемой при гипокальциемии.
Судороги при гипокалиемии тонического характера, резко болезненны, не сопровождаются утратой сознания, обычно возникают в икроножных мышцах. Причина их – низкое содержание калия в плазме крови, обусловленное быстрым и резким обезвоживанием (понос, рвота).
Фебрильные судороги развиваются на фоне сохраненного сознания, могут возникнуть в начале или на высоте температурной реакции: кратковременные (меньше 10–15 минут), клонические, реже клонико-тонические, склонные к рецидивам, наблюдаются у детей от 6 месяцев до 5 лет.
При энцефалите имеют место: расстройство сознания, клонико-тонические или тонические судороги; появляются очаговые поражения (парезы, параличи, патологические рефлексы); температура субфебрильная, но может быть и нормальная.
Лечение определяется фазой заболевания, степенью повреждения ЦНС и включает мероприятия, направленные на ликвидацию гипертермии, отека мозга, нарушений функций сердечно-сосудистой и дыхательной систем. Для снижения температуры тела последовательно используют фармакологические средства и физические методы охлаждения. Назначают центральные антипиретики: 50 % раствор анальгина в дозе 0,1 мг/год жизни, в/м, в сочетании с антигистаминными препаратами (1 % раствор димедрола или 2 % раствор супрастина в/м в дозе детям до 1 года – 0,15–0,25 мл, от 1 года до 5 лет – 0,25–0,5 мл).
В I фазе можно ограничиться назначением центральных антипиретиков внутрь: парацетамол в разовой дозе до 1 года – 0,025–0,05–0,1 г, после года – 0,15–0,2–0,5 г 2–3 раза в сутки. Пипольфен, супрастин назначают внутрь в разовой дозе детям до 1 года – 0,002–0,006 г, от 2 до 5 лет – 0,008–0,01 г, 6–14 лет – 0,015–0,025 г (пипольфен таблетки 25 мг, супрастин таблетки 25 мг: детям до 1 года – по 1/4 таблетки, от 1 года до 6 лет – по 1/3 таблетки, от 7 до 14 лет – по 1/2–1 таблетке) 2–3 раза в день.
Для снятия спазма периферических сосудов и увеличения теплоотдачи антипиретики можно сочетать с папаверином в разовой дозе детям первого года жизни – 0,002–0,005 г, старшим детям – 0,01–0,03 г или с дибазолом в дозе 0,001–0,005 г в зависимости от возраста 2–3 раза в день.
Физические методы охлаждения могут быть использованы только после применения лекарственных средств, уменьшающих спазм сосудов кожи и воздействующих на центры теплорегуляции, иначе охлаждение будет только усиливать гипертермию! Ребенка надо раскрыть, на голову положить салфетку, смоченную холодной водой, или пузырь со льдом на некотором расстоянии от головы. Обтирать кожу спиртом, водкой до появления гиперемии, обдувать вентилятором, положить холодные салфетки на сосуды и в паховую область.
Нейроплегический эффект может быть достигнут применением седуксена, дроперидола, оксибутирата натрия. В первой фазе седуксен назначают внутрь по 1/4 таблетки – детям до 1 года и по 1/2 таблетки – детям 1–5 лет (таблетки по 5 мг). Во второй фазе при наличии судорог седуксен вводят в/м, 0,5 % раствор в дозе: детям до 1 года – 0,05–0,1 мл, 1–5 лет – 0,15–0,5 мл или в/в медленно, 0,5–2 мл в зависимости от возраста в 10 % растворе глюкозы (разовая доза седуксена 0,25–0,3 мг/кг). Используется также 0,25 % раствор дроперидола в дозе 0,5–1 мл в/м или в/в (0,1 мг/кг). После в/в введения максимум действия наступает через 20 минут, после в/м – через 40–60 минут. Хороший противосудорожный эффект дает ГОМК (оксибутират натрия) в разовой дозе 70–100 мг/кг в/в, медленно, в 10 % растворе глюкозы.
Для улучшения обменных процессов в клетках мозга применяют ноотропил по 50–100 мг/кг/сут.
Для борьбы с отеком мозга используют глюкокортикоидные гормоны – преднизолон в дозе 2–5 мг/кг/сут, в/м и/или в/в.
Для улучшения микроциркуляции и профилактики ДВС синдрома в комплекс терапии включают трентал в дозе 5–10 мг/кг/сут или курантил 1,5–5 мг/кг в сутки, никотиновую кислоту 0,005–0,01 г 2–3 раза в день.
Основу дегидратационной терапии составляет лазикс в разовой дозе 1 мг/кг в/м. Для уменьшения ацидоза назначают кокарбоксилазу 50 мг, в/м или в/в.
Антибактериальная терапия – антибиотики цепоринового ряда, макролиды и др. Лечение основного заболевания.
Кишечный токсикоз
Кишечный токсикоз развивается у детей раннего возраста, в основном при острых кишечных инфекциях – колиинфекции, сальмонелезе, дизентерии и др., характеризуется развитием интоксикации и обезвоживания организма, наступающего в результате потерь большого количества жидкости с рвотой и поносом.
Заболевание чаще возникает у детей, находящихся на неправильном искусственном вскармливании, имеющих неблагоприятный преморбидный фон (рахит, гипо– или паратрофия, экссудативный диатез и др.).
В зависимости от потери организмом преимущественно жидкости или солей выделяют три вида эксикоза:
1) внутриклеточное обезвоживание – вододефицитное;
2) внеклеточное обезвоживание – соледефицитное;
3) вне– и внутриклеточное обезвоживание – изотоническое.
Вид обезвоживания находит отражение в клинической и биохимической картине заболевания (табл. 10).
Таблица 10
Дифференциально-диагностические признаки внутриклеточного и внеклеточного обезвоживания (Э. К. Цыбулькин, 1998)
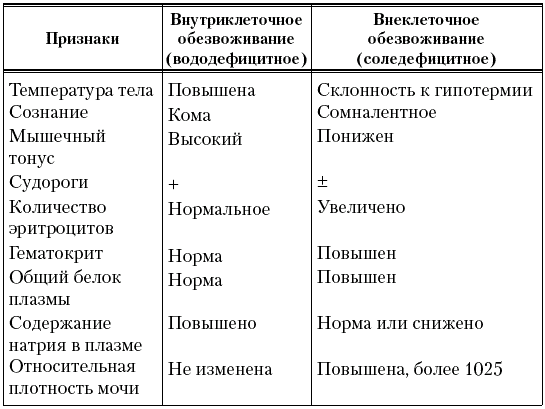
Обезвоживание организма ведет к уменьшению ОЦК, ухудшению реологических свойств крови и как следствие к развитию гипоксии, метаболического ацидоза и других нарушений обмена веществ.
Клиника. В зависимости от выраженности интоксикации и водно-электролитных нарушений в клинической картине кишечного токсикоза различают три стадии токсикоза и три степени эксикоза.
Первая стадия токсикоза – гиперкинетическая. Ребенок возбужден, беспокоен. Рвота. Жидкий, частый стул. Тахикардия. Развивается эксикоз первой степени, для которого характерна потеря массы тела до 5 %. Наблюдается умеренная жажда, слизистые суховатые. Тургор тканей нормальный.
Вторая стадия токсикоза – сопорозно-адинамическая. Ребенок вялый, адинамичный. Возможно нарушение сознания – сомнолентное или сопорозное. Сопровождается развитием эксикоз второй степени: потеря от 5 до 10 % массы тела, выражена сухость кожи и слизистых оболочек, тургор тканей снижен, большой родничок запавший, тахикардия, артериальное давление понижено, диурез снижен. Частая рвота, стул до 10 и более раз в сутки.
Третья стадия токсикоза – сознание утрачено. Появляются беспорядочные движения пальцев рук. Эксикоз третьей степени – потеря свыше 10 % массы тела. Слизистые оболочки сухие, губы сухие, яркие, черты лица заострены, кожная складка не расправляется в течение 2–3 минут, значительная одышка, тахи– или брадикардия. Артериальное давление резко снижено, тоны сердца глухие, анурия, парез кишечника.
Лечение. Его проводят с учетом степени выраженности токсикоза и эксикоза характера водно-электролитных нарушений. До начала регидратации при наличии рвоты следует промыть желудок физиологическим раствором или 1–2 % раствором натрия гидрокарбоната. Количество жидкости для промывания у детей до 1 года – 100 мл на каждый месяц жизни, от 1 года до 3 лет – 1,5–2 л.
Регидратацию начинают немедленно после установления диагноза, объем вводимой жидкости и методы ее введения зависят от степени эксикоза и возраста ребенка (табл. 11).
Таблица 11
Расчет объема жидкости для введения детям с кишечным токсикозом и эксикозом

При первой степени эксикоза проводят регидратацию, назначая жидкость внутрь. Ребенку дают 5 % раствор глюкозы, чай, специальные глюкозо-солевые растворы – оролит (состав: глюкоза – 20 г, натрия хлорид – 3,5 г, натрия гидрокарбонат – 2,5 г, вода – 1 л) и регидрон (состав: натрия хлорид – 3,5 г, калия хлорид – 2,5 г, лимонно-кислый натрий – 2,9 г, глюкоза – 10 г, вода – 1 л). Глюкоза, являющаяся составной частью регидратационных растворов, улучшает всасывание солей и воды в тонком кишечнике даже в тех случаях, когда в нем имеется воспалительный процесс. Если необходимо экстренно приготовить раствор в домашних условиях, глюкозу можно заменить сахаром, натрия хлорид – поваренной солью, натрия гидрокарбонат – питьевой содой. Раствор дают медленно, небольшими порциями, чтобы избежать рвоты.
При второй степени обезвоживания половину жидкости вводят в/в и половину дают внутрь в виде чая с лимоном, 5 % раствора глюкоза, глюкозольных растворов.
При третьей степени обезвоживания всю жидкость вводят внутривенно.
При изотонической дегидратации объем коллоидных растворов в общем количестве вводимой жидкости должен составлять 1/3 (5 % раствор альбумина, реополиглюкин); 2/3 вводимого раствора составляют 10 % раствор глюкозы с инсулином и калием; раствор Рингера.
При гипертоническом обезвоживании показано применение только изотонических растворов.
При гипотоническом обезвоживании вначале лечения для восстановления ОЦК вводят 5–10 % раствор альбумина, реополиглюкин в дозе 10 мг/кг. Затем глюкозо-солевые растворы. Скорость инфузии в первый час введения раствора – 30 мл/кг, в последующие часы – 10–20 мл/кг.
При наличии судорог следует в/в ввести седуксен или натрия оксибутират.
Учитывая полиэтиологичность кишечных инфекций, до установки этиологического диагноза необходимо начать антибиотикотерапию с парентерального введения левомицетина сукцината в дозе 25–30 мг/кг/сут, дозу делят на две инъекции в/м.
При выраженном токсикозе используют глюкокортикоидные гормоны – преднизолон 1–3 мг/кг/сут или гидрокортизон – 3–7 мг/кг/сут. Можно также применять ингибиторы протеаз – трасилол или контрикал в дозе 500 ЕД/кг/сут в 50 мл физиологического раствора в/в, 60 капель в 1 минуту.
Для восстановления обменных процессов назначают витамины С (300 мг/сут), В1 (20–30 мг), В6 (25–30 мг), кокарбоксилазу (50 мг/сут).
Регидратация – введение водно-солевых растворов – может быть закончена после прекращения рвоты, ликвидации олигурии и других признаков эксикоза.
После исчезновения симптомов интоксикации и эксикоза для нормализации флоры кишечника назначают биопрепараты – лактобактерин, бифидумбактерин, бификол, бактисубтил, линекс.
Диета. В острый период токсикоза – водно-чайная диета на 16–24 часа. Затем дозированное дробное кормление – детям до 6 месяцев назначают 10 кормлений (через 2 часа с ночным перерывом в 4 часа) по 10–20 мл грудного молока или адаптированной смеси. В последующие дни объем питания увеличивают на 10–20 мл на одно кормление. При достижении суточного объема 500 мл ребенка переводят на 8-разовое кормление по 70–80 мл, через 2–3 дня – на 7-разовое по 100–120 мл и 6–5-разовое кормление. В последующие дни ребенка переводят на физиологическое питание. Во время дробного кормления недостающий по возрасту объем пищи восполняется питьем глюкозо-солевых растворов, чая.
Детям более старшего возраста после водно-чайной диеты на 1–3 дня назначают щадящую диету малыми порциями, каждые 3–4 часа: жидкие каши, кисели, кефир. Затем диету расширяют, вводят творог, мясное суфле, овощное пюре, овощные супы.