
Елизавета Киселева
Диагностика в эндокринологии
Дифференциальная диагностика
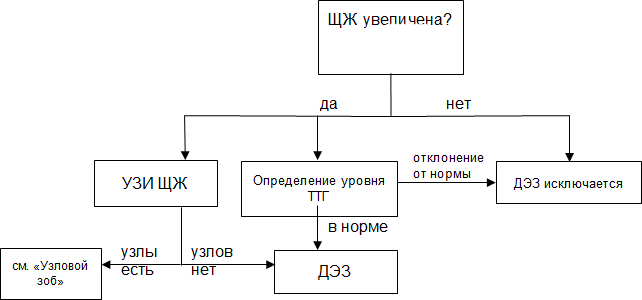
Дифференциальная диагностика ДЭЗ проводится с аутоиммунным тиреоидитом и болезнью Грейвса на основании анализа крови на ТТГ.
• При повышенном уровне ТТГ необходимо определить содержание в крови: свободного Т4, АТ к тиропероксидазе (аутоиммунный тиреоидит).
• При сниженном уровне ТТГ нужно определить содержание в крови: свободных Т3, Т4, АТ к рецептору ТТГ. Подробнее см. раздел «Болезнь Грейвса».
Кроме того, важно исключить:
• лимфому ЩЖ (дифференциальный диагноз проводится на основе УЗИ и дальнейшей ТАБ)
• новообразования средостения (для их выявления проводится КТ (для более точной оценки можно использовать контрастирование), затем ТАБ под контролем УЗИ)
Алгоритм диагностики ДЭЗ
Список литературы
1. Walsh J. P. Managing Thyroid Disease in General Practice // Medical Journal of Australia. 2016
2. Ross Douglas S. Clinical Presentation and Evaluation of Goiter in Adults / Douglas S. Ross, David S. Cooper, Jean E. Mulder // UpToDate. 2021.
3. Доказательная эндокринология: руководство / под ред. П. Камачо, Х. Гариба, Г. Сайзмора; пер. с англ. под ред. Г. А. Мельниченко, Л. Я. Рожинской. 2-е изд., испр. и доп. М.: ГЭОТАР-Медиа, 2009. Глава 2. С. 102–162.
4. Трошина Е. А. Диффузный эутиреоидный зоб. Алгоритмы лечения и профилактика препаратами йода: лекция // Проблемы эндокринологии. 2014.
5. Алферова В. И. Йодная обеспеченность в России и в мире: что мы имеем на 2019 год? Научный обзор / В. И. Алферова, С. В. Мустафина, О. Д. Рымар // Клиническая и экспериментальная тиреоидология. 2019.
6. Zimmermann M. B. Iodine-deficiency Disorders / M. B. Zimmermann, P. L. Jooste, C. S. Pandav // Lancet. 2008.
7. WHO, UNICEF and ICCIDD. Assessment of Iodine Deficiency Disorders and Monitoring Their Elimination. Geneva: WHO, WHO/Euro/NUT, 2001.
8. Трошина Е. А. Зоб. М.: Медицинское информационное агентство, 2012.
Гипотиреоз
Автор: Анна Одерий
Определение
Гипотиреоз – клинический синдром, вызванный стойким дефицитом гормонов щитовидной железы или снижением их биологического эффекта на тканевом уровне [1].
Классификация гипотиреоза
По времени развития:
• врожденный
• приобретенный
По длительности:
• постоянный (в исходе ХАИТ, после операций на щитовидной железе или радиойодтерапии)
• транзиторный (при подостром, послеродовом, «молчащем», а также лекарственных тиреоидитах)
Первичный гипотиреоз по степени тяжести:
• субклинический
• манифестный
• осложненный
Классификация по этиологии представлена на рис. 1.
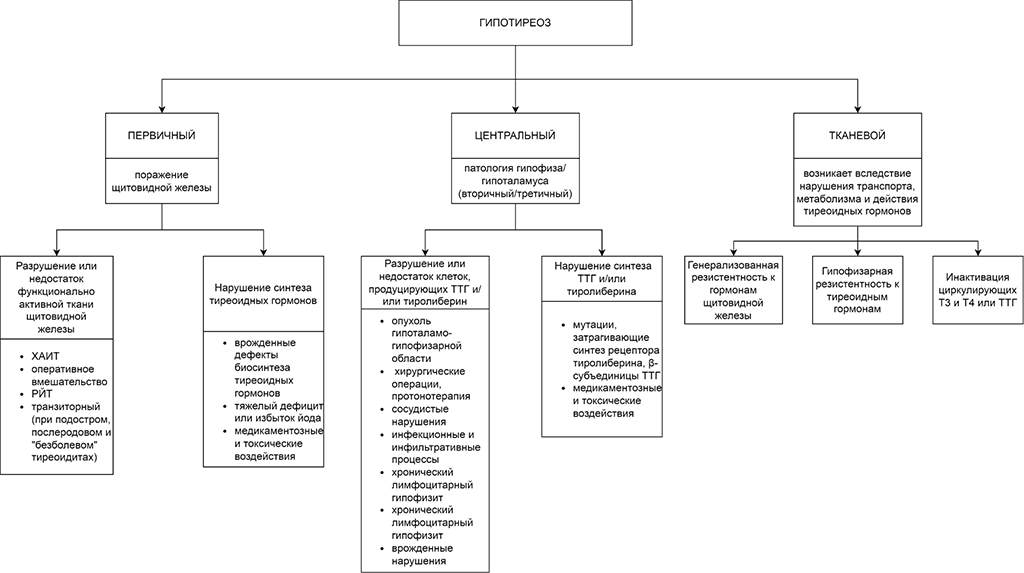
Рисунок 1. Классификация гипотиреоза по этиологии
Клиническая картина
Симптоматика гипотиреоза достаточно неспецифична и может проявляться при многих других патологиях.
К симптомам гипотиреоза относятся:
• быстрая утомляемость
• сонливость
• выраженная сухость кожных покровов
• выпадение волос
• замедленная речь
• отечность лица, пальцев рук, нижних конечностей
• запоры
• снижение памяти
• зябкость
• охриплость голоса
• депрессия
• нарушение менструального цикла, бесплодие
Симптомы гипотиреоза часто имитируют другую патологию. «Маски» гипотиреоза представлены на рис. 2.
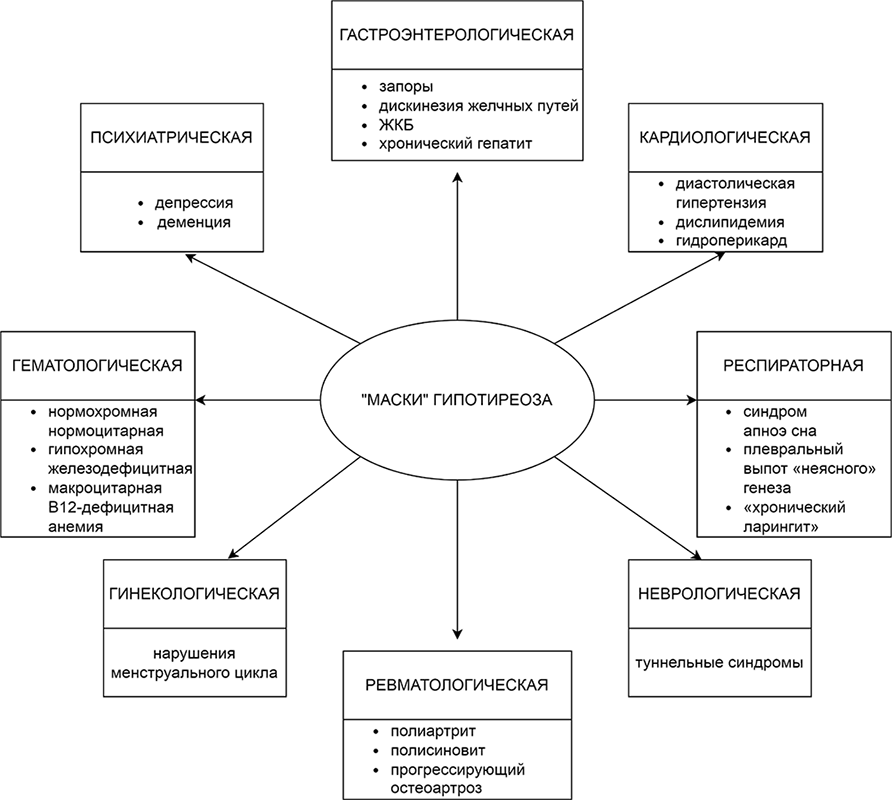
Рисунок 2. «Маски» гипотиреоза
Физикальное обследование
При длительном и выраженном дефиците тиреоидных гормонов у пациента могут присутствовать:
• общая и периорбитальная отечность
• одутловатость лица
• бледно-желтушный оттенок кожи
• скудная мимика
Лабораторная диагностика
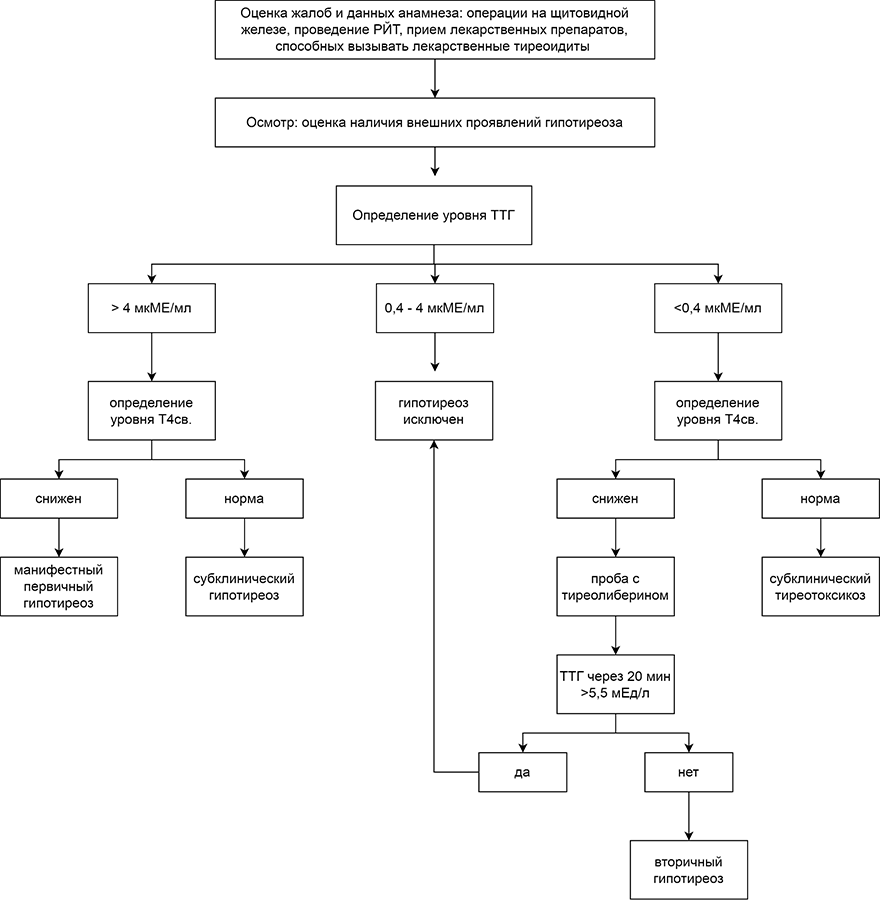
Субклинический гипотиреоз:
• повышение уровня ТТГ (> 4 мкМЕ/мл)
• свободный Т4 в пределах референсных значений
Манифестный гипотиреоз:
• повышение уровня ТТГ (> 4 мкМЕ/мл)
• снижение уровня свободного Т4
При впервые выявленном повышении уровня ТТГ и нормальном свободном Т4 рекомендуется провести повторное исследование уровней ТТГ, свободного Т4 через 2–3 месяца, а также определение содержания АТ-ТПО [2].
При гипотиреозе, развившемся в исходе хронического аутоиммунного тиреоидита (ХАИТ), отмечается повышение антител к тиреоглобулину (АТ-ТГ) и тиреопероксидазе (АТ-ТПО).
Определение содержания антител к ткани щитовидной железы в крови в динамике с целью оценки развития и прогрессирования ХАИТ НЕ РЕКОМЕНДУЕТСЯ [2].
Вторичный гипотиреоз диагностируется при снижении уровня свободного Т4 в сочетании с неадекватно низким / низконормальным уровнем ТТГ при двукратном исследовании [2].
Инструментальная диагностика
При подозрении на наличие у пациента узлового зоба или увеличения щитовидной железы по данным пальпации рекомендовано проведение УЗИ.
Выявленная по данным УЗИ гипоэхогенность ткани щитовидной железы еще не свидетельствует о наличии ХАИТ.
Алгоритм диагностики
Литература
1. Эндокринология: национальное руководство / под ред. И. И. Дедова, Г. А. Мельниченко. 2-е изд. М.: ГЭОТАР-Медиа, 2020.
2. Гипотиреоз: клинические рекомендации. 2021.
Подострый тиреоидит
Автор: Валерия Андросова
Определение
Подострый тиреоидит (гранулематозный тиреоидит, тиреоидит де Кервена, вирусный тиреоидит, гигантоклеточный тиреоидит) – это заболевание щитовидной железы воспалительного характера, предположительно, возникающее после вирусной инфекции, длящееся от одной недели до нескольких месяцев. Заболевание может протекать бессимптомно (этот вариант не требует клинического вмешательства), а может проявляться выраженной болезненностью в области щитовидной железы, лихорадкой, иногда с присоединением симптомов тиреотоксикоза. Подострый тиреоидит имеет склонность к рецидивированию (согласно данным исследований, у 1,6 % пациентов возникают повторные эпизоды подострого тиреоидита в пределах 5,6–13,6 года после дебюта заболевания).
Обычно подострый тиреоидит (ПТ) развивается после перенесенной вирусной инфекции, чаще всего вирусной инфекции верхних дыхательных путей. В пользу вирусной этиологии свидетельствуют длительный продромальный период, эпидемический характер заболеваемости, сезонное (зимой и осенью) увеличение случаев заболеваемости. Предполагаемые возбудители: вирус Коксаки, аденовирусы, вирус эпидемического паротита, ЕСНО-вирусы, вирусы гриппа и вирус Эпштейна – Барр. Установлено, что есть и генетическая предрасположенность к ПТ, заболеваемость выше у лиц с HLA-BW35 и HLA-B67 – человеческими лейкоцитарными антигенами, выявить которые можно при помощи молекулярно-генетического исследования (у 87 % больных обнаруживаются данные антигены).
Клиническая картина
Подострый тиреоидит клинически протекает как типичное воспалительное заболевание. В начале развития ПТ пациенты могут иметь продромальные признаки:
• недомогание;
• повышение температуры тела до субфебрильных значений;
• симптомы фарингита;
• утомляемость.
В разгар заболевания ПТ проявляется:
• умеренной или сильной болью в области ЩЖ, часто иррадиирующей в уши, челюсть или горло:
○ боль может начаться очагово и распространяться от одной стороны железы к другой в течение нескольких недель;
○ ЩЖ обычно несколько увеличена, болезненна при пальпации, может иметь повышенную плотность;
• отмечается повышение температуры тела до 38–39 °C;
• слабость, потливость, раздражительность;
• тахикардия;
• в крови выявляется ускоренная СОЭ (до 40–60 мм/ч, а иногда и до 100 мм/час) при чаще неизменном уровне лейкоцитов и небольшом лимфоцитозе.
В развитии собственно ПТ выделяют 4 стадии (фазы):
1. Тиреотоксическая (4–10 недель)
2. Эутиреоидная (1–3 недели)
3. Гипотиреоидная (2–6 месяцев)
4. Выздоровление, или возможно развитие постоянного первичного гипотиреоза (в 15 % случаев), а также рецидивирование.
Диагностика
Показания
По данным жалоб: боль в ЩЖ, повышение температуры тела, слабость, тахикардия.
По данным анамнеза: целесообразно уточнить у пациента сведения о перенесенной вирусной инфекции с целью дифференциальной диагностики ОТ и ПТ.
По данным пальпации: резко выраженная болезненность в области ЩЖ может препятствовать проведению пальпаторного исследования, но если провести пальпаторное исследование ЩЖ все же представляется возможным, то определяют плотный, болезненный участок уплотнения в одной или в обеих ее долях. При пальпации могут определяться и болезненные лимфатические узлы шеи.
Лабораторные методы
Клинический анализ крови
СОЭ: исходно, через 2–3 дня от начала лечения, далее 1 раз в 10 дней.
В клиническом анализе крови при ПТ в подавляющем большинстве случаев отмечаются чрезвычайно ускоренная СОЭ (> 50 мм/ч) при нормальном содержании лейкоцитов и нормохромная анемия легкой степени тяжести (не всегда). Показатели клинического анализа крови нормализуются на фоне лечения. Снижение СОЭ служит основным критерием эффективности проводимой терапии.
Важным показателем деструктивного процесса, который развивается в тканях ЩЖ, является повышение уровня С-реактивного белка выше 5 мг/л.
Гормональный анализ крови
При ПТ на начальной (острой, тиреотоксической) стадии заболевания выявляется повышение уровней Т3 и Т4 (что связано с активным разрушением фолликулов ЩЖ) и, соответственно, подавление ТТГ < 0,1 мЕд/л. Когда поступление в кровь гормонов ЩЖ из разрушенных фолликулов прекращается, наступает эутиреоидная стадия заболевания. На этой стадии при проведении гормонального анализа крови выявляют нормальные уровни Т3 и Т4 при сохранении подавленного ТТГ.
Если в процесс воспаления исходно вовлекается большой участок ткани ЩЖ, эутиреоидная стадия может смениться гипотиреоидной (из-за снижения количества нормально функционирующих фолликулов ЩЖ). Данная стадия характеризуется соответствующими лабораторными параметрами. Иногда на этой стадии может потребоваться заместительная терапия препаратами тиреоидных гормонов. Продолжительность данной стадии – не более 2–6 месяцев, после чего наступает стадия выздоровления с окончательным восстановлением структуры и функции ЩЖ или возникает стойкий гипотиреоз.
Инструментальные методы
УЗИ ЩЖ (при обращении пациентов и на разных этапах лечения: через 2–3 недели от начала лечения, через 1 и 3 месяца после отмены препаратов).
При УЗИ ЩЖ для ПТ характерно наличие гипоэхогенных зон с нечеткими контурами в одной или в двух долях ЩЖ. Помимо диагностики УЗИ, это информативный метод в оценке эффективности лечения ПТ: нормализация акустической плотности ЩЖ прогностически благоприятна и свидетельствует об эффективности проводимого лечения.
Дополнительные методы исследования
Радиоизотопное сканирование ЩЖ
Проведение радиоизотопного сканирования используется для дифференциальной диагностики ПТ на ранних стадиях заболевания. Изменения в захвате радиоактивного йода на разных стадиях болезни сопряжены с деструктивными и регенераторными изменениями, которые поэтапно происходят в ткани ЩЖ при ПТ де Кервена.
На ранних стадиях ПТ будет резко снижено поглощение радиоактивного йода (до 1–3 %).
Противопоказания
Абсолютное противопоказание: беременность.
Относительное противопоказание: период кормления грудью (кормление грудью разрешено через 24 часа после выполнения процедуры).
Тонкоигольная аспирационная пункционная биопсия (ТАБ)
Малоинвазивная диагностическая манипуляция, в ходе которой возможно получить клеточный материал из узлов – образований тиреоидной ткани.
Тонкоигольная аспирационная биопсия требуется в редких случаях, обычно под контролем УЗИ, для дифференциальной диагностики подострого тиреоидита и инфекционного процесса (абсцесса), кровотечения, рака щитовидной железы или лимфомы. При проведении ТАБ цитологический диагноз ПТ подтверждает присутствие в аспирате одновременно фолликулярных клеток с интравакуольными гранулами и/или трансформированных округлых фолликулярных клеток, эпителиоидных гранулем, многоядерных гигантских клеток, а также наличие острого или хронического воспалительного «грязноватого» поля мазка и отсутствие «пламенеющих», гипертрофированных, онкоцитарных клеток и трансформированных лимфоцитов.
Противопоказания
Выраженные нарушения свертывающей системы крови. Болевой синдром.
Тест Крайля
Рекомендуется пациентам с подозрением на ПТ в тиреотоксическую фазу на этапе постановки диагноза. Тест заключается в назначении 20–30 мг преднизолона в сутки (по 10 мг на 2–3 приема в сутки), после чего через 24–72 часов проводят оценку болезненности в области шеи. В случае подтверждения ПТ через указанное время должно наступить уменьшение болевого синдрома и постепенное снижение СОЭ.
Противопоказания
Индивидуальная непереносимость преднизолона (встречается крайне редко).
Дифференциальная диагностика
Клинически в период разгара заболевания у пациентов выявляются симптомы тиреотоксикоза, и дифференциальный диагноз проводится со следующими заболеваниями:
• Диффузный токсический зоб – аутоиммунное заболевание, развивающееся вследствие выработки антител к рецепторам ТТГ (рТТГ), клинически проявляющееся поражением щитовидной железы (ЩЖ) с развитием синдрома тиреотоксикоза. При данном заболевании выявляются признаки офтальмопатии и антитела к рецепторам ТТГ. При радиоизотопном сканировании ЩЖ поглощение радиоактивного йода повышено.
• Токсическая аденома – доброкачественная опухоль ЩЖ, автономно продуцирующая тиреоидные гормоны. При данном заболевании клиническая картина соответствует гипертиреозу, при радиотопном сканировании ЩЖ обнаруживаются горячий узел и снижение функции в контралатеральной доле. В крови понижен ТТГ и сильно повышен уровень Т3.
• Болевая форма АИТ – хроническое воспалительное заболевание щитовидной железы аутоиммунного генеза, при котором в результате хронически прогрессирующей лимфоидной инфильтрации происходит постепенная деструкция паренхимы щитовидной железы с возможным исходом в первичный гипотиреоз. В крови обнаруживается повышенный титр антитиреоидных антител, а также лимфоцитарная инфильтрация при проведении биопсии.
• Острый инфекционный тиреоидит – острое воспаление ЩЖ, инфицирование которой происходит гематогенным или лимфогенным путем. Диагноз ставится на данных анамнеза и наличия первичного очага инфекции. В клиническом анализе крови увеличение СОЭ, лейкоцитоз. УЗИ малоэффективно, однако позволяет обнаружить абсцесс. В этом случае проводят тонкоигольную аспирационную биопсию, при которой вводят антибиотик непосредственно в ткань ЩЖ.
• Рак и лимфома ЩЖ. Для выявления злокачественного новообразования ЩЖ обязательно выполнение УЗИ и тонкоигольной аспирационной биопсии. Часто пациенты жалуются на осиплость голоса, одышку, затруднение при проглатывании пищи. Лимфома представляет собой быстрорастущий зоб, часто развивается на фоне тиреоидита Хашимото. Диагностика проводится путем выполнения ТАБ.
• Височный артериит – воспалительное заболевание, которое поражает преимущественно грудную аорту, крупные артерии, идущие от аорты на шею, экстракраниальные ветви сонных артерий. Характеризуется болью в области пораженных артерий, а также в верхней трети шеи и области нижней челюсти, лихорадкой неясного генеза. В крови повышены CРБ и СОЭ, но ТТГ, Т3 и Т4 в норме. Для постановки диагноза проводится биопсия височной артерии.
Список литературы
1. Трошина Е. А. Тиреоидиты: методические рекомендации (в помощь практическому врачу) / Е. А. Трошина, Е. А. Панфилова, М. С. Михина, М. А. Свиридонова // Consilium Medicum. 2019. № 21 (12). С. 10–22. DOI: 10.26442/20751753.2019.12.190683.
2. Трошина Е. А. Острые и хронические тиреоидиты (исключая аутоиммунный тиреоидит): клинические рекомендации / Е. А. Трошина, Е. А. Панфилова, М. С. Михина и др. // Проблемы эндокринологии. 2021. № 67 (2). С. 57–83. URL: https://doi.org/10.14341/probl12747.
3. Fatourechi V. Clinical Features and Outcome of Subacute Thyroiditis in an Incidence Cohort: Olmsted County, Minnesota, Study / V. Fatourechi, J. P. Aniszewski, G. Z. Fatourechi et al. // J Clin Endocrinol Metab. 2003. № 88 (5). P. 2100–2105. DOI: 10.1210/jc.2002–021799. PMID: 12727961.
4. Nishihara E. Clinical Characteristics of 852 Patients with Subacute Thyroiditis before Treatment / E. Nishihara, H. Ohye, N. Amino et al. // Intern Med. 2008. № 47 (8). P. 725–729. DOI: 10.2169/internalmedicine.47.0740. PMID: 18421188.
5. Ohsako N. Clinical Characteristics of Subacute Thyroiditis Classified According to Human Leukocyte Antigen Typing / N. Ohsako, H. Tamai, T. Sudo et al. // The Journal of Clinical Endocrinology & Metabolism. 1995. № 80 (12) P. 3653–3656. DOI: 10.1210/jcem.80.12.8530615.
6. Кабельницкая Л. А. Подострый тиреоидит / Л. А. Кабельницкая, Е. Б. Петрова, Е. А. Трошина и др. // Проблемы эндокринологии. 2006. № 52 (2). С. 35–43. URL: https://doi.org/10.14341/probl200652235–43.
Болезнь Грейвса (диффузный токсический зоб, Базедова болезнь)
Автор: Анна Одерий
Определение
Системное аутоиммунное заболевание, развивающееся вследствие выработки стимулирующих антител к рецептору ТТГ, клинически проявляющееся поражением щитовидной железы с развитием синдрома тиреотоксикоза в сочетании с экстратиреоидной патологией [1].
Клинические проявления
• Со стороны сердечно-сосудистой системы:
○ тахикардия
○ дилатация резистивных артериол и децентрализация кровообращения => разница между систолическим и диастолическим АД
○ фибрилляция предсердий
○ миокардиодистрофия => ХСН
• Катаболический синдром:
○ снижение веса на фоне повышенного аппетита
○ горячая кожа, гипергидроз
○ чувство жара, плохая переносимость высоких температур, вечерний субфебрилитет
• Со стороны нервной системы:
○ психическая лабильность: агрессивность, плаксивость, возбуждение, астения
○ мелкий тремор пальцев вытянутых рук (в тяжелых случаях – во всем теле – синдром телеграфного столба)
• Миопатия:
○ мышечная слабость
○ уменьшение объема мускулатуры
○ тиреотоксический гипокалиемический периодический паралич
• Снижение плотности костной ткани
• Со стороны желудочно-кишечного тракта:
○ диарея
○ дистрофические изменения в печени (тиреотоксический гепатоз)
• Нарушение фертильности
• Тиреоидогенная надпочечниковая недостаточность [2]
• Эндокринная офтальмопатия (офтальмопатия Грейвса) – аутоиммунное поражение мягких тканей орбиты. Для диагностики данного состояния проводится определение следующих симптомов:
○ симптом Грефе – отставание верхнего века от верхнего лимба при взгляде вниз (обусловлено гипертонусом мышцы, поднимающей верхнее веко)
○ симптом Кохера – отставание верхнего века от верхнего лимба при взгляде вверх (верхнее веко передвигается кверху быстрее, чем глазное яблоко)
○ симптом Краузе – усиленный блеск глаз
○ симптом Дальримпля – расширение глазной щели с появлением белой полоски между верхним лимбом и краем верхнего века (ретракция век)
○ симптом Штельвага – редкое мигание век в сочетании с расширением глазной щели (у здоровых людей наблюдается 3 мигания в 1 минуту)
○ симптом Розенбаха – мелкое и быстрое дрожание опущенных или слегка сомкнутых век
Диагностика
Алгоритм исследования пациента с подозрением на болезнь Грейвса:
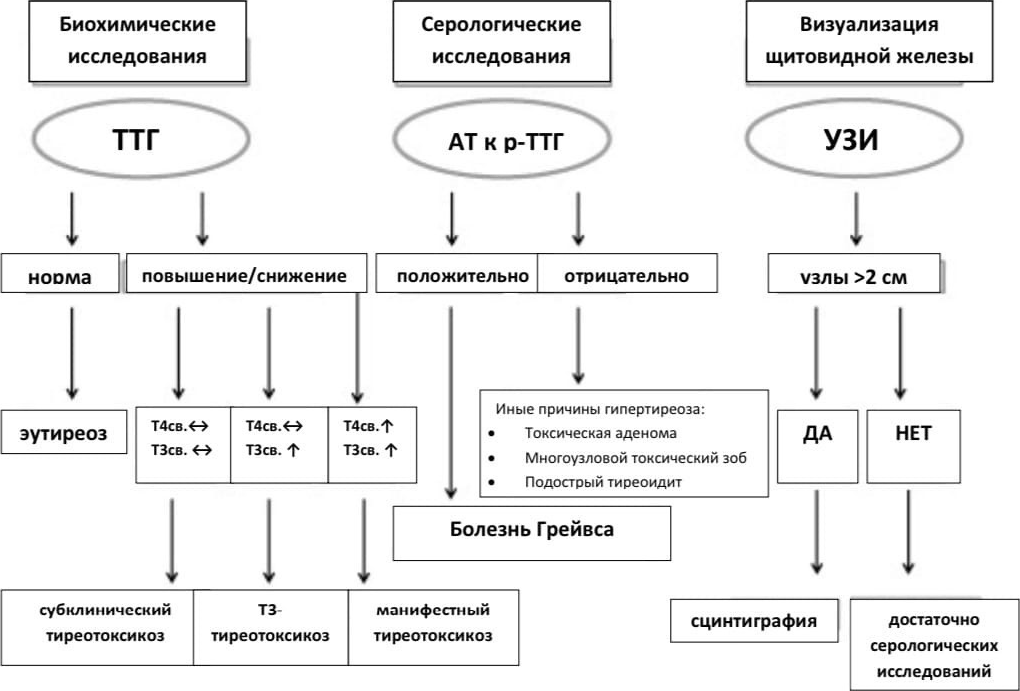
Лабораторные исследования
Биохимическое исследование сыворотки крови
• Измерение сывороточного уровня ТТГ имеет самую высокую чувствительность и специфичность из всех анализов крови, используемых для выявления гипертиреоза.
• При подозрении на гипертиреоз целесообразно оценить не только уровень ТТГ, но и свободного Т4.
○ Соотношение между свободным T4 и ТТГ в норме представляет собой обратную логарифмическую зависимость: небольшие изменения уровня свободного T4 приводят к большим изменениям концентрации ТТГ в сыворотке.
• При явном гипертиреозе концентрация сывороточного свободного T4 и T3 повышается, а сывороточного ТТГ – подавляется.
○ Однако при умеренном гипертиреозе общий уровень T4 в сыворотке и уровень свободного T4 могут быть нормальными, может быть повышен только уровень T3 с неопределяемым уровнем ТТГ.
Серологическое исследование
• Антитела к рецептору ТТГ являются специфическими биомаркерами болезни Грейвса.
• В большинстве иммунологических анализов сегодня используют конкурентносвязывающий анализ и измеряют иммуноглобулины, ингибирующие связывание с рецепторами ТТГ.
• Анализы связывания сообщают только о наличии или отсутствии антител к рецепторам ТТГ и их концентрациях, но не указывают на их функциональную активность [3]. В процессе лечения или спонтанной ремиссии заболевания антитела могут снижаться, исчезать или менять свою функциональную активность, приобретая блокирующие свойства [4]. Антитела к рецепторам ТТГ являются высокочувствительным прогностическим биомаркером в отношении экстратиреоидных проявлений, а также гипертиреоза плода или новорожденного, если они исследуются у беременной женщины. [3]


