
А. В. Древаль
Эндокринные синдромы и болезни. Руководство для врачей
5.3.2. Гиперсекреция
Гиперсекреция гормона периферической железы в случае двухуровневой модели так же, как и в случае гипосекреции, описывается двумя вариантами патофизиологических моделей.
Пример 1. У больного опухоль надпочечника, секретирующая в повышенных количествах кортизол (рис. 5.3). В соответствии с моделью регуляции «гипофиз-надпочечник» в ответ на повышенный уровень кортизола секреция АКТГ будет подавленной, и содержание АКТГ в крови снизится. На сниженный уровень АКТГ в крови отреагирует непоражённая опухолью ткань коры надпочечников (в частности, пучковый слой), и она станет секретировать меньше кортизола. Более того, при длительном снижении концентрации АКТГ пучковый слой, вырабатывающий кортизол, даже атрофируется. Однако опухоль надпочечника – нерегулируемое образование, поэтому, несмотря на низкий уровень АКТГ в крови, она будет продолжать секретировать повышенное количество кортизола, что будет поддерживать на низком уровне секрецию АКТГ гипофизом. Итак, уровень кортизола в крови у больного будет повышен, а АКТГ – снижен.
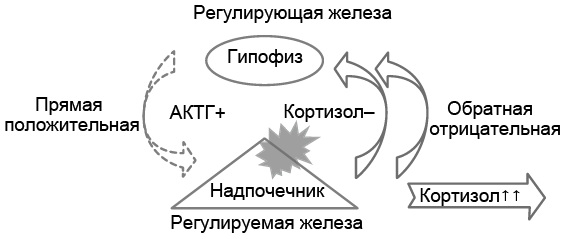
Рис. 5.3. Патофизиологическая двухуровневая модель развития гиперкортизолизма вследствие опухоли коры надпочечника, гиперсекретирующей кортизол. Повышенная секреция гормона опухолью регулируемой (периферической) железы и пониженная секреция гормона-регулятора центральной железой в случае отрицательной обратной связи
Резюме по примеру 1. В периферической (регулируемой) железе (надпочечнике) опухоль избыточно секретирует кортизол, его уровень в крови повышается, что подавляет секрецию АКТГ гипофизом. Опухоль не снижает продукцию кортизола в ответ на низкий уровень АКТГ в крови, так как она функционирует автономно.
Пример 2. У больного опухоль гипофиза, синтезирующая в повышенных количествах АКТГ (рис. 5.4). В соответствии с моделью регуляции «гипофиз-надпочечник» в ответ на повышенную концентрацию АКТГ секреция кортизола увеличивается. Однако повышенный уровень кортизола в крови не вызовет, как в норме, подавление секреции АКТГ, так как опухоль гипофиза – нерегулируемое образование, и она будет продолжать секретировать повышенное количество АКТГ. Итак, в крови у больного будет повышен не только уровень кортизола, но и АКТГ.
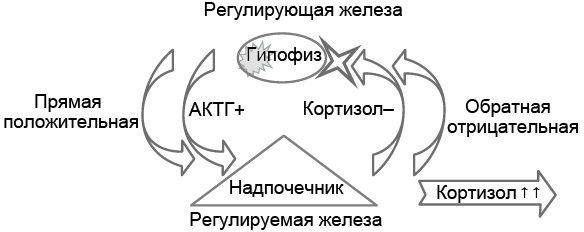
Рис. 5.4. Патофизиологическая двухуровневая модель развития гиперкортизолизма вследствие опухоли гипофиза, гиперсекретирующей адренокортикотропный гормон (АКТГ). Повышенный синтез гормона опухолью регулирующей (центральной) железы и, соответственно, повышенная секреция гормона регулируемой железы в случае положительной прямой связи
Резюме по примеру 2. Опухоль центральной (регулирующей) железы (гипофиза) избыточно секретирует АКТГ, его уровень в крови повышается, что стимулирует секрецию кортизола надпочечниками. Опухоль гипофиза не снижает синтез АКТГ в ответ на высокое содержание кортизола в крови, так как она функционирует автономно.
Обсуждение примеров. Итак, в случае повышенного уровня гормона периферической железы (кортизола) врач может предположить, что у больного патологический процесс локализован или в периферической, или в центральной железе. Для окончательного диагностического решения при двухуровневой модели регуляции необходимо дополнительное исследование гормона регулирующей (центральной) железы. Сопоставляя уровни гормонов периферической и центральной желёз с моделями регуляции (см. рис. 5.3 и 5.4), врач выносит окончательное решение о локализации патологического процесса в двухуровневой системе регуляции.
Приведёнными примерами исчерпывается интерпретация повышенного уровня гормона периферической железы в случае двухуровневой модели и указанными между этими уровнями связями (прямой положительной и обратной отрицательной).
5.4. Трёхуровневая регуляция
Для интерпретации результатов исследования гормонов крови в случае эндокринный системы, состоящей из трёх центров регуляции, например гипоталамус, гипофиз и периферическая железа, используют модель трёхуровневой регуляции, где первый уровень – периферическая железа, второй – центральная, третий – гипоталамус (рис. 5.5).
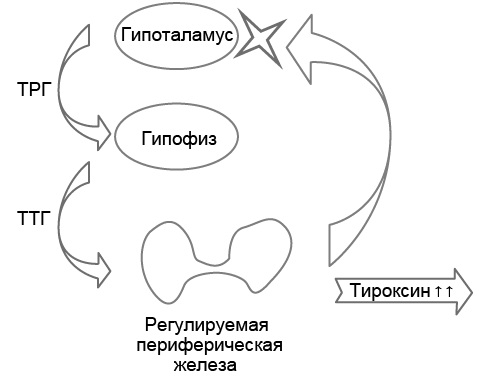
Рис. 5.5. Патофизиологическая трёхуровневая модель развития третичного тиреотоксикоза
В этой системе эндокринной регуляции, как обычно, главный объект исследования – функция периферической железы, так как все клинические проявления эндокринной болезни – результат нарушения секреции её гормона, а не гормонов управляющих центров. Исследование гормонов двух управляющих центров используют для полноценной интерпретации результатов исследования гормона периферической железы, в частности топической диагностики болезни – на первом (периферическом), втором (центральном) или третьем (гипоталамус) уровнях.
Трёхуровневая регуляция в клинической эндокринологии предельна, четырёхуровневую уже не рассматривают. Трёхуровневая модель регуляции не исключает заключённой внутри себя двухуровневой модели, т. е. регуляции между периферической железой и центральной. Однако при рассмотрении трёх уровней регуляции двухуровневая подсистема игнорируется, упрощая клиническое мышление без ущерба для окончательного диагностического суждения.
Рассмотрим в качестве примера трёхуровневую систему регуляции функции щитовидной железы, в которой гипоталамус синтезирует ТРГ, гипофиз – ТТГ, а щитовидная железа – Т4 (см. рис. 5.5). В этой системе регуляции ТРГ стимулирует секрецию ТТГ, а повышение уровня ТТГ в крови стимулирует синтез Т4 щитовидной железой. В свою очередь, повышение концентрации Т4 в крови подавляет секрецию ТРГ гипоталамусом.
Допустим, что в этой системе регуляции произошло нарушение на уровне гипоталамуса – он потерял чувствительность к подавляющему действию Т4, и в итоге секреция ТРГ остаётся все время повышенной. В результате постоянно увеличен уровень ТТГ, и у больного развивается тиреотоксикоз из-за постоянно повышенного содержания Т4.
При обследовании у больного обнаруживают повышенный уровень ТТГ и Т4. Технической возможности исследовать ТРГ в настоящее время нет. Диагностический поиск после получения результатов исследования двух гормонов (повышенные концентрации ТТГ и Т4) заключается в дифференцировании опухоли гипофиза, секретирующей повышенное количество ТТГ, и первичной гиперпродукции ТРГ. МРТ гипофиза позволяет исключить/подтвердить наличие опухоли гипофиза и поставить точку в диагностическом поиске.
С учётом третьего центра регуляции периферической железы выделяют третичное нарушение её функции. В нашем примере – это третичный тиреотоксикоз, связанный с чрезмерной секрецией ТРГ.
Кроме вышеописанной, возможны и другие патофизиологические трёхуровневые модели регуляции в системе «гипоталамус— гипофиз – периферическая железа». Они достаточно очевидны.
Резюме по примеру. Резистентность ядер гипоталамуса, синтезирующих ТРГ, к подавляющему секрецию действию Т4 вызывает повышенную секрецию ТРГ. В свою очередь, постоянная гиперсекреция ТРГ приводит к постоянной гиперсекреции ТТГ и сооветственно Т4 щитовидной железой, что проявляется у больного синдромом тиреотоксикоза.
5.5. Эктопическая регуляция
Эктопическая регуляция – управление периферической железой тропным гормоном, вырабатываемым вне гипофиза.
Типичным примером АКТГ-эктопического синдрома служит опухоль лёгкого, которая секретирует в больших количествах АКТГ, что приводит к гиперпродукции кортизола надпочечниками (синдром Иценко – Кушинга; рис. 5.6). Повышенный уровень коризола в крови подавляет секрецию АКТГ гипофизом, но не эктопическую секрецию АКТГ опухолью лёгкого. В результате при лабораторном обследовании у больного с эктопическим АКТГ-синдромом выявляют в крови повышенное содержание кортизола и АКТГ. Поскольку АКТГ, синтезируемый в опухоли лёгкого, невозможно лабораторно отличить от АКТГ, вырабатываемого гипофизом, то по лабораторным результатам нельзя установить источник АКТГ. Для дифференциальной диагностики кровь забирают из вен, по которым кровь оттекает от гипофиза, и если содержание АКТГ оказывается в них повышено – тогда опухоль не эктопическая, и vice versa.
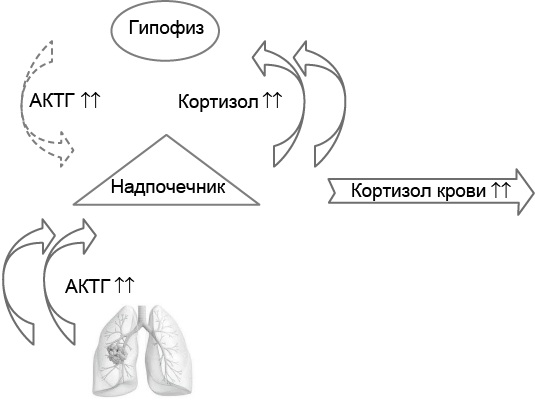
Рис. 5.6. Эктопическая секреция адренокортикотропного гормона (АКТГ) опухолью лёгкого стимулирует синтез кортизола надпочечниками
Часть III
Клиническая эндокринология
Глава 6
Принципы диагностики эндокринопатий
6.1. Особенности обследования больного эндокринологом
6.1.1. Общие принципы
Эндокринология исторически составляет раздел науки о внутренних болезнях, поэтому опрос, лабораторное и инструментальное обследование больного эндокринологом совпадают с обычным терапевтическим. Отличие заключается в том, что эндокринолог в первую очередь старается выявить симптомы и признаки, характерные для эндокринных болезней. В результате каждый раздел истории болезни по сути является эндокринологическим, а в специальный раздел «Эндокринные болезни» обычно включают описание болезней щитовидной железы и репродуктивной системы (она отделяется от «мочеполовой» в схеме эндокринолога).
Для систематизации эндокринных болезней в учебных курсах их обычно группируют в последовательности сверху вниз: голова (гипоталамо-гипофизарная система), шея (щитовидная и паращитовидные железы), живот (надпочечники), малый таз и наружные половые органы (яичники и тестикулы; табл. 6.1). Эта последовательность, кстати, соответствует организации обследования органов и систем больного терапевтом.
Таблица 6.1.
Группы эндокринных болезней
Группа Болезни
1 Гипоталамо-гипофизарные болезни
2 Болезни щитовидной железы
3 Болезни паращитовидной железы и метаболические болезни костей
4 Болезни надпочечников
5 Болезни репродуктивной системы
6 Синдром множественной эндокринной неоплазии
7 Паранеопластический эндокринный синдром и карциноид
8 Генетические болезни
В этот перечень не включён сахарный диабет, так как диабетология стала настолько обширной, что выделен отдельный от эндокринолога специалист – диабетолог, поэтому диабетологию целесообразно изучать по диабетологическим монографиям.
Метаболические болезни костей неразрывно связаны с паращитовидными железами, поэтому их можно рассматривать при выявлении симптомов как признак поражения паращитовидных желёз.
Синдром множественной эндокринной неоплазии рассматривают после перечня отдельных эндокринных болезней, так как он включает поражение нескольких эндокринных желёз – сочетанная эндокринопатия. Аналогично и паранеоплазии/карциноид могут сопровождаться различными эндокринопатиями, в том числе и их сочетанием.
Генетические болезни не имеют никакого отношения к отдельным частям тела, поэтому расположены в конце списка.
Вместе с тем обследование пациента с эндокринной болезнью – достаточно сложная задача. В отличие от врачей других терапевтических специальностей, эндокринолог не может сосредоточить своё внимание только на одной анатомической структуре или органе (например, как гепатолог на печени или нефролог на почках). Большинство эндокринных болезней не проявляется в доступном для осмотра или пальпации виде, за исключением щитовидной железы и тестикул, которые можно пропальпировать. В результате качество диагностики в значительной степени основано на проницательности эндокринолога, который после тщательного опроса и физикального обследования больного получает обычно ключ к оптимальному инструментальному и лабораторному обследованию больного. В последние десятилетия в эндокринологии стали меньше внимания уделять опросу и осмотру больного, делая основной акцент на лабораторных методах обследования. Однако можно сэкономить достаточно средств как больного, так и здравоохранения, если в большей степени полагаться на клинические суждения, которые базируются на том, что эндокринолог слышит, видит и ощущает. В этом случае лабораторные тесты будут служить лишь подтверждением высказанных диагностических гипотез.
6.1.2. Опрос и осмотр пациента с эндокринной болезнью
Даже если эндокринная болезнь очевидна либо исходя из внешнего вида больного, или из предоставленной им медицинской документации, его опрос нужно проводить столь же обстоятельно, как и в случае неясной болезни. Такой подход к опросу больного позволяет избежать пропуска комплексной эндокринной болезни, тем более что ряд эндокринных заболеваний часто сопутствуют друг другу. В частности, при болезни Хашимото (аутоиммунный тиреоидит) повышен риск поражения аутоиммунным процессом и других эндокринных желёз (надпочечниковая, тестикулярная или овариальная недостаточность).
Сначала предоставьте больному возможность рассказать о проявлениях своей болезни, задав ему общий вопрос: «Что вас беспокоит?» Нередко из истории болезни, которую излагает больной, даже без наводящих вопросов становится очевидной причина эндокринной болезни. Причём довольно быстро – буквально через несколько минут после начала рассказа. К примеру, характер голоса может указать на причину эндокринопатии. На фоне гипогонадизма у мужчин голос обычно высокого тембра, в то время как андрогенизация у женщин сопровождается более низким тембром, чем ожидаешь услышать.
Ряд эндокринных заболеваний протекает с характерным изменением внешности (акромегалия, гиперглюкокортицизм и др.), что требует особого внимания при осмотре больного. Щитовидная железа, увеличенная паращитовидная железа, а также тестикулы доступны осмотру и пальпации. В связи с этим необходим навык осмотра и пальпации этих желёз. Эндокринная офтальмопатия проявляется комплексом характерных симптомов, причём большинство из них обычно незаметно не обученному их исследовать врачу.
При опросе и осмотре больного не следует полагаться только на некоторое клиническое озарение: увидел симптом (признак) – и тут же поставил правильный диагноз. Необходимо иметь достаточно чётко систематизированные знания о проявлениях эндокринных синдромов/болезней. При этом идёт не примитивное сопоставление «симптом-болезнь», а весь комплекс проявлений болезни сопоставляется с базой знаний врача. Эту сложную творческую работу не в состоянии имитировать ни одна компьютерная программа. Именно по этой причине до сих пор врача-диагноста не может заменить даже самый мощный компьютер.
Таким образом, обучение врача состоит в приобретении обширных знаний, в частности в области эндокринологии. Чётко структурированные знания легче запоминаются. Именно с этой позиции дано описание эндокринных синдромов и болезней в руководстве. Врач, вооружённый такой базой знаний, не будет испытывать особых затруднений при диагностике подавляющего большинства эндокринных болезней и синдромов.
6.2. Типичные ошибки лабораторной диагностики эндокринопатии
Наиболее распространены в клинической практике радио- иммунологический и иммунохимический методы исследования гормонов, основанные на конкурентном связывании меченого и немеченого гормона антителами к гормону. Эти методы позволяют определять количество гормона в биологической жидкости, но не его биологическую активность. В этом отношении их дополняет радиорецепторный метод, который позволяет исследовать взаимодействие гормона с рецепторами клеточных мембран и рецепторами субклеточных структур. Предложен также ряд методов тестирования биологического действия гормона in vitro. Однако пока радиорецепторный метод и тестирование биологического действия не получили широкого клинического применения.
Лабораторные методы исследований гормонов сложны, на них влияет множество факторов, которые искажают результаты анализа. В связи с этим эндокринолог должен работать в очень тесном сотрудничестве с лабораторией, уточняя, какой метод исследования использован, каковы правила подготовки больного к исследованию, а также принятые нормы исследуемых параметров. Некритичное использование параметров лабораторных тестов и рекомендаций по их проведению, представленных в научной литературе, приводит к серьёзным диагностическим ошибкам, неправильной трактовке результатов и ошибочным решениям.
Ошибки гормонального лабораторного обследования больного могут быть совершены на нескольких этапах.
• Подготовка к исследованию:
➧ не соблюдено время взятия крови;
➧ проблемы забора образца (крови, мочи и т. п.),
➧ например в не подготовленную специально пробирку и др.;
➧ не соблюдены условия транспортировки взятых образцов; не учтены биологические вариации исследуемого параметра;
➧ неверно выбран стимулятор секреции гормона.
• Проведение лабораторного исследования:
➧ не учтена специфичность исследования;
➧ не проведена стандартизация теста;
➧ допущены технические ошибки в выполнении исследования;
➧ не учтен эффект «крюка»;
➧ на результат повлияли эндогенные антитела к исследуемому показателю;
➧ был выбран проблематичный, ненадёжный метод исследования.
• Анализ результатов исследования:
➧ неадекватный выбор референтных значений;
➧ перепутаны единицы измерения;
➧ ошибочная интерпретация полученных результатов.
С этапом подготовки к исследованию связана приблизительно половина случаев лабораторных диагностических ошибок, с проведением самого исследования в лаборатории – только 20 %. Даже в стационарах, где к точности лабораторного исследования обычно проявляют повышенное внимание, ошибки на этапе подготовки к исследованию достигают 1 %. Однако и этого достаточно для провоцирования клинической ошибки. Часто для предотвращения таких ошибок достаточно чётко написанной инструкции по подготовке больного к исследованию и взятию у него исследуемых биологических проб (крови, мочи и т. п.).
Примеры ошибок на этапе подготовки к исследованию:
• неверно взята кровь или отсутствует маркировка взятого образца;
• не указано необходимое для интерпретации данных время взятия пробы или оно неверно указано;
• перепутаны пробирки;
• гемолиз;
• липемия;
• время доставки в лабораторию просрочено;
• нарушен температурный режим транспортировки пробы.
Некоторые рекомендации бывают очень простыми, например забор образца крови в соответствующую пробирку и обеспечение своевременной доставки взятой крови в лабораторию с соблюдением температурного режима доставляемого образца. В более сложных случаях, с обстоятельным списком рекомендаций можно ознакомиться в Интернете по адресу www.diagnosticsample.com.
Чтобы убедиться в том, что два или более образцов крови действительно взяты у больного в разное время, следует учитывать естественную биологическую вариабельность параметров организма – значения не должны совпадать (табл. 6.2). Величину вариабельности исследуемого параметра можно уточнить в Интернете по адресу www.westgard.com/intra-inter.htm, где представлен достаточно полный список биохимических параметров человека. Используют также простой расчёт, в который включён период полувыведения (t1/2) исследуемого параметра: для эндогенных гормонов и маркёров опухолей изменения концентрации на 90 % происходят после 4,5 × t1/2 минуты, а не до этого момента времени. В противном случае лабораторное исследование заведомо проведено с ошибкой.
Таблица 6.2.
Индивидуальная (биологическая, т. е. у отдельного человека) вариабельность концентрации в крови некоторых гормонов

Во многих функциональных эндокринных тестах используют стимуляторы секреции. В этих случаях приходится отвечать на вопросы: насколько надёжна доказательная база для такого рода тестов, насколько велики различия при использовании различных стимуляторов? Примеры действия различных стимуляторов представлены для СТГ в работе A. Rahim и соавт.[7].
Ошибки возможны на этапе проведения лабораторных исследований. Большинство лабораторных эндокринологических исследований – иммунологические, т. е. основанные на связывании исследуемого вещества (гормона, в частности) с диагностическим антителом. Специфичность связывания в значительной степени зависит от качества поставляемых реактивов и свойств самого исследуемого вещества. К примеру, в исследовании кортизола вмешивается дигоксин, который тоже связывает антитела к кортизолу.
Лабораторные стандарты для исследования пептидных гормонов разработать намного сложнее, чем для простых молекул типа кортизола. Для такого рода диагностических лабораторных систем достигнуто международное соглашение, причём в наибольшей степени они касаются СТГ и гликированного гемоглобина. Эндогенные антитела к исследуемому веществу также искажают результаты иммунологических лабораторных методов исследования.
Можно было бы перечислить и другие потенциальные ошибки определения уровня гормонов, но это задача квалифицированной лабораторной службы – максимально предотвращать ошибки метода исследования. Клиницист же, на этапе анализа результатов, должен достаточно критично относиться к лабораторным данным, если они явно противоречат клинической картине болезни. Это должно быть поводом для повторного исследования в той же или другой лаборатории. В литературе описаны случаи исследования пролактина тремя различными методами, которые давали несопоставимые результаты. Таким образом, изменение результатов исследования после повторного исследования в различных лабораториях ещё не указывает на ошибочность исследования в одной из них.





