
Юлия Сидорова
Гормоничный ребенок. Рекомендации от практикующего детского эндокринолога
© Сидорова Ю., 2020
© Оформление. ООО «Издательство «Эксмо», 2020
Вступление
Добрый день, дорогие читатели! Меня зовут Юлия, и я – молодой практикующий врач, детский эндокринолог. Совсем недавно я стала мамой и прекрасно понимаю, как порой бывает страшно за здоровье своего ребенка. Поэтому эта книга – мое послание родителям, попытка рассказать простым языком, что такое эндокринная система и как она устроена.
Эта книга будет полезна молодым родителям, ведь в ней я подобно рассказываю о том, как следить за массово-ростовыми показателями ребенка, какие действия предпринять при подозрении на гормональные нарушения, как правильно организовать питание ребенка, какие периоды детства являются «критичными» в вопросах гормонального здоровья. Мы совершим с вами вместе путешествие в гормональную систему ребенка от зачатия до подросткового периода.
В этой книге я вас познакомлю и с орфанными патологиями, ведь детская эндокринология – это работа с редкими заболеваниями, поэтому моя дерзость более чем уместна. А исторические справки, случаи из практики помогут вам понять аспекты сложнейшей, но интереснейшей науки эндокринологии.
Вся информация, аккумулированная в этой книге, собрана мною с большой любовью к науке и людям, поэтому здесь вы не найдете сомнительных советов или непроверенных данных.
Эта книга не заменит поход к врачу – я вас прошу внимательно к этому отнестись, потому что это действительно важно. Моя книга – это ваш путеводитель в мире детской эндокринологии, призванный обратить ваше внимание на нечто важное, помочь вам разобраться в основных вопросах и даже понять, стоит ли бить тревогу.
Помните, ГОРМОНичный ребенок – это заслуга родителей. Я желаю, чтобы ваши детки всегда были здоровы, а вы – счастливы. Надеюсь, моя книга вам в этом поможет. Я вложила в нее всю свою любовь к своим маленьким пациентам, тепло и доброту, и очень хочу разделить эти чувства с вами.
Итак, на время вашего чтения – я ваш эндокринологический ментор и буду делиться своим опытом со страниц этой книги с большим удовольствием и уважением. Приятного вам путешествия!
Обо мне и принципах моей работы
Всю свою сознательную жизнь я хотела стать врачом. Осознанность пришла ко мне в 5-м классе на уроках биологии – у меня был прекраснейший учитель, который смог заинтересовать в своем предмете. В 8-м классе добавился новый предмет – химия, а так как моя бабушка – учитель химии, любовь к реакциям и опытам была, наверное, генетически обусловлена. Химия и биология стали моим остовом, а дальше – уроки безопасности жизнедеятельности, где я могла без подготовки рассказать о том, как остановить артериальное и венозное кровотечение, а на уроках русского языка блистала знаниями о том, что ударение в слове «коклюш» приходится на второй слог.
В старших классах нужно было думать о поступлении, и я твердо и уверенно заявляла о том, что буду поступать на педиатрический факультет. Хотя на лечебный проходной балл был выше. Но что может быть лучше работы с детьми?
После школы я переехала из своего родного города Томска в столицу для того, чтобы поступить на старейший педиатрический факультет в России. Поступила. А дальше – бессонные ночи, желание стать не просто хорошим, а отличным врачом.
Я, как и любой врач, всегда обожала вести просветительскую деятельность среди населения: когда я училась в медицинском университете, после занятий я читала лекции школьникам, вела школы для пациентов, а во время ординатуры по детской эндокринологии начала вести блог в инстаграм. Постепенно число моих читателей росло, и я поняла одно – я должна быть максимально уверена в той информации, которую даю широкой аудитории. Каждый мой пост в социальной сети – это краткий конспект нескольких исследований, ведь в работе врача главный принцип: «Не навреди».
После ординатуры я устроилась работать в клинику детской доказательной медицины. Что это за доказательная медицина? Это медицина, основанная на данных многочисленных клинических исследований с целью оказания грамотной помощи пациентам.
Если вам близко лечение гомеопатией, травами, ароматерапией, заклинаниями, боюсь, эта книга не для вас. Любите науку? Тогда идем дальше!
До второй половины XX века врачи по всему миру опирались только на личный опыт и авторитет более старших коллег, и иногда это приводило к ужасающим последствиям: так, например, героин рекомендовали для детей как средство от кашля, а для лечения психиатрических заболеваний использовали лоботомию – операцию, при которой одна из долей головного мозга отсекалась от другой.
Возможно, вы слышали о талидомидовой трагедии – поучительной истории о том, к чему может привести использование препаратов с недоказанной эффективностью.
В 1954 году немецкая фармацевтическая компания Chemie Grünenthal разработала лекарство, которое назвала «Талидомид»: предполагалось, что его можно будет использовать как противосудорожное средство, однако первые опыты на грызунах показали, что таким свойством препарат не обладает.
В то время не существовало четких нормативов для разработки, производства и продвижения медицинских препаратов, поэтому препарат появился в продаже не как противосудорожное, а как снотворное и седативное средство (под разными торговыми наименованиями).
Он быстро обрел популярность как «чудо-средство» от бессонницы, головной боли, недомогания. А также как средство, помогающее бороться с токсикозом у беременных – считалось, что плацента способна защитить плод от любого медицинского препарата.
В конце 1956 года в семье сотрудника фармацевтической компании, который приносил «Талидомид» своей беременной жене, родилась дочка без ушей, однако этому факту не придали большого значения – такие дети рождались и раньше. В 1958–1959 гг. количество детей с врожденными дефектами резко возросло. Врожденные дефекты включали в себя отсутствие верхних и нижних конечностей, дефекты зрения, фокомелию (ластообразные короткие руки).
В 1961 году в журнале The Lancet было опубликовано письмо, в котором говорилось о связи «Талидомида» с врожденными пороками у младенцев – только после этого препарат начали убирать с прилавков.
Тератогенный эффект (нарушение эмбрионального развития под воздействием разных факторов) «Талидомида» был экспериментально подтвержден в 1964 году на белых кроликах. По различным оценкам, в результате применения «Талидомида» от восьми тысяч до двенадцати тысяч новорожденных родились с физическими уродствами, а 120 тысяч беременных женщин пострадали от препарата – у большинства из них случился самопроизвольный аборт. Эта трагедия наглядно демонстрирует, к чему может привести использование плохо проверенных препаратов с недоказанной эффективностью. Так зародилась доказательная медицина.
Доказательная медицина – это не мода, не маркетинг.
Доказательная медицина ни в коем случае не исключает опыта и работает в интересах пациента. Во время моей учебы в университете иногда нам было необходимо заучивать в точности так, как сказал преподаватель с кафедры. Спорить было нельзя – это грозило применением штрафных санкций (отработки, проблемы с получением зачета и другие). Чтобы получить «отлично», нужно было дословно повторить именно то, что говорили на семинарах и лекциях, и неважно, что иногда эти рекомендации отличались от мировых, порой даже противоречили им, а иногда были просто плодом воображения преподавателя.
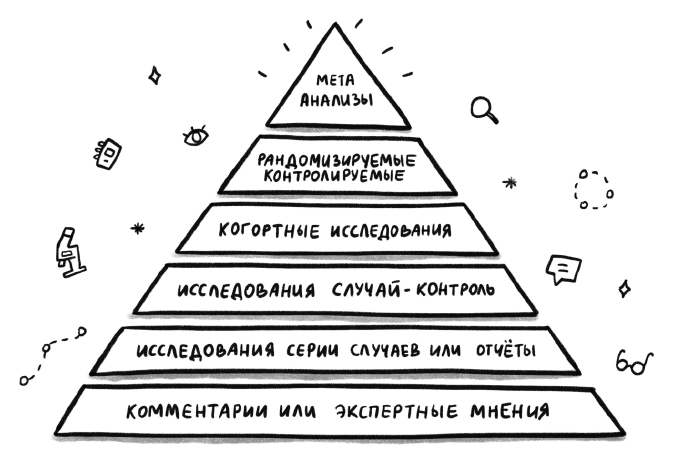
На старших курсах я узнала о доказательной медицине – спасибо молодым врачам, которые познакомили нас с уровнями доказательности. Я привожу их в данной книге – как видите, экспертное мнение занимает низшую ступень пирамиды доказательности.
Веру в доказательную медицину закрепила во мне ординатура – я видела, как врачи, имеющие колоссальные знания, огромный клинический опыт, все равно обращались к мировым данным. Неважно, сколько тебе лет, какой опыт за твоими плечами, работать в интересах пациента, работать ради выздоровления и лучшего качества жизни пациента – вот что действительно является целью.
Сразу скажу, что детская эндокринология работает в основном с редкими заболеваниями, поэтому проведение качественных исследований в этой области иногда просто невозможно. Именно поэтому так важен обмен опытом с мировыми сообществами, общение с иностранными коллегами и чтение зарубежных рекомендаций. Когда ко мне обращаются за советом будущие врачи, я всегда им говорю: учите английский! Тем более что сейчас это можно делать не выходя из дома.
Продолжим знакомство? Следующий пункт – это вакцинация. Хочу сразу обозначить свою позицию: я – за вакцинацию, а у моего сына расширенный график. Я до сих пор не понимаю, откуда взялось столько антипрививочников. В своей книге я также поднимаю вопросы вакцинации, поэтому если вы из разряда тех людей, которые считают, что «лучше дитë переболеет и приобретет иммунитет сам, раньше же вон как-то жили без вакцинации, и ничего», – думаю, эта книга вам не понравится. Хотя, если вы открыты к пересмотру своих взглядов, к получению новой информации, готовы критически мыслить, я с удовольствием вам в этом помогу!
Речь не идет о медицинских отводах – действительно, есть ситуации, когда ребенку нельзя делать прививки (их очень-очень мало, поэтому рекомендую найти грамотного врача-педиатра, который не станет отменять вакцинацию из-за «желтушки»). Помните! Радикализм в любом направлении – это неразумно.
И последний пункт – грудное вскармливание. Я ГВ-friendly и активно поддерживаю тех мам, которые кормят грудью. Я посвящаю грудному вскармливанию целую главу, и очень надеюсь, что вы разделяете мои взгляды. Речь, конечно же, не идет о тех состояниях матери и ребенка, когда грудное вскармливание противопоказано.
Итак, вы тоже за доказательную медицину, вакцинацию и грудное вскармливание? Тогда мы точно подружимся!
Начнем наше путешествие по гормональной системе?
Глава 1
Общие вопросы
1.1. Что такое гормоны
Школьные уроки по биологии я помню наизусть, но посади меня сейчас в школу, я бы совершенно по-другому себя вела и училась: до сих пор жалею о том, что не погрузилась в базовые знания по физике и истории. Помню лишь какие-то отрывки из школьной программы, причем чаще они даже не связаны друг с другом. Если у вас так же с биологией, то с удовольствием напомню вам об основах эндокринологии, которые изучают в школе. Если вы все помните, то как? У вас феноменальная память! Если вы не против, я напомню вам некоторые аспекты.
Чтобы все клетки, ткани и органы нашего организма взаимодействовали друг с другом, создавая целостность всего организма, необходима регуляция. В нашем организме есть два типа регуляции – нервная и гуморальная.
С нервной все понятно, это импульсы, которые посылает наша нервная система, именно она заставляет взаимодействовать наш организм с окружающей средой с помощью рефлексов. Есть раздражитель – есть рефлекс.
Гуморальная регуляция осуществляется при помощи биологически активных веществ, выделяемых в различные жидкостные среды: кровь, лимфу, тканевую жидкость (это та жидкость, что между клетками). Этими биологически активными веществами и являются гормоны.
Кстати, сам термин очень молодой – ему всего-то сто с небольшим лет! Понятие «гормон» ввели в 1905 году английские физиологи Уильям Бейлис и Эрнст Старлинг.
В нашем организме есть несколько типов гормонов, часть из которых связывается с рецепторами на клетке, а часть – проникает внутрь клетки и может влиять на продукцию белков, изменяя работу генов.
Гормоны делятся на водорастворимые (инсулин, глюкагон, катехоламины: адреналин и норадреналин) – именно их рецепторы находятся на клетках, и жирорастворимые (стероидные и гормоны щитовидной железы) – их рецепторы находятся внутри клеток.
Для гормонов характерны некоторые свойства:
1) у каждого гормона есть клетка-мишень – такая клетка, которая имеет рецепторы к определенному гормону и способна отвечать на сигнал;
2) гормоны действуют даже в очень низких концентрациях;
3) орган, на который действуют гормоны, может быть расположен далеко от железы, которая выделяет этот гормон;
4) их действие специфично: например, эстроген усиливает сокращение матки, а прогестерон тормозит. Это очень важно понимать для того, чтобы не приписывать несуществующие эффекты гормонам, которые принимаются в качестве заместительной терапии. Например, если тироксин (гормон щитовидной железы) ускоряет обмен веществ, то, принимая левотироксин (синтетический аналог гормона, который назначается при недостаточной функции щитовидной железы), нельзя потолстеть.
Гормоны в нашем организме вырабатываются железами внутренней секреции – эндокринными железами, к которым относятся:
• гипоталамус;
• гипофиз;
• щитовидная железа;
• паращитовидные железы;
• поджелудочная железа;
• надпочечники;
• половые железы – яичники и яички.
Также есть так называемая APUD-система – система клеток, способная вырабатывать гормональные вещества. Располагаются эти клетки либо группами, либо поодиночке в тканях желудочно-кишечного тракта, печени, бронхах, почках и других органах. Они вырабатывают гормоны и биологически активные вещества, которые влияют на обмен веществ в организме и участвуют в поддержании постоянства внутренней среды организма (гомеостаза).
Среди эндокринных органов существует строгая иерархия (все, как у людей) – кто-то начальник, а кто-то покорный исполнитель. Самым главным и могущественным боссом является гипоталамус – не зря он входит в состав не только эндокринной, но еще и нервной системы.
Гипоталамус содержит скопления клеток – ядра, которые способны выделять вещества, влияющие на работу гипофиза. Эти вещества называются статинами (угнетают выработку гормонов гипофиза) и либеринами (стимулируют выработку). В гипоталамусе есть много рецепторов, которые реагируют на любые изменения состава нашей внутренней среды организма, поэтому гипоталамус можно назвать президентом эндокринной системы: ему говорят, что происходит в организме, а он решает, что с этим делать.
Премьер-министром является гипофиз. Он знает, что решил президент, и готов дать другим органам инструкцию к действию. Гипофиз располагается недалеко от гипоталамуса, в особой ямке на основании черепа, и состоит из нескольких частей. Передняя часть гипофиза вырабатывает тропные гормоны – ТТГ (тиреотропный гормон), АКТГ (адренокортикотропный гормон), ФСГ (фолликулостимулирующий гормон), ЛГ (лютеинизирующий гормон), СТГ (соматотропный гормон), пролактин, а задняя часть служит местом накопления АДГ (антидиуретического гормона, или вазопрессина) и окситоцина, которые образуются в гипоталамусе.
Вы видите, что передняя часть гипофиза вырабатывает гормоны с общим корнем «троп», от греческого слова «тропос» – направление. Глядя на название гормона, мы сразу можем понять, на работу какого органа он направлен: АКТГ (адренокортикотропный) – значит, этот гормон контролирует работу надпочечников (потому что «адреналис» – это надпочечный), ФСГ (фолликулостимулирующий) – стимулирует созревание яйцеклетки и т. д. Задняя часть гипофиза – лишь хранилище гормонов гипоталамуса.
Гипофиз – ответственный начальник. Он кричит, если органы-исполнители плохо работают, и ведет себя спокойно, если работают хорошо.
Такие отношения называются принципом обратной связи.
Представьте: вы пришли на работу, а работать не очень хочется. Посидели за компьютером, прочитали новости, поговорили с коллегами, попили чай. Ваш начальник наблюдает за вашим поведением, и в какой-то момент его нервы не выдерживают, он начинает кричать на вас: «А ну-ка работай!» Вы, пугаясь начальника, бежите и тщательно делаете свою работу – начальник успокаивается. А если вы работаете всегда хорошо, то и начальник всегда спокоен.
Иногда бывает такое, что подчиненный начинает вести себя уверенно, смело, высказывает свою позицию начальнику, демонстрирует хорошие успехи в работе – тогда начальник чувствует себя подавленным и перестает давать какие-либо сигналы. Зачем? Ведь и без его важных указаний сотрудник вон как хорошо работает!
Все эти отношения существуют между гипофизом и другими органами.
Разберем на примере. Гипофиз выделяет ТТГ – гормон, который должен воздействовать на щитовидную железу. Если щитовидная железа работает в нормальном режиме, то на выброс ТТГ из гипофиза начнет выработку своих гормонов – тироксина и трийодтиронина. А если работает плохо, то должен быть сильный стимул (сильный крик от начальника) – уровень ТТГ повышается. Если мы увидим в анализах на гормональный профиль повышенные уровни ТТГ и сниженные уровни гормонов щитовидной железы, то можем сказать, что это первичный гипотиреоз (щитовидная железа ленивая, не хочет совсем работать).
Но бывает другая ситуация: щитовидная железа начинает вырабатывать самостоятельно большое количество гормонов, тогда гипофиз понимает, что железа работает и без его участия, и, как хороший и понимающий начальник, огорчается и «уходит» в свой кабинет и не дает никаких распоряжений – в анализе крови мы будем видеть низкие уровни ТТГ и высокие уровни гормонов щитовидной железы. Такое состояние будет называться тиреотоксикозом.
При описании нарушений в эндокринной системе мы используем термины первичный, вторичный и третичный. Первичный – значит, что проблема в исполнительном органе – это плохой, ленивый сотрудник, вторичный – проблема в гипофизе – орган-исполнитель, может быть, и рад был стараться, но начальник достался ему плохой. Третичное нарушение – это отсутствие работы гипоталамуса, тогда и начальник, и исполнитель расслаблены и ничего делать не хотят.
Перейдем к примеру, чтобы было понятнее: первичная надпочечниковая недостаточность – это результат плохой работы надпочечников, вторичная надпочечниковая недостаточность – это ленивый гипофиз и маленькое количество АКТГ, которое должно в норме стимулировать надпочечники. Третичная надпочечниковая недостаточность развивается при поражении гипоталамуса – гипофиз и надпочечники хотят и готовы работать, только им не поступает сигнал свыше. В книге я буду неоднократно обращаться к этим терминам, и, чтобы было проще запомнить, даю вам такую подсказку: в любом деле будет виноват сотрудник (вне зависимости от начальства), значит, первый (=первичный) – это всегда исполнитель (=орган).
Давайте пробежимся по другим органам эндокринной системы и их гормонам.
1. Щитовидная железа расположена перед трахеей, состоит из двух долей и имеет форму бабочки. Вырабатывает гормоны тироксин и трийодтиронин. При этом трийодтиронин – это более активный, но в то же время более короткоживущий гормон.
Щитовидная железа вырабатывает примерно 20 % трийодтиронина и 80 % тироксина. После выделения тироксина из щитовидной железы печень, почки и другие органы могут преобразовать его в трийодтиронин. От работы щитовидной железы зависит очень многое: обмен веществ, работа мышц, процессы окисления и выработки энергии, рост организма, образование нейронных связей.
Кстати, почти все знают, что щитовидная железа вырабатывает гормоны Т4 (тироксин) и Т3 (трийодтиронин), но почему-то забывают о кальцитонине, который вырабатывается определенными клетками щитовидной железы. Функция кальцитонина – замедлить усвоение кальция, однако у людей он потерял свое значение. Кальцитонин очень нужен рыбам – они живут в среде с большой концентрацией кальция, а значит, им просто необходим гормон, который бы снижал кальций в крови.
Кальцитонин используется как маркер опухолевых образований щитовидной железы. Более подробно о недостаточной и избыточной функциях щитовидной железы мы поговорим чуть позже.
2. Паращитовидные железы – небольшие железы, расположенные позади щитовидной железы. Как правило, их четыре – по две с каждой стороны щитовидной железы. Вырабатывают паратгормон, необходимый для поддержания уровня кальция в организме. Тут же встает вопрос: но ведь уже есть гормон, который регулирует работу кальция и фосфора! Это кальцитонин, и он вырабатывается щитовидной железой. Зачем эволюционно нужно два гормона с одной функцией? Но дело в том, что кальцитонин и паратгормон – это конкурирующие гормоны, гормоны-антагонисты. Если кальцитонин стремится снизить кальций в крови, то паратгормон ответственен за то, чтобы уровень кальция в крови всегда был одинаков. Поэтому если организм будет испытывать дефицит кальция, то паратгормон начнет «доставать» его из костей, увеличивать всасывание кальция в кишечнике, а почкам «прикажет» всасывать кальций обратно. Кальций необходим не только для нормального строения костной системы, но и для правильной работы ферментов, обеспечения мышечного сокращения. А вот фосфор паратгормон не любит – поэтому пусть уходит из организма при участии почек.
3. Поджелудочная железа на самом деле не чисто эндокринный орган. Поджелудочная железа – это железа смешанной секреции: часть органа вырабатывает пищеварительный сок, а другая часть – гормоны. Часть, вырабатывающая гормоны, называется островками Лангерганса, впервые их обнаружил ученый Пауль Лангерганс.
Подопытными блестящего патологоанатома были кролики: именно у них врач обнаружил клетки, расположенные парами в поджелудочной железе. Их функцию установить в то время (1860-е годы) не удалось, однако это открытие сыграло большую роль – спустя некоторое время обнаружилось, что эти клетки вырабатывают важный гормон – инсулин, который был назван так в честь своего места рождения (insula – островок).
Островки вырабатывают инсулин и глюкагон, которые нужны для того, чтобы глюкоза – главный энергетический субстрат – сохранялся на постоянном уровне в нашем организме. Инсулин понижает уровень глюкозы в крови, а глюкагон повышает. Основной эффект инсулина – увеличение проницаемости клеток для глюкозы. Инсулин является очень важным гормоном, ведь благодаря ему митохондрии клеток могут получить универсальный источник энергии и использовать его для синтеза молекул АТФ – молекул энергии. Инсулин также увеличивает синтез белков, а ненужное количество глюкозы помогает откладывать в печень и мышцы – органы, являющиеся депо глюкозы. Там она хранится в виде гликогена – ветвистой структуры.
А вот глюкагон обладает противоположными эффектами. Этот гормон отвечает за мобилизацию глюкозы из тех самых запасов гликогена в печени и мышцах, чтобы митохондрии начали усиленно синтезировать молекулы энергии – это необходимо, например, когда организм голодает и глюкоза не поступает извне. Глюкагон также предупреждает развитие гипогликемии – низкого уровня сахара, именно поэтому инъекции глюкагона используются при развитии тяжелого приступа гипогликемии у людей с сахарным диабетом.
Существуют наследственные заболевания, при которых ферменты в печени и мышцах не работают, поэтому мобилизация глюкозы из гликогена невозможна – гликоген не может расщепиться, несмотря на наличие гормонов. Эта огромная группа называется «гликогенозами»: их несколько типов, клиническая картина при каждом заболевании различна. Для таких деток очень важно поддержание постоянного уровня глюкозы: у них есть гормоны, но их ткани как будто не слышат. Глюкагон кричит печени и мышцам: «А ну-ка дробите гликоген на маленькие кусочки!» Но дефектные ферменты не могут этого сделать. У людей с таким заболеванием есть большой риск постоянного падения глюкозы крови, поэтому приходится поддерживать сахар крови извне – путем питания.
Кстати, поджелудочная железа вырабатывает не только инсулин и глюкагон, а еще соматостатин, гастрин, вазоактивный интестинальный полипептид (ВИП), панкреатический полипептид – но это уже, как говорится, продвинутый уровень знаний.
Есть заболевания, при которых в поджелудочной железе образуются опухоли. Одним из таких заболеваний является синдром множественных эндокринных неоплазий 1-го типа. При этом заболевании, в классическом его проявлении, образуются опухоли в паращитовидных железах, поджелудочной железе и гипофизе. Как вы уже понимаете, опухоли поджелудочной железы могут секретировать любой из перечисленных выше гормонов. И если мы понимаем, что при инсулиноме (опухоли, вырабатывающей инсулин) будут резкие снижения уровня глюкозы в крови, а при глюкагономе (опухоли, вырабатывающей глюкагон) – нарушения в углеводном обмене (преддиабет, диабет), то при ВИПоме (опухоли, вырабатывающей вазоактивный интестинальный полипептид), например, будет водянистый стул, но это будет не простой и обычный «жидкий стул». Он очень напоминает холерный – объемная, массивная диарея, до трех литров за раз. Человек в буквальном смысле живет в туалете. Лечится такое состояние хирургическим путем.
4. Надпочечники – маленькие комочки, расположенные над почками. Надпочечники – это огромная фабрика по производству гормонов. Сам орган делится на две части – корковое вещество и мозговое вещество. В корковом образуются глюкокортикоиды, минералкортикоиды (регулирующие водно-солевой обмен) и андрогены (мужские половые гормоны даже у женского пола), а мозговой слой ответственен за выработку катехоламинов – адреналина и норадреналина.
Глюкокортикоиды – это общее название для группы гормонов: они оказывают противовоспалительное, противоаллергическое действие, а также тормозят созревание Т- и В-лимфоцитов, продукцию антител, снижают активность фагоцитоза – поглощение твердых веществ клетками иммунной системы, обуславливая иммуноподавляющий эффект. Самый известный гормон из группы глюкокортикоидов – кортизол, который еще называют гормоном стресса: в период опасности он стимулирует работу сердца, концентрирует внимание, помогает регулировать углеводный обмен – повышает концентрацию глюкозы в крови, повышает артериальное давление, стимулирует образование клеток крови в костном мозге, чтобы восполнять кровопотерю.
Минералкортикоиды регулируют водно-солевой обмен – несут ответственность за то, чтобы концентрация натрия в крови всегда была постоянной. Основной гормон из этой группы – альдостерон, который увеличивает концентрацию натрия в крови за счет влияния на почки: благодаря этому гормону происходит обратное всасывание ионов натрия и секреция калия. Ну и причем здесь натрий? Дело в том, что лучший друг натрия – вода, они постоянно вместе! Если натрий всасывается обратно, то за ним последует вода, а за счет увеличения воды в крови давление будет на постоянном уровне. Представьте себе кран: в нем маленькая струйка, а значит, и маленькое давление, но стоит нам открыть кран сильнее – и давление возрастет за счет увеличенного объема воды. С нашим давлением так же: кран – это наши сосуды, а вода – давление крови. Чем больше объем крови – тем выше давление.
Альдостерон – это относительно независимый гормон, ведь его регуляцию осуществляет не гипофиз, а активация ренин-ангиотензин-альдостероновой системы. В клетках почек есть особые рецепторные клетки, которые улавливают любые изменения концентрации ионов натрия или изменения давления в сосудах, и вырабатывают в ответ на эти изменения вещество ренин. С этого момента запускается каскад различных реакций, приводящих к выбросу альдостерона надпочечниками – все для того, чтобы вернуть давление в норму. Конечно, за это ответственен не только альдостерон: это слаженная работа сосудов (они резко сужаются при падении давления), выработка антидиуретического гормона гипофизом (он-то как раз и создает каналы для воды в почках, по которым вода будет следовать вслед за своим другом натрием).
Интересно то, что и кортизол тоже обладает минералкортикоидной активностью, при этом секреция кортизола в несколько десятков раз выше секреции альдостерона! Это значит, что кортизол тоже может влиять на рецепторы, которые предназначаются для альдостерона. Но в нашем организме в норме этого не происходит, потому что наши ткани имеют особый фермент, превращающий кортизол в неактивную форму – кортизон.
А теперь страшная история для тех, кто любит лакрицу: она подавляет активность этого самого фермента, а значит, ткани перестают превращать кортизол в кортизон, и кортизол нападает на рецепторы альдостерона. Это происходит при чрезмерном употреблении лакрицы, и возникает состояние, которое называется псевдогиперальдостеронизм. Так что при неадекватной любви к лакрице можно получить повышение артериального давления, «замирание» сердца, слабость мышц и онемение (все из-за снижения уровня калия). Такая вот злая любовь!
Половые гормоны в надпочечниках одинаковы и у мужчин, и у женщин. Они нужны для формирования вторичных половых признаков (оволосения), обеспечивают нормальное функционирование половых желез мужчин и женщин.
Идем вглубь надпочечников, а именно – в мозговой слой! Это фабрика, на которой синтезируются адреналин и норадреналин. Адреналин влияет на работу сердца, расширяет бронхи в легких, стимулирует распад жиров, помогает выделять энергию, перераспределяет кровоток таким образом, чтобы в период стресса (а эволюционно стресс – это встреча с хищником) работали мышцы (убежать), сердце (снабдить кровью), легкие (активно дышать), головной мозг (искать, куда спрятаться от хищника). Норадреналин похож на адреналин по химическому составу, но является очень узконаправленным – влияет только на рецепторы, находящиеся в сосудах, чтобы вызывать их сужение. Это необходимо для увеличения артериального давления.
Кортизол, адреналин и норадреналин – это стрессовые гормоны. Добавьте к ним еще пролактин гипофиза, и вы получаете непобедимую четверку.
Пролактин (гормон лактации) изначально был придуман природой для того, чтобы облегчать боль при кормлении. Когда животные грызут соски своим матерям – это то еще удовольствие! Правда, заблокировать только болевые рецепторы сосков не получится, поэтому нечувствительность к боли распространяется на весь организм – очень удобно.
Гормоны стресса очень нужны нам, потому что именно они обеспечивают нашу защиту. У всех нас есть три механизма реакции на стресс, которые заложила в нас природа: «Бей! Беги! Замри!»
Представим, что мы охотники, живем в пещерах и идем на борьбу с хищным зверем. У нас есть оружие, а животное выглядит слабым? Отлично! Подойдет реакция «бей!». Хорошо, что гормоны стресса расщепляют глюкозу – нам сейчас очень нужна энергия! Увеличиваем силу сердечных сокращений, готовим мышцы к усиленной физической нагрузке, повышаем артериальное давление. Ура, убили! Несем трофей в пещеру. А вот и кортизол начал стимулировать аппетит – пора разводить огонь для ужина!
Мы просто вышли из пещеры, прогуляться на солнышке? Ого, к встрече с диким кабаном мы не были готовы. В этом случае нечего показывать свою храбрость, нужно пользоваться реакцией «беги!» Хорошо, что гормоны стресса снова помогут нам: вот уже расширяются зрачки, мы можем смотреть далеко и искать безопасное место, пока бежим, расслабляются бронхи – да, нам сейчас нужно активно дышать, ну а на случай, если дикий кабан загонит нас на дерево, наши гормоны помогут нам прожить день-другой, расщепляя белок наших мышц для синтеза глюкозы.


