Вячеслав Ордынский
Эхографическая оценка структуры плаценты
© Ордынский В.Ф., текст, 2021
© Оформление. ООО "Издательство "Эксмо", 2022
Введение
Плацента играет ведущую роль в обеспечении нормального функционирования системы мать-плацента-плод, что определяет необходимость ее исследования в полном объеме. Поэтому одной из обязательных составляющих при проведении ультразвукового (УЗ) обследования беременных во II и III триместрах является плацентография, при которой определяют расположение плаценты, оценивают характер ее прикрепления, форму, размеры и структуру.
Известно, что лишь в результате комплексного морфологического исследования ткани плаценты можно установить характер ее повреждений и причины их развития. Знания подобного рода позволяют не только объяснить различные осложнения беременности и родов, но и прогнозировать дальнейшее развития ребенка [1]. В этой связи эхографическая оценка структуры плаценты заслуживает особого внимания.
До появления приборов с серой шкалой специалисты УЗ диагностики ограничивались лишь определением локализации и размеров плаценты. Впервые возможности оценивать при УЗ исследовании структуру плаценты были описаны F.Winsberg в 1973 году. [2]. Автором были выделены два типа плацент – однородная и неоднородная. С внедрением в практику серошкальной эхографии стала возможной более детальная оценка структурных изменений плаценты, связанных, как показали результаты выполненных исследований, со сроком беременности. Так, было установлено, что если во II триместре плацентографическая картина носит гомогенный характер, то к концу беременности начинают определяться участки повышенной эхогенности (эхогенной плотности), которые являются результатом отложения кальция и фибрина [3, 4]. При этом, по данным W.W.Stein и соавт. [5] по мере увеличения срока беременности высокоэхогенные участки распространяются в плаценте в направлении от ее материнской поверхности к плодовой, в виде перегородок плаценты, что характерно для 36 и более недель беременности. Дальнейшие УЗ плацентографические исследования привели к разработке классификационной оценки изменений структуры плаценты. Наиболее распространенной в настоящее время является систематизация состояния трех ее областей, предложенная P.A.Grannum и соавт [6]: хориальной пластинки, самой плацентарной ткани и ее базальной пластинки. При этом оцениваются такие показатели как:
– форма хориальной пластинки;
– наличие и распространенность эхогенных участков;
– наличие в ткани плаценты ан- или гипоэхогенных зон.
В классификации выделено 4 стадии: 0, I, II, III (Табл. 1. Рис. 1)
Таблица 1. Стадии изменения структуры плаценты [6].
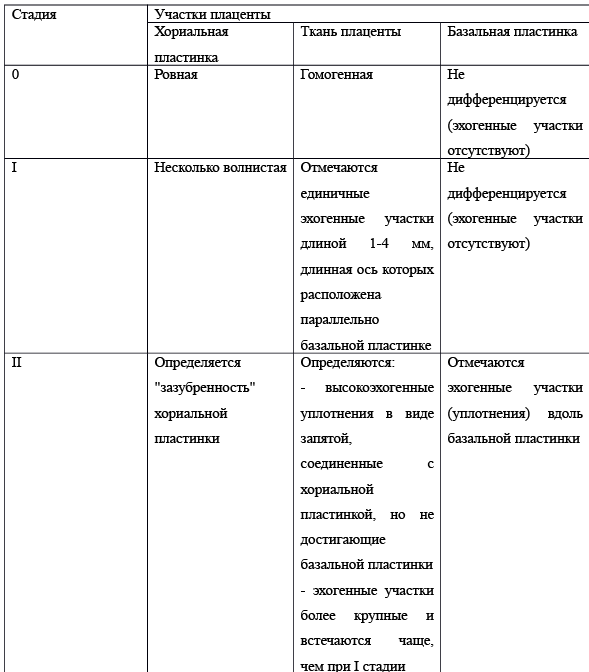
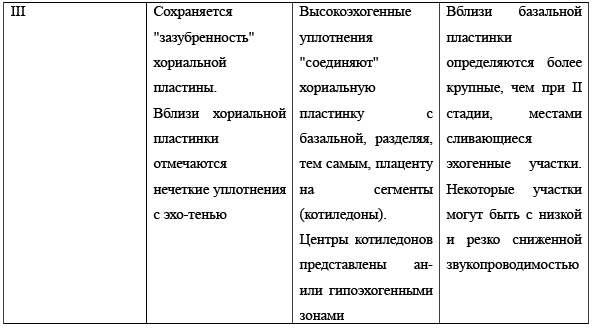

Рис. 1. Схематическое изображение изменений структуры плаценты (0 – III) [7].
Установлено, что изменения, регистрируемые при УЗ исследовании в структуре плаценты, согласно предложенной схеме, находятся в прямой зависимости от срока беременности [8, 9].
Последовательное прохождение плацентой выделяемых при ультразвуковом исследовании стадий позволяет рассматривать регистрируемые таким образом изменения ее структуры как отражающие степень ее зрелости. В пользу этого свидетельствуют установленные А.П.Миловановым [10] эхоморфологические параллели, подтверждающие соответствие эхокартины развивающейся плаценты этапам гистогенеза ворсин. Более того, отмеченная определенная последовательность изменений структуры плаценты по мере развития беременности позволила предположить, а в последующем и подтвердить зависимость между характеристиками ее структуры и степенью зрелости плода [6, 8, 9, 11]. При этом, согласно данным большинства авторов, наличие III стадия изменений структуры плаценты при физиологически протекающей беременности является достоверным прогностическим признаком зрелости легких плода [12-14].
Вместе с тем, зарегистрированы случаи, когда эхографически отмечалось более раннее созревание плаценты, а при гистологическом ее изучении диагностировался типичный вариант патологической незрелости – доминирование хаотичных склерозированных ворсин [10]. Поэтому не следует полностью отождествлять эхографическую картину той или иной стадии развития плаценты с определенным этапом созревания ворсинчатого дерева [15].
По мнению ряда авторов при осложненном течении беременности может отмечаться как преждевременное так и запоздалое изменение структуры плаценты, что является фактором риска для плода и обусловливает необходимость интенсивного за ним наблюдения с целью определения оптимального срока родоразрешения [16-20]. Однако, при этом следует иметь в виду, что последние две стадии изменения структуры плаценты не являются общебиологической закономерностью ее развития [21, 22]. Так, по данным P.A.Grannum [23], I стадия формируется, как правило, к 31 неделе и у 40% сохраняется до конца беременности; II – формируется к 36-37 неделям и до конца беременности сохраняется у 45%, III стадия формируется к 38 неделям и отмечается при доношенной беременности у 15% обследуемых. В свою очередь, по данным А.П. Милованова [10], I стадия изменений структуры плаценты в 80% случаев отмечается в 29-32 недели, II – в 90% случаев отмечается в 33-36 недель и III – в 92,5% случаев диагностируется в 37-40 недель беременности (Табл. 2).
В пользу неблагоприятного течения беременности может свидетельствовать более раннее изменение структуры плаценты, характеризуемое наличием множества гиперэхогенных включений, что указывает на ее выраженную петрификацию [26, 27]. При этом клинически значимой, по мнению М.В.Медведева, является регистрация II стадии изменения структуры плаценты – до 32 нед, а III стадии – до 36 нед. Вместе с тем есть данные, что кальцинированная плацента не сопровождается какими-либо отклонениями в развитии плода, включая массо-ростовые показатели, данные кардимониторного наблюдения и состояние при рождении [28, 29].
Таким образом, несмотря на то, что оценка структуры плаценты фигурирует как раздел во всех акушерских протоколах ультразвукового обследования беременных во II и III триместрах беременности, до сих пор, ее уместность подвергается сомнению. В частности, до сих пор дискуссионным остается вопрос: является ли преждевременное изменение структуры плаценты (трактуемое, порой, как преждевременное ее «старение») маркером плацентарной недостаточности (ПН). При этом оценка изменений структуры плаценты базируется на использовании шкалы, предложенной P.A Grannum и соавт. [6]. Возможно, проблема обусловлена тем, что шкала, предложенная в 1979 г и основанная на результатах исследований, выполненных на приборах того времени (конец 70-х прошлого века), диссонирует с возможностями приборов, выпущенных в более поздний период. Вероятно, имеет смысл оценить современные возможности эхографической оценки изменений структуры плаценты с помощью общедоступных ультразвуковых диагностических приборов и ее практическое применение. Для этого последовательно рассмотрим те же области плаценты, выделенные, в свое время, P.A Grannum и соавт. [6], а именно:
– хориальная пластинка;
– ткань плаценты;
– базальная пластинка.
В предлагаемом читателю материале будут использованы термины русскоязычной версии официального международного издания Terminologia Embryologica для описания плаценты, в котором рекомендуются следующие термины: хориальная пластинка; котиледон (или долька); ворсины; межворсинковое пространство; базальная пластинка [30].
I. Этапы формирования и развития плаценты
Формирование плаценты начинается с имплантации бластоцисты в эпителий чаще всего задней стенки верхнего сегмента матки. Это происходит на 6-12 сутки гестации. Вокруг погрузившейся в эндометрий бластоцисты возникают многочисленные полости, заполненные материнскими эритроцитами и секретом маточных желез, что соответствует преворсинчатой или лакунарной стадии развития ранней плаценты. В последующем, в результате возросшей пролиферации примитивного цитотрофобласта формируются первичные ворсины будущей плаценты, покрытые вначале прерывистым, а затем сплошным слоем синцитиотрофобласта [10].
По мере развития беременности строение ворсинчатого дерева усложняется. Примерно с 8 недели беременности (Примечание. Здесь и далее указывается акушерский срок беременности в неделях, исчисляемых от 1-го дня последней менструации) это приводит к формированию структурных единиц плаценты – котиледонов. К концу периода плацентации (12 неделя) устанавливается окончательное количество котиледонов, которое достигает 200. Котиледон является основной структурно-функциональной единицей сформированной плаценты. Он образован стволовой ворсиной и ее разветвлениями, несущими сосуды плодовой части плаценты. Дальнейшие совершенствования в структуре плаценты, сменяющие период плацентации, характеризуются как период фетализации плаценты и период зрелой плаценты. Период фетализации длится в течение всего II триместра беременности до 35 недели III триместра и характеризуется дальнейшим ростом и усложнением ворсинчатого дерева [31].
Важным этапом развития плаценты является проникновение трофобласта в спиральные артерий беременной, которое осуществляется в два этапа – в I и II триместрах беременности. Пик первой волны инвазии трофобласта приходится на 9-10 нед. Вторая волна приходится на период 16-18 нед. В результате спиральные артерии превращаются в типичные маточно-плацентарные артерии, обеспечивающие постоянный приток артериальной крови беременной в межворсинковое пространство плаценты, в объеме, необходимом для адекватного роста и развития плода [10, 31].
Межворсинковое пространство (МВП) с плодовой стороны ограничено хориальной пластинкой с отходящими от нее ворсинами, а с материнской стороны – базальной пластинкой вместе с базальной децидуальной оболочкой и отходящими от нее септами (Рис. 2).
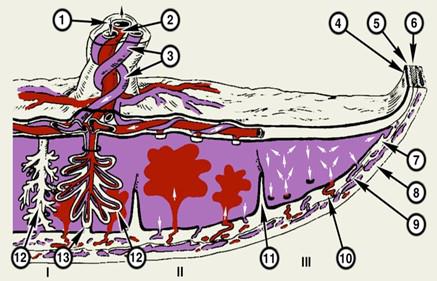
Рис. 2. Схематическое изображение циркуляции плодовой и материнской крови в плаценте (на разрезе): I – циркуляция плодовой крови в ворсинах плаценты, II – циркуляция материнской крови в межворсинчатом пространстве, III – направление движения материнской крови; 1 – пуповина, 2 – пупочная вена (оксигенированная кровь), 3 – пупочные артерии (деоксигенированная кровь), 4 – амнион, 5 – гладкий хорион, 6 – париетальная децидуальная оболочка, 7 – базальная децидуальная оболочка, 8 – миометрий, 9 – вены эндометрия, 10 – артерии эндометрия, 11 – перегородка плаценты, 12 – ворсины плаценты (справа – на разрезе), 13 – прикрепление якорной ворсины к базальной децидуальной оболочке. Оксигенированная кровь изображена красным цветом, деоксигенированная – лиловым: стрелками указано направление движения крови [32].
Далее рассмотрим современные возможности эхографической оценки структуры плаценты. Следует отметить, что исследование плаценты, расположенной по задней стенке матки, может быть затруднено вследствие экранизации ее плодом. В этих случаях оценка ее состояния (структуры) осуществляется через область расположения мелких частей плода, что позволяет визуализировать часть плаценты, как правило, достаточную для ее изучения. Кроме того, в процессе движения плода могут «открываться» дополнительные для исследования части плаценты.


