
Тамара Беляева
Инфекционные болезни
Сыпь при кори крупная, яркая, хорошо заметная – ее невозможно не увидеть. Она обильна, высыпает на неизмененном фоне кожи в течение трех дней поэтапно, сверху вниз. Сами элементы коревой сыпи могут быть различной величины и формы, иметь неровные, как бы изгрызенные края. Знаменитый педиатр Н. Ф. Филатов (1847 – 1902) справедливо полагал, что сыпь при кори правильнее называть не пятнисто-папулезной, а папулезно-пятнистой, так как первым элементом является узелок-папула, которая быстро «присаживается», превращаясь в пятно. Именно с этим связано увеличение диаметра высыпных элементов и их склонность к слиянию, образованию самых разных фигур на коже. Избирательности в локализации сыпи при кори нет, ее элементы можно увидеть к моменту завершения высыпаний практически на всей поверхности кожи. С 4-го дня высыпного периода экзантема начинает угасать в том же порядке, в котором появилась, – сверху вниз. Коревая сыпь оставляет после себя коричневую пигментацию, которая через несколько дней бесследно исчезает.
При краснухе сыпь тоже обильная, но она неяркая, обычно бледно-розового цвета с нежно-сиреневым оттенком, состоит из мелких пятен, которые появляются практически одномоментно, редко высыпания занимают несколько часов (до суток). Несмотря на обилие высыпных элементов, они не сливаются. Если такое случается, то очень редко. Существенно, что при краснухе сыпи очень мало на животе и груди, на лице. Она сосредоточена главным образом на разгибательных поверхностях рук, наружных поверхностях бедер, на коже спины и всегда есть на ягодицах (другая сыпь в этой области почти не встречается). Через 2 – 3 дня экзантема при краснухе полностью угасает, не оставляя никаких следов, даже пигментации.
Дифференциальному диагнозу кори и краснухи помогает наличие увеличенных, чувствительных при пальпации затылочных и заднешейных лимфатических узлов при краснушной инфекции. Кроме того, в периферической крови больных краснухой почти всегда присутствуют плазматические клетки, чего не бывает при кори.
Настойчивость в разграничении кори и краснухи диктуется в основном эпидемиологическими соображениями. С клинической точки зрения дифференциальный диагноз кори и краснухи приобретает совершенно исключительное значение, когда речь идет о беременной женщине. Известно, что вирус краснухи обладает выраженным тератогенным действием, риск нарушений в развитии эмбриона при заражении женщины в первые 8 нед. беременности приближается к 100 %. Затем он быстро падает. Выявление краснухи на этом сроке беременности требует ее прерывания, на более поздних сроках вопрос о прерывании беременности решается индивидуально. Что касается вируса кори, то его тератогенные свойства не доказаны. Во всех сомнительных случаях окончательный диагноз краснухи устанавливается после иммуносерологического обследования и выявления IgM или при четырехкратном нарастании титра краснушных антител в парных сыворотках.
В клиническом отношении наиболее ответственным надо признать дифференциальный диагноз экзантемы при менингококковой инфекции, точнее – менингококцемии, которая может сочетаться с менингококковым менингитом (менингоэнцефалитом) или протекать изолированно. В нашей практике было много примеров ошибочной диагностики кори у больных менингококковой инфекцией. Были и обратные примеры. В самом деле, при этих инфекциях есть сходные проявления: острое начало, поражение верхних дыхательных путей, выраженные симптомы интоксикации с высокой лихорадкой, яркая обильная сыпь.
Трудности разграничения этих двух инфекций усугубляются тем, что менингококковая инфекция у многих больных дебютирует ОРВИ-подобной симптоматикой. Этот клинико-патогенетический этап заболевания носит название менингококкового назофарингита. Его особенностью является преимущественное поражение верхних отделов носоглотки и задней стенки глотки. При нем практически отсутствует сколько-нибудь значительная экссудация. Больные жалуются на заложенность носа, боли и першение в горле, «верхний» сухой кашель.
Осмотр задней стенки глотки позволяет увидеть отечность слизистой оболочки, ее гиперемию, увеличенные множественные лимфоидные фолликулы, нередко и слизисто-гнойные наложения на ней. Другие отделы зева (миндалины, язычок, небные дужки) могут быть вовсе не изменены или слегка гиперемированы.
Сыпь при менингококковой инфекции всегда знаменует собой менингококцемию (менингококковый сепсис), она всегда полиморфна: у одного и того же больного выявляются и розеолы, и более крупные пятна, и папулы, и самые разнообразные геморрагии. Высыпания происходят беспорядочно, и с самого начала элементы сыпи можно видеть в различных областях тела, причем на лице они встречаются достаточно редко и только при тяжелом течении заболевания. Самое главное во всем этом – закономерное появление при менингококцемии геморрагических элементов: петехий, экхимозов различной величины и формы, но особенно звездчатых кровоизлияний. Для врачей, не видевших по каким-либо причинам сыпи при менингококковой инфекции, ее узнавание сильно затруднено. Как правило, они считают ее проявлением болезни Шенлейн – Геноха или сепсиса (не менингококкового). Врач, хотя бы один раз в жизни встретивший больного с менингококцемией со звездчатой геморрагической сыпью, сосуществующей с любым количеством других элементов сыпи, легко и навсегда усваивает эту диагностическую аксиому и в дальнейшем правильно распознает менингококковую инфекцию. Диагноз менингококковой инфекции, конечно, облегчается, когда менингококцемия с характерной экзантемой сопровождается симптомокомплексом менингита (менингоэнцефалита). При особо тяжелых формах кори появление петехий возможно, но звездчатых экхимозов при ней не бывает.
Разграничить эти две инфекции необходимо при первом же осмотре больного. Нельзя отложить диагностику даже на несколько часов, тем более на следующий день: это может стоить жизни больному. Установление диагноза менингококковой инфекции или даже подозрение на нее требует незамедлительной госпитализации больного в инфекционный стационар для экстренной антибактериальной и патогенетической терапии. Разумеется, ранний диагноз важен и с эпидемиологической точки зрения.
Дифференциальный диагноз точечных экзантем более актуален в детской практике: скарлатина, конечно, встречается у взрослых, но весьма редко. Точечная скарлатиноподобная сыпь у взрослых, как правило, свидетельствует о псевдотуберкулезе или кишечном иерсиниозе. Разграничить эти две инфекции по клинико-эпидемиологическим данным сложно даже врачу-инфекционисту; врач амбулаторной службы не должен тратить на это время и силы, его обязанность – серологически обследовать больного и решить вопрос о его госпитализации.
Сыпь при скарлатине появляется очень рано, в первые сутки болезни на фоне высокой температуры тела и в высшей степени характерных изменений в зеве (отек и гипертрофия миндалин, ярко гиперемированный, «пылающий» зев с четкой границей между мягким и твердым небом). Обоим иерсиниозам резкая граница гиперемии в зеве и тонзиллит не свойственны, как и обычный при средней тяжести и тяжелых формах скарлатины регионарный лимфаденит. Точечная сыпь при скарлатине во всех без исключения случаях появляется на гиперемированном фоне. Иначе не может быть, так как и сыпь, и гиперемированный фон (равно как и все изменения в зеве) – это симптомы проявления центрального звена патогенеза скарлатины, а именно токсического расширения мелких сосудов кожи и подкожной клетчатки (а также подслизистой оболочки). При иерсиниозах сыпь, внешне почти неотличимая от сыпи при скарлатине, появляется на нормальном фоне кожи. При вовлечении в патологический процесс печени, что происходит более чем у половины больных иерсиниозом, при нарушении ее функций и гипербилирубинемии фон кожи становится иктеричным. Не менее важно, что скарлатина всегда протекает с симпатикотонией. Отсюда повышенная двигательная активность больных, блестящие живые глаза, горящие щеки с белым носогубным треугольником, сухая теплая кожа, стойкий белый дермографизм и т. д. Ничего подобного нет при иерсиниозе. В нашей практике был случай, когда именно внешний вид 5-летнего ребенка позволил твердо склониться к диагнозу псевдотуберкулеза: это была плачущая девочка с предельно грустными глазами, с влажной кожей и влажными волосами, бледная, без выделяющегося носогубного треугольника. Сыпь у нее была вполне скарлатинозная, со сгущением в паховых складках, в аксиллярных впадинах, в локтевых сгибах и пр. Стоит подчеркнуть, что фон кожи в этом случае был нормальным. В дальнейшем диагноз псевдотуберкулеза подтвердился бактериологически и серологически.
Скарлатиноподобная сыпь с одновременно возникшей очень своеобразной эритемой – симптомами «перчаток», «носков», «капюшона» – решает диагноз в пользу одного из иерсиниозов, обычно псевдотуберкулеза.
Затруднений в дифференциальном диагнозе везикулезной сыпи, как правило, не бывает. Везикулы при простом герпесе локализуются главным образом вокруг естественных отверстий (герпес вокруг губ, на щеках, конъюнктивах, вокруг гениталий, ануса), при опоясывающем герпесе – по ходу нервных стволов, при ветрянке сыпь носит беспорядочный, диссеминированный характер. Сложности могут возникать при генерализованном опоясывающем лишае – тяжелейшем осложнении, развивающемся у иммунокомпрометированных лиц (онкологические больные, облученные, больные СПИДом и т. п.). В этих случаях разграничить опоясывающий лишай и ветряную оспу помогает эпидемиологический анамнез и истинный полиморфизм сыпи, свойственный ветряной оспе и не характерный для Herpes zoster. Иными словами, при ветряной оспе на коже можно одновременно видеть все этапы превращения высыпных элементов – макулы, папулы, везикулы, корочки.
Что касается экзантем при брюшном тифе и тифе сыпном (болезни Брилла), то они развиваются в силу различных патогенетических механизмов и поэтому в подавляющем большинстве случаев хорошо различимы, несмотря на то что основным элементом их является розеола. Особенностями сыпи при сыпном тифе и болезни Брилла являются одномоментность ее появления и выраженный полиморфизм – розеолы могут быть различной величины и разной окраски (розовые, красные, синюшные, бурые), они не выступают над уровнем кожи, края их обычно «расплывчаты», иногда имеют фестончатость, впрочем, мало заметную. Одновременно с розеолами обнаруживаются первичные и вторичные петехии. Сыпь при этой инфекции, как правило, обильна, локализуется обычно на боковых поверхностях грудной клетки и появляется в большинстве случаев на 4-й день болезни. При брюшном тифе первые высыпные элементы появляются существенно позже – на 8 – 9-й день, они очень бледны, их трудно заметить. Брюшнотифозные розеолы надо буквально искать на коже нижних отделов живота, число их всегда невелико даже с учетом феномена «подсыпания», характерного для экзантемы при брюшном тифе. «Подсыпание» свидетельствует о продолжающейся бактериемии, проникновении возбудителей в сосуды кожи и развитии воспалительного процесса вокруг них. При посеве соскоба с брюшнотифозной розеолы можно получить чистую культуру возбудителя инфекции (розеолокультура). Геморрагическая сыпь при брюшном тифе – крайняя редкость и в настоящее время не встречается. Сами же розеолы могут несколько возвышаться над поверхностью кожи (roseola elevata), что почти не воспринимается глазом, но хорошо ощущается при легкой пальпации элемента сыпи.
Дифференциальный диагноз сыпнотифозной экзантемы и сыпи при паратифах может быть сложнее из-за более обильной, чем при брюшном тифе, паратифозной экзантемы. В остальном принципы их разграничения остаются теми же.
Облегчают дифференциацию тифопаратифозных заболеваний и сыпнотифозной инфекции особенности синдрома интоксикации, в том числе различный внешний вид больных. Сыпнотифозные больные чаще эйфоричны, возбуждены, имеют «красные глаза на красном лице», у них определяется симптом Киари – Авцына. Больные с брюшным тифом бледны, апатичны, неохотно вступают в контакт, у них нередки брадикардия и дикротия пульса.
Есть необходимость напомнить об экзантеме при роже. Это типичная эритема с неровными, резко отграниченными от нормальной кожи краями («языки пламени»), и не узнать, не опознать ее очень трудно. И тем не менее трудности в диагностике рожи бывают нередко и связаны в большинстве случаев с особенностями расположения эритемы: на волосистой части головы, например, о чем больной может не знать, или в интимных областях тела, о чем больной может врачу не сообщить. Иногда заболевший не связывает озноб, высокую температуру тела (до 39 – 40 °C и выше) и свое тяжелое состояние с очагом воспаления на коже, который представляется ему недостаточно веской причиной для столь серьезного расстройства здоровья, и не сообщает о нем врачу. Выработанное неукоснительное правило последовательно осматривать кожные покровы у всех и особенно лихорадящих больных избавляет врача от ошибок в своевременном распознавании рожи и, следовательно, ее раннем лечении.
Эритема является ведущим признаком еще одной инфекции – эризипелоида, или свиной, «ложной», рожи, которая встречается совсем не редко, особенно у мясников, работников мясокомбинатов, ферм и домашних хозяек. Эритема, очень похожая на рожистую, случается и при сапе, но обычно вокруг нее присутствуют сапные узелки и пустулы, что и решает диагноз. К счастью, сап в последние годы – большая редкость. Однако нельзя исключить осложнение эпизоотологической ситуации и вовлечение людей в цепочку заболеваний сапом. Речь в первую очередь идет о людях, имеющих дело с лошадьми.
В последние годы, по нашим наблюдениям, увеличилось число больных с erythema nodosum. Узловатая эритема по сути своей является глубоким аллергическим васкулитом и встречается при ревматизме и других коллагенозах, туберкулезе легких, бруцеллезе, псевдотуберкулезе, кишечном иерсиниозе. Эта экзантема при иерсиниозе, например, развивается через 3 – 4 нед. и более от начала заболевания, когда практически вся симптоматика инфекции угасла. Расспрос больных с нодозной эритемой позволяет реконструировать картину болезни и тем самым ретроспективно установить диагноз, если он не был установлен ранее.
Характерное проявление клещевого иксодового боррелиоза – локализованная или мигрирующая эритема. Развитие хронической мигрирующей кольцевидной эритемы на месте укуса инфицированного клеща выявляют у 60 – 80 % больных. Вначале образуется папула красного цвета, которая в среднем через 10 дней распространяется по коже и может достигать в диаметре 10 – 15 см, иногда 70 см. Эритема имеет вид кольца, с просветлением или уплотнением в центре, не возвышается над уровнем кожи, в то время как периферия эритемы ярко-красная. Эритема чаще всего локализуется на бедрах, ягодицах, в подмышечных впадинах. Через несколько суток или недель могут появиться кольцевидные эритемы и в других местах, где не было укусов, или сыпь, которая выглядит как крапивница или диффузная эритема.
Наибольший интерес и наибольшие трудности вызывает дифференциальная диагностика инфекционных, аллергических и токсикодермических сыпей. На наш взгляд, настоящей опорой в разграничении этих экзантем может быть только адекватная трактовка всей клинической картины заболевания. Расшифровка аллергических и токсикодермических сыпей происходит обычно путем diagnosis per observationem и diagnosis per exclusionem (наблюдения и исключения). Действительно, острое появление у больного сыпи требует прежде всего исключения инфекционного заболевания. Диагноз аллергической или токсикодермической сыпи облегчается при наличии несомненных указаний на глистную инвазию, возможный контакт с клещами, чешуйками и шерстью животных, использования новых для больного косметических средств, прием некоторых медикаментов (чаще сульфаниламидов, антибиотиков, но также и других), употребление непривычных продуктов питания и т. д. Принято считать, что экзантемы, вызванные перечисленными факторами, сопровождаются зудом. В большинстве случаев это действительно так, но иногда даже аллергическая сыпь не вызывает зуда, с другой стороны, некоторые больные с инфекционными экзантемами (при кори, иерсиниозе) предъявляют жалобы на зуд. Характерных элементов аллергических сыпей, к сожалению, нет. При них встречаются буквально все морфологические элементы, за исключением, быть может, пустул и розеол. Нередко распознаванию аллергического характера сыпи способствует эозинофилия периферической крови.
В период пандемии ВИЧ-инфекции появился ряд заболеваний, ассоциированных с иммунодефицитом, для которых характерны экзантемы. В группу СПИД-ассоциированных заболеваний входит саркома Капоши, которая, в отличие от саркомы неэпидемического характера, поражает людей молодого возраста и носит прогрессирующий характер. В 1872 г. венгр Мориц Капоши описал заболевание под названием «множественная идиопатическая пигментная гемангиосаркома». Заболевание в основном проявлялось в виде локализованных узлов коричнево-красного, синюшно-красного цвета с локализацией преимущественно на коже нижних конечностей, чаще у мужчин в возрасте старше 40 лет. В современной классификации это классический вариант саркомы Капоши. У больных ВИЧ-инфекцией развивается эпидемический вариант болезни, возбудитель относится к герпесвирусной группе, тип 8 (HHV8). Таким образом, саркома Капоши у больных ВИЧ/СПИД является типичным представителем суперинфекций.
Патогенетический цикл развития СПИД-ассоциированной саркомы Капоши состоит из ряда последовательных превращений. При наличии иммунодефицита HHV8 активизируется, инициируя серию изменений, приводящих в конечном результате к трансформации нормальных клеток эндотелия сосудов в злокачественные, к опухолевому росту.
Течение саркомы Капоши подразделяется на несколько стадий. В 92 % случаев саркома Капоши проявляется локализацией на коже. Патологический процесс у больных ВИЧ-инфекцией в начальной фазе локализован, но по мере прогрессирования СПИДа саркома приобретает генерализованный характер.
Клинически при саркоме Капоши у больных ВИЧ-инфекцией в 2/3 случаев поражения кожи носят распространенный характер, у 61 % больных имеет место генерализованное вовлечение в патологический процесс лимфатических узлов, в 45 % поражен желудочно-кишечный тракт. В стадии СПИДа саркома нередко поражает внутренние органы.
2.3. Диарейный синдром
Диарея – частый синдром многих инфекционных и неинфекционных болезней желудочно-кишечного тракта, она сопутствует и патологии других органов и систем. У здоровых лиц встречаются многочисленные варианты нормальной частоты стула и консистенции каловых масс. Большинство гастроэнтерологов считает нормальными от трех дефекаций в день до трех в неделю, а общую массу испражнений от 100 до 300 г (при высоком содержании в рационе грубой клетчатки до 500 г). В нормальном стуле содержание воды составляет 60 – 65 %, при диарее – 95 % и более. Напомним, что примерно половину сухого остатка нормального стула составляют бактерии. О диарее, таким образом, можно говорить в тех случаях, когда имеет место однократное или повторное в течение дня опорожнение кишечника с выделением жидких каловых масс объемом более 300 мл.
По характеру дебюта и продолжительности синдрома различают острую и хроническую диарею. Острая диарея начинается внезапно и продолжается не более 2 – 3 нед., хронической принято считать понос длительностью от 4 – 6 нед. до нескольких месяцев. Безусловно, важно, что острая диарея в абсолютном большинстве случаев имеет инфекционную природу и требует тщательных поисков возбудителя или его маркеров.
По ведущему патогенетическому механизму принято рассматривать секреторную, осмотическую и экссудативную диарею (табл. 8).
Классическим примером «чистой» секреторной диареи можно считать холеру. При этом типе поноса секреция воды (и солей) преобладает над всасыванием, клинически он характеризуется безболевыми обильными (не менее 1 л) жидкими водянистыми испражнениями. Осмолярное давление кишечного содержимого значительно ниже, чем в плазме крови. Осмотическая диарея развивается при поступлении в кишечник значительных количеств осмотических активных неабсорбируемых веществ или при их повышенном образовании вследствие дисахаридазной недостаточности, мальабсорбции. При этом резко страдает всасывание из просвета кишечника. Осмотическая диарея прекращается (или заметно уменьшается) при голодании, и это отличает ее от диареи секреторной, которая продолжается при голоде и различных диетических режимах. Примером «чистой» осмотической диареи может служить понос после приема, например, сернокислой магнезии. Стул при осмотической диарее обильный, жидкий, нередко пенистый (из-за содружественного нарушения всасывания газов), в каловых массах – большое количество полупереваренных остатков пищи (стеаторея, креаторея, амилорея). В абсолютном большинстве случаев патогенез диареи более сложен и включает оба механизма – секреторный и осмотический.
Таблица 8
Тип диареи и ее основные причины
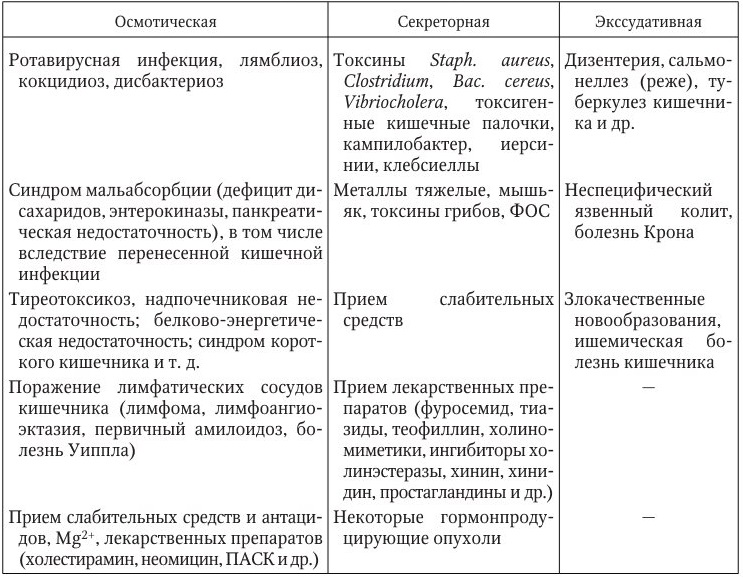
Экссудативная диарея развивается вследствие нарушения проницаемости кишечной стенки, пропотевания белка и «сброса» воды и электролитов в просвет кишечника. Этот механизм доминирует при острых бактериальных инфекциях с инвазированием энтероцитов. Классические примеры – острая дизентерия Флекснера, эшерихиоз О-124, а также неспецифический язвенный колит, болезнь Крона. Стул у больных с экссудативной диареей жидкий, частый, как правило, с примесью слизи, гноя, крови.
Важность разграничения основных патогенетических типов диареи очевидна прежде всего для терапии. В особой степени это относится к распознаванию секреторной диареи, которая очень быстро приводит к дегидратации и деминерализации и требует, следовательно, незамедлительного и адекватного восполнения воды и электролитов.
Некоторые авторы выделяют четвертый тип диареи, наступающий вследствие гипермоторики кишечника и ускорения транзита кишечного содержимого. Этот механизм присутствует при всех видах диарей. В редких случаях так называемых нейрогенных наносов объем каловых масс не превышает обычно «нормальных» 300 г, поэтому, в строгом смысле слова, жидкий стул у таких больных диареей не является.
Нередко разделяют диарею на понос тонкокишечного типа и понос толстокишечного типа. На наш взгляд, такое деление целесообразно и облегчает дифференциальную диагностику синдрома диареи. Понос тонкокишечного типа возникает у больных с поражением тонкой кишки и органов, связанных с ней функционально – желудка, поджелудочной железы, печени и желчевыводящих путей. У таких больных частота стула в сутки редко превышает 5 раз, у них может быть и 1 – 2 дефекации в день, но объем каловых масс всегда велик: 1 – 2 л и более (при холере может достигать 20 л и больше). Относительная невовлеченность толстой кишки в патологический процесс делает такие поносы безболезненными; если боли в животе все-таки есть, то они локализуются вокруг пупка, но бывают интенсивными и носят дистензионный характер. Типичным примером диареи тонкокишечного типа является холера, большая часть случаев сальмонеллеза, эшерихиоза, вызванного энтеротоксигенными штаммами кишечной палочки, иерсиниоз, лямблиоз. Понос тонкокишечного типа не всегда ассоциирован с энтеритом. В частности, при холере воспалительных изменений в слизистой оболочке кишки нет, при дисахаридазной недостаточности, глютеновой болезни их также может не быть.
Понос толстокишечного типа вследствие инфекционных колитов, воспалительных, онкологических, токсических процессов в толстой кишке сопровождается обычно схваткообразными болями в животе, при вовлечении сигмовидной и толстой кишок – тенезмами и ложными позывами к дефекации. Стул в типичных случаях частый, более 10 раз в сутки, провоцируется приемом пищи и пальпацией кишечника; каловые массы кашицеобразные, жидкие, с примесью большего или меньшего количества слизи, крови, гноя. Общий объем экскрементов не бывает большим, редко превышает 500 мл.
В клинике инфекционных заболеваний кишечника встречается сочетание обеих видов диареи, например дизентерии Зонне, в некоторых случаях сальмонеллеза. Но и тогда можно выделить преобладание симптомов поражения того или иного отдела кишечника, чаще в разные фазы инфекционного процесса.
Таким образом, у постели больного с жалобами на жидкий и/или учащенный стул врач должен ответить на следующие вопросы: есть ли вообще у больного синдром диареи; какой характер имеет понос – острый или хронический; какой патогенетический тип диареи преобладает – секреторный, осмотический, экссудативный; какой отдел кишечника страдает больше – выделить диарею тонкои толстокишечного типа; какое заболевание послужило причиной поноса.
Самой частой причиной диареи являются острые кишечные инфекции (ОКИ), вызванные различными бактериями, вирусами, простейшими, гельминтами (табл. 9).
Таблица 9
Основные возбудители острой инфекционной диареи

В России ежегодно регистрируется более 1 млн случаев ОКИ, реальная заболеваемость этими инфекциями может быть в 5 – 10 и более раз выше. Этиологическая расшифровка острых бактериальных диарей занимает от 72 ч до 2 – 3 нед. (лишь при холере ускоренный метод позволяет получить ориентировочный ответ в течение 1,5 – 2 ч). Однако терапевтические и противоэпидемические мероприятия необходимы с первых минут выявления больного с поносом, что делает синдромальную дифференциальную диагностику ОКИ ценнейшим клиническим методом их распознавания.
К повседневным задачам врача амбулаторной службы относится своевременная диагностика острой дизентерии. В клинике этой инфекции два основных синдрома: интоксикационный и диарейный. При шигеллезе, протекающем в типичной, классической форме, доминируют симптомы поражения толстой кишки: ее слизистой оболочки, сосудов, мейснерова и ауэрбахова интрамуральных сплетений, экстрамуральной нервной системы. Диарея имеет, следовательно, толстокишечный тип, является по своей патогенетической сути экскреторной с выраженным нарушением моторики (в большинстве случаев – гиперкинетическим, в особо тяжелых случаях – гипокинетическим). В результате страдают важнейшие функции толстой кишки – резервуарная, эвакуаторная и всасывательная.
Стул у больных дизентерией полностью соответствует характеру диареи – он частый (как правило, более 10 раз в сутки; больные обычно теряют счет дефекациям, когда частота стула превышает 30), в начале заболевания и при легких и среднетяжелых случаях инфекции – каловый, содержит слизь, кровь и иногда гной (тогда слизь становится мутной, приобретает зеленоватый и грязный цвет). Большое количество слизи – благоприятный признак, так как свидетельствует о сохраненной функции бокаловидных клеток слизистой оболочки толстой кишки. Количество крови в испражнениях зависит от массивности диапедезного кровотечения, которое, в свою очередь, зависит от выраженности интоксикации, а не от распространенности язвенного процесса. У одних больных кровь определяется в виде прожилок в жидких или полужидких, кашицеобразных испражнениях, у других – как мазки в густой мутной (гнойной) слизи (ректальный, или дизентерийный, «плевок»), у третьих из-за большого количества выделившейся крови, перемешанной с жидким слизистым экссудатом, стул приобретает вид мясного настоя. В последних случаях стул теряет каловый характер. Это происходит при самом тяжелом течении дизентерии из-за сильного и стойкого спазма кишечника, особенно в области баугиниевой заслонки. Содержимое тонкой кишки перестает поступать в толстую, при дефекации извергаются патологические продукты воспаленной слизистой оболочки. Резкие, судорожные сокращения мышечной стенки кишки приводят к болевым ощущениям, обычно весьма сильным, причем боли носят схваткообразный характер. Значительное повышение тонуса кишки определяется при пальпации в виде напряжения, уплотнения, малоподвижности и болезненности всей толстой кишки или ее наиболее поврежденной части – дистального отдела с акцентом на сигмовидной кишке. Поражение прямой кишки проявляется характерными для типичной дизентерии симптомами – ложными позывами на низ и тенезмами, отсутствием облегчения даже после эффективной дефекации, на что указывают почти все больные. Следует упомянуть, что пальпация толстой кишки у больных дизентерией часто провоцирует спазм и следующий за ним позыв к дефекации. Иногда это решает диагноз, так как врач, получив возможность увидеть и оценить испражнения больного, получает окончательное представление о locus morbi.
Симптомы дизентерии – следствие специфической шигеллезной токсинемии, поэтому в абсолютном большинстве случаев наблюдается явный параллелизм между выраженностью синдрома интоксикации и тяжестью синдрома диареи. Дело в том, что при злокачественных новообразованиях дистальных отделов толстой кишки, при тяжелом течении дивертикулита толстого отдела кишечника, при неспецифическом язвенном колите и даже при уремическом (токсическом) колите стул имеет очень большое сходство со стулом дизентерийного больного. Но при них никогда не бывает такой выраженной, как при шигеллезе, интоксикации, когда температура тела повышается до 38 – 40,5 °C, на ее высоте и высоте головной боли может возникать 1 – 2-кратная рвота, не приносящая облегчения, ЦНС резко угнетена, а слабость очень велика, до прострации – больной не в силах подняться с постели.
Иногда встречаются такие варианты начала дизентерии, когда в течение нескольких часов (до суток) в клинике доминируют именно симптомы интоксикации, а синдром колита запаздывает.
Диарея, сходная по всем своим характеристикам с шигеллезной, но протекающая как бы в смягченном виде, встречается при эшерихиозе, вызванном энтероинвазивными штаммами кишечной палочки (чаще всего Е. cоli – О-124, О-156). Клинический дифференциальный диагноз между этими инфекциями невозможен и не имеет практической значимости (терапия, эпидемиология и противоэпидемические мероприятия полностью совпадают). Окончательный нозологический диагноз выставляется в результате бактериологических и серологических исследований.
Типичнейшим представителем инфекций, протекающих с диареей тонкокишечного секреторного типа, является холера. Холера характеризуется стремительным распространением, острейшим началом и очень быстрым (в течение часов и минут) развертыванием клинической картины с угрозой жизни для больного. При холере нет энтерита, нет воспалительного процесса и в других отделах желудочно-кишечного тракта. Холерный вибрион вырабатывает сложного состава энтеротоксин (холероген), который активирует аденилатциклазу клеток-энтероцитов, обеспечивающую накопление цАМФ, усиливает транспорт воды и электролитов в просвет кишки. За 1 ч больные могут терять более 1 л жидкости, в каждом ее миллилитре содержится 107– 108 вибрионов. Развивается острая внеклеточная изотоническая дегидратация, выраженность которой и является критерием тяжести течения холеры. При I степени обезвоживания (легкая форма холеры) больной теряет 1 – 3 % массы тела, при II степени (форма средней тяжести) – 4 – 6 %, при III (тяжелая форма) – 7 – 9 %, при IV (алгид, гиповолемический шок) – 10 % и более. Дегидратация и деминерализация определяют важнейшие клинические признаки холеры – жажда, сухость во рту, снижение тургора кожи, осиплость голоса, а затем и афония, повышение мышечного тонуса, судороги в отдельных группах мышц, цианоз, гипотензия, тахикардия, олигурия. Температура тела нормальная, иногда пониженная, редко – субфебрильная. При отсутствии или неадекватной терапии состояние больных неуклонно ухудшается при сохраненном сознании. Температура тела снижается до 35 – 34 °C, кожные покровы становятся холодными, падает сердечная деятельность, сосудистый тонус, нарастают одышка и олигурия. Печень и селезенка никогда не увеличиваются.



