
Стивен Харрод Бунер
Натуральные антибиотики. Природная альтернатива фармакологическим препаратам
Один-два фунта веса взрослого человека приходится на эволюционировавшие вместе с нами бактерии. Бактерии, которые колонизируют организм в младенчестве, находятся в коэволюционных отношениях с человечеством. Они – неотъемлемая составляющая нашей внутренней экологии и процесса нашего развития как отдельного вида. А еще они – наша первая линия защиты от болезней.
Для бактерий кожа человека, слизистая оболочка пищеварительного тракта и пазух носа – это как свежий чернозем для растений. Если вспахать землю и уничтожить все, что там растет, то спустя время, даже если вы ничего не сажали, начнет появляться новая растительность. То же самое происходит в организме, когда нарушается бактериальная экология. А нарушается она под действием разных факторов, например, антибиотиков.
Зачем нам нужны бактерии
Бактерии, населяющие организм, – это дружественные виды, с которыми мы находимся во взаимовыгодных отношениях. Они занимают конкретное пространство внутри и на поверхности тела, не оставляя места другим, менее благосклонным к нам микроорганизмам. Но это далеко не вся суть наших взаимоотношений. Все эволюционировавшие совместно с нами бактерии синтезируют вещества, которые убивают вредоносных «сородичей». Стрептококки, которые в незначительных количествах присутствуют на слизистых оболочках дыхательных путей, вырабатывают большое количество антибактериальных соединений, активных против Пиогенного стрептококка (Streptococcus pyogenes), вызывающего фарингит.
В процессе взросления мы постоянно подвергаемся воздействию патогенов. Благодаря этому наш организм и симбиотические бактерии учатся наиболее эффективно справляться с болезнетворными микроорганизмами. Итогом такой закалки становится крепкое здоровье. Исследования показывают, что дети, которых всячески оберегают от контакта с микробами и которые часто пользуются антибактериальным мылом и салфетками, слабее и болеют чаще тех, кому родители не стремятся создать стерильные условия. Постоянное взаимодействие с изобилующим бактериями миром способствует поддержанию иммунитета по мере нашего роста. Словом, чтобы быть здоровыми, нам нужно контактировать с микроорганизмами.
Правда такова: мы живем в многовековом здоровом симбиозе с бактериальными, вирусными и микрофауновыми колониями. Наш организм, подобно поверхности земли, внутри и снаружи населен микроскопическими организмами, которые оказывают нам разного рода вспомогательные услуги. Когда мы заболеваем, симбиотические взаимоотношения с полезными бактериями и прочими «жителями» микрофауны – наша внутренняя экология – нарушаются. Первопричиной нарушения внутренней экологии является именно болезнь, а не патогены, которые благодаря ей захватывают пространство в нашем теле. Антибиотики не лечат болезнь, они просто убивают оппортунистические бактерии. Мы бы умерли, если бы организм не обладал способностью восстанавливать здоровую экологию. О том, что такое бактериальная модель заболевания и насколько ограничено действие антибиотиков, человечество по-настоящему узнало, когда столкнулось с ВИЧ. Неважно, сколько антибиотиков принял пациент, если его организм больше не может восстанавливать внутреннюю экологию, – наступает смерть. Вот что говорит Марк Лаппе: «Инфекцию контролируют не химические вещества, а организм. Лекарства бессмысленны, если нет иммунитета» (37). Любой современный историк медицины скажет вам, что сокращение уровня смертности и заболеваемости, которое фиксировалось в разные годы и которое приписывали применению антибиотиков, на самом деле было обусловлено лучшей гигиеной.
Антибиотики убивают не только патогенные бактерии, но и множество других членов внутренней симбиотической микрофауны. В результате состав и экология этой микрофауны меняются. Появление некоторых хронических инфекций и таких новых для человечества заболеваний, как гиповитаминоз, кандидоз, аллергия и хроническая иммуносупрессия, специалисты связывают именно с нарушением внутреннего «ландшафта». Приведу слова Марка Лаппе:
«Линкомицин уничтожает практически все бактерии, которым необходим кислород, а неомицин и канамицин сокращают численность не только аэробных, но также грамположительных анаэробных бактерий, приводя к чрезмерному разрастанию Кандиды альбиканс (Candida albicans) и Золотистого стафилококка (Staphylococcus aureus). Полимиксины могут привести к полному вымиранию безвредных E. coli, освобождая место для стафилококков и стрептококков. Эритромицин также положительно действует на стрептококковые микроорганизмы, а бацитрацин и дамицин способствуют росту Клостридиум диффициле (Clostridium difficile)» (38).
Бактерии коэволюционируют не только с нами. Они эволюционируют совместно со всеми растениями, насекомыми и животными. При взаимодействии с антибиотиками внешняя и внутренняя экология этих живых существ тоже меняется.
Если бы бактерии не научились вырабатывать резистентность, все живое, в том числе люди, давно бы уже исчезли с лица Земли. Пытаясь убить обитающие на планете болезнетворные микроорганизмы, мы, по сути, пытаемся убить самих себя.
Ситуация очень сложная, и найти простой выход у нас точно не получится. Как сказал Дэвид Ливермур, «если бы мы разучились лечить инфекции, то пришлось бы отказаться от многих методов современной медицины» (39). В таком случае проводить операции, которые сегодня считаются стандартной практикой, было бы небезопасно. Вспышки инфекционных заболеваний переросли бы в пандемию, уничтожающую целые народы. Введение карантина стало бы обычным делом, а уровень смертности среди стариков и молодого поколения вырос бы в разы. Словом, привычная картина мир начала бы сыпаться, как карточный домик. С медицинской точки зрения это стало бы повторением 1928 года.
В первом издании книги я, как и многие специалисты, призывал людей отказаться от приема антибиотиков, если нет угрозы жизни и здоровью. Прошло почти пятнадцать лет, и я понимаю, что антибиотики не утратили своей популярности. Более того, за это время их стали применять еще активнее. Как водится, мы спохватываемся тогда, когда уже поздно. Мы откажемся от антибиотиков, когда от них вообще не будет никакого толку. Хотя нет, мне думается, что даже тогда большинство людей западного мира будут продолжать цепляться за эти препараты и верить в эффективность современного подхода к лечению бактериальных заболеваний, который, увы, в корне неверен.
К счастью, у меня есть, что предложить тем, кто понимает значение слова «экспоненциальный» и хочет во всеоружии встретить наступающие времена.
Вы можете взять под контроль свое здоровье. Можете подготовиться и освоить фитотерапию как метод борьбы с болезнями. Если однажды вы столкнетесь с резистентными инфекциями, вы будете точно знать, что делать.
Ну что ж, если вы готовы к получению новых знаний, тогда вперед.
2. Резистентные микроорганизмы. Какие болезни они вызывают и как их лечить
«Значительные проблемы, с которыми мы сталкиваемся, не могут быть решены на том же уровне мышления, на котором мы были при их появлении».
Альберт Эйнштейн
«В число грамположительных патогенов входит метициллин-резистентный золотистый стафилококк, эпидермальный стафилококк, ванкомицин-резистентный энтерококк фэциум, фекальный энтерококк и быстрорастущие микобактерии. За последние пять лет было зарегистрировано как минимум четыре новых агента, продемонстрировавших клиническую активность против этих бактерий. Что вызывает наибольшее беспокойство, так это мультирезистентные грамотрицательные бактерии. Для борьбы с ними за десять с лишним лет был разработан всего один единственный противомикробный агент».
Стивен Прожан, «Bacterial Resistance to Antimicrobials» («Устойчивость бактерий к противомикробным препаратам»)
Многие верят, что антибиотики будут всегда. Даже если какие-то виды антибиотиков потеряют свою силу, на их место придут другие, более эффективные, поэтому повода для беспокойства нет. К сожалению, такое убеждение далеко от истины. На данный момент в разработке находится очень мало антибиотиков, и вряд ли их станет больше. Дело в том, что фармацевтические компании практические прекратили исследования в этой области. Почему? Причин несколько, но основная, как всегда, финансовая.
Если сказать честно и откровенно, то врачи способны вылечить не так много заболеваний, которые сегодня терзают человечество. При повышенном холестерине они прописывают статины, при артрите – противовоспалительные препараты и т. д. Все эти лекарства влияют на состояние организма, а первопричина возникшей проблемы остается. Именно поэтому очень часто люди глотают таблетки годами. Для фармацевтических производителей они – постоянный источник дохода. (В 2009 году доход двенадцати ведущих фармацевтических компаний мира составил сто миллиардов долларов).
В свою очередь, антибиотики – это слишком эффективная штука. Их принимают в течение короткого периода времени, болезнь уходит, и человек выздоравливает. По сути, антибиотики – жертвы собственного успеха. Вот что говорит об этом Брэд Спеллберг, автор книги «Rising Plague» («Под угрозой эпидемии»): «Для членов Американского общества инфекционных заболеваний (IDSA) давно не секрет, что фармацевтические компании утратили интерес к антибиотикам. Многие производители вообще свернули все исследования и программы разработки новых антибиотических препаратов» (1). На ту же самую проблему сетует Стюарт Леви, который давно занимается изучением резистентных микроорганизмов и является одним из ведущих специалистов Америки. «Как ни прискорбно, но фармацевтические компании вышли из исследований, и появления новых антибиотиков пока не предвидится» (2). По мнению Леви, производителям гораздо выгоднее создавать не антибиотики, а препараты для лечения долгосрочных заболеваний, таких как болезни сердца и артрит.
Исследование, проведенное группой ученых во главе со Спеллбергом, показало, что в США в период с 1983 по 2008 год объем инвестиций в разработку новых антибиотиков сократился на 75 %. Только пять-семь антибиотиков должны были появиться на рынке в 2012 году, при этом стоит подчеркнуть, что почти все они являлись лишь видоизмененной версией уже существующих препаратов.
Ждать новинок от биотехнологических компаний тоже не стоит. В 2004 году у них на разных стадиях разработки было всего по одному препарату. Самое ужасное то, что все препараты, которые планировалось выпустить в 2012 году, были предназначены для борьбы с грамположительными бактериями. Да, вы не ослышались, среди них не было ни одного антибиотика, активного против грамотрицательных микроорганизмов, – категории резистентных патогенов, численность которых растет быстрее всего. Как дела обстоят сегодня? Так же. Ни одного препарата в разработке, и никаких намеков на их появление. Это обстоятельство шокирует очень многих. Люди не могут поверить в абсолютное равнодушие фармацевтических производителей. Ведь они призваны нам помогать… или нет?
Резистентность: экспоненциальная кривая роста
Есть такая старая-старая сказка о короле и мужчине, который спас ему жизнь. (По правде говоря, это сказка о жадности, ну, и немного о математике). Король был преисполнен благодарности и сказал мужчине, что тот может просить у него в награду все что угодно. Мужчина сказал, что ему ничего не нужно, кроме риса. А еще он спросил короля, умеет ли тот играть в шахматы. Король ответил, что умеет. Тогда мужчина сказал, что количество риса, которое он получит в награду, они определят с помощью шахматной доски. Мужчина попросил короля положить одно рисовое зернышко на первый квадрат, два на второй, затем четыре и так далее. Эта идея понравилась королю, и он приказал своим советникам разложить зернышки по доске. Через некоторое время они вернулись совершенно растерянные и признались, что не могут выполнить приказ. Король огорчился и поинтересовался, почему. Советники ответили, что на последний квадрат нужно положить столько риса, сколько нет в целом королевстве. (Не уверен, но думаю, что король приказал отрубить мужчине голову, – никто не любит оставаться в дураках.)
Бактериальная резистентность растет экспоненциально, т. е. так же как количество этих рисовых зернышек. Это значит, что какой-то период все хорошо (скажем, с 1945 по 2010 годы), потому что нужно определенное время, чтобы дойти до внушительных цифр. А дальше, как это происходит сейчас, ситуация начинает усугубляться.
MRSA, который раньше поражал только маленьких детей, стариков и людей с ослабленным иммунитетом, теперь бьет по всем без разбору. Бактерия стала исключительно вирулентной и инфицирует самую здоровую часть населения – наше молодое поколение. Вот что пишет Спеллберг: «Широко освещаемые в СМИ вспышки инфекции, вызванные MRSA, это ничто по сравнению с тем огромным количеством случаев заболевания, которые ежедневно фиксируются в США и других странах мира. Больше всего риску инфицирования MRSA подвержены дети и подростки, что до настоящего времени казалось просто немыслимым». (3).
Молодые люди, доселе отличавшиеся крепким здоровьем, заболевают, попадают в реанимационные отделения, и у них обнаруживаются MRSA-инфекции, которые не поддаются контролю. Всего лишь незначительное повреждение кожи – и в итоге их руки поражает флегмона. В некоторых случаях инфекция становится системной; это значит, что бактерии попадают в кровь (бактериемия), сердце (эндокардит), спинной мозг (миелит) или кости (остеомиелит). В 2007 году, чтобы остановить распространение MRSA-инфекции среди подростков, в штате Вирджиния закрыли двадцать одну школу. Жизнь одного учащегося спасти не удалось.
В будущем ситуация будет только ухудшаться. Еще пять лет, и MRSA перестанет поддаваться действию всех ныне существующих антибиотиков.
Тридцать процентов инфекций мочевыводящих путей, вызванных кишечной палочкой (E. coli), не поддаются лечению; десять лет назад таковых было всего 5 %. За последнее десятилетие уровень резистентности увеличился в пятьдесят раз. Наибольшее беспокойство вызывает механизм развития устойчивости у E. coli, который называется «бета-лактамазы расширенного спектра», или сокращенно БЛРС. Бактерии, вырабатывающие БЛРС, высоковирулентны и крайне устойчивы к действию бета-лактамных антибиотиков. Это мощные антибиотики, которые до сих пор применяются для борьбы с грамотрицательными бактериями. А бета-лактамазы – ферменты, которые бактерия синтезирует и использует для деактивации этих самых антибиотиков. Все бактерии из числа грамотрицательных постепенно начинают приобретать ген устойчивости. В первых рядах – E. coli и клебсиеллы (Klebsiella).
В 1990 году E. coli с БЛРС было всего 3,6 %, в 1993 году – 14,4 %, а в 1995 году в среднем по Европе таковых оказалось 25 %. Рекордсменом стала Франция, там на долю кишечных палочек с БЛРС пришлось 40 %. До недавних времен единственными антибиотиками, которые могли совладать с БЛРС-резистентными штаммами клебсиелл, были карбапенемы. Их предшественник полимиксин малоэффективен и очень часто приводит к серьезному повреждению почек.
На сегодняшний день полностью резистентные штаммы Клебсиелл – это обычное явление. По аналогии с MRSA, был введен акроним CRKP, т. е. карбапенем-резистентная Клебсиелла пневмонии[6]. Эти бактерии практически непобедимы; умирает 40 % инфицированных. «Это очень серьезные инфекции. Вдобавок ко всему ситуацию усугубляет тот факт, что мы очень ограничены в выборе лечения», – сетует Аджун Шринивасан из Центра по контролю и профилактике заболеваний, расположенного в городе Атланта, штат Джорджия. Первые отдельные случаи инфицирования CRKP были зафиксированы в 1999 году в Нью-Джерси. А в 2010 году, как признается Шринивасан, «сообщения о заболевших начинают поступать со всей страны» (4).
Серьезная вспышка инфекции, вызванной CRKP, случилась в марте 2010 года в Южной Калифорнии (еще одна произошла в марте 2011 года в Лос-Анджелесе, как раз когда я заканчивал работу над рукописью). Брэд Спеллберг от лица Лос-Анджелесского биомедицинского исследовательского института (Los Angeles Biomedical Research Institute), что вблизи города Торранс, штат Калифорния, прямо заявляет: «В ближайшие десять лет у нас не будет доступных средств, способных одолеть эту бактерию… На данный момент лечения инфекции, вызванной CRKP, не существует, и его появления пока не предвидится» (5).
То же самое говорит Нил Фишман из Американского общества эпидемиологии здравоохранения (Society for Healthcare Epidemiology of America): «Лекарства последней надежды у нас больше нет» (6).
Не меньшую опасность представляют панрезистентные псевдомонады (Pseudomonas) и ацинетобактеры (Acinetobacter). У псевдомонад также начинает вырабатываться устойчивость к карбапенемам; сегодня эту бактерию можно победить только с помощью полимиксинов. Ацинетобактеры, кишечная палочка и клебсиеллы делятся друг с другом новым полезным геном NDM-1, который делает их неуязвимыми перед лицом многих антибиотиков, в том числе карбапенемов. «Это просто ужасно, – признается Тимоти Уолш, микробиолог и специалист по резистентным бактериям из Кардиффского университета. – В разработке нет ни одного антибиотика, активного против энтеробактерий, вырабатывающих фермент NDM-1. Ближайшие десять лет или около того обещают стать для нас настоящим испытанием» (7).
Отныне с трудом поддаются лечению и энтерококковые инфекции. Вот что пишет Джордж Элиопулос, врач инфекционного отделения Медицинского центра Бет-Изрейел (Beth Israel Deaconess Medical Center) в Бостоне, штат Массачусетс:
«Как ни прискорбно, но в последние годы энтерококки, устойчивые к действию многих антибактериальных агентов, стали все сильнее превалировать во внутрибольничном пространстве… Больше половины энтерококковых изолятов оказались устойчивы к тетрациклину, левофлоксацину и комбинации антибиотиков хинупристин-дальфопристин; 28 % устойчивы к ампициллину; и примерно 20 % не восприимчивы к ванкомицину. Что касается устойчивости к ванкомицину, то американские врачи, работающие в отделениях интенсивной терапии, сообщают о более угрожающих цифрах. Ген резистентности к ванкомицину, вначале появившийся у энтерококков, сейчас обнаруживается у некоторых клинических изолятов Золотистого стафилококка (S. aureus). Это подтверждает опасение специалистов, высказанное более десяти лет назад. Уже тогда они предупреждали, что ванкомицин-резистентный энтерококк может послужить источником генов, которые обеспечат стафилококкам устойчивость к гликопептидам – базовым антибиотикам, использующимся для лечения инфекций, вызванных метициллин-резистентными штаммами (MRSA) (8).
На данный момент для борьбы с этими резистентными штаммами не разрабатывается ни одного антибиотика. Последним достижением стал тигециклин, но он появился на рынке в далеком 2005 году. Тигециклин не действует на резистентных псевдомонад, зато активен против резистентных штаммов ацинетобактеров. На сегодняшний день с ацинетобактерами может справиться только этот антибиотик и его более опасный предшественник полимиксин. Хотя должен признаться, что полимиксин уже начинает сталкиваться с устойчивыми к нему формами этой коварной бактерии. Та же учесть ждет и тигециклин.
«Если бы не было тигециклина, нам было бы нечем лечить такие инфекции, – признается Спеллберг, а затем с прискорбием добавляет: – резистентность к тигециклину распространится спустя два года после появления препарата. Это уже происходит. Недавно я был на восточном побережье и посетил там одну из больниц. Ее врачи сказали мне, что у них почти все внутрибольничные ацинетобактеры полностью устойчивы к тигециклину» (9).
Сегодня, посещая больницы даже для проведения каких-то незначительных процедур, люди рискуют подцепить неизлечимую инфекцию. Более 70 % всех внутрибольничных патогенных бактерий обладают хотя бы минимальной резистентностью; бактерии, которые мы сейчас упомянули, особенно опасны, так как они резистентным к самым базовым антибиотикам. Вот что говорит Сью Фишер, медсестра, специализирующаяся на онкологическом профиле: «Детишек привозят на короткое время, чтобы провести лечение, а на следующий день они начинают жаловаться на боль в боку, а еще через день внезапно умирают. Мы проводим вскрытие и понимаем, что всему виной резистентные бактерии, которые поразили практически каждый орган. Все происходит очень быстро, и остановить это у нас не получается» (10).
Резистентные микроорганизмы: специфика
В первом издании книги я рассказывал о двенадцати резистентных патогенных бактериях, которые вызывают у ученых нешуточное беспокойство. В этой книге их будет двадцать одна. Это не считая различных подвидов, которые на сегодняшний день тоже приобрели устойчивость (их как минимум сорок без учета вариаций), и прочие микроорганизмы, угрожающие нам в самом ближайшем будущем. Как и предупреждали эпидемиологи, ситуация усугубляется экспоненциально, и выхода из нее пока никто не видит.
Некоторые микроорганизмы, например, метициллин-резистентный Золотистый стафилококк (MRSA), уже вызывают серьезные проблемы в больницах и в обществе по всему миру. Другие, такие как Клостридиум диффициле, захватывают все большее пространство и становятся все опаснее. А есть и те, которые только начинают пополнять ряды резистентных бактерий, например, Стенотрофомонас мальтофилия (Stenotrophomonas maltophilia).
Большая часть резистентных патогенов – это либо грамположительные, либо грамотрицательные бактерии (их перечень вы найдете далее). Также в нашем списке будет один паразитический протист[7] (малярийные паразиты), один род плесневых грибов (аспергиллы) и один род дрожжеподобных грибов (кандида) – все они тоже приобретают опасную устойчивость. Паразитический протист – это Плазмодиум фальципарум (Plasmodium falciparum), вид простейших паразитов, вызывающих малярию; плесневый гриб – это Аспергилл (Aspergillus spp.), а точнее Аспергилл дымящий/A. fumigatus, Аспергилл желтый/A. flavus и Аспергилл земляной/A. terres; а дрожжеподобный гриб – это Кандида (Candida spp.). Кандида альбиканс (Candida albicans) – доминирующий вид, но далеко не единственный, относящийся к числу резистентных.
Грамположительные и грамотрицательные бактерии называются так из-за их способности окрашиваться по Граму. Окрашивание по Граму – это метод идентификации бактериальных клеток, а разделение на тех и других обусловлено различием структуры их клеточной стенки.
Что такое окрашивание по Граму?
Ганс Грам (1853–1938) обнаружил, что если нанести на бактерии кристаллический фиолетовый краситель, под микроскопом их становится лучше видно. Разные виды бактерий абсорбируют краситель по-разному, тем самым позволяя ученым их легко идентифицировать.
У нас с вами есть кожа, а у бактерий есть наружные мембраны, т. е. клеточные стенки, которые окружают их «тельца». Внутренняя среда клетки называется цитоплазма; цитоплазму покрывает цитоплазматическая мембрана, а уже потом идет клеточная стенка. Клеточная стенка преимущественно состоит из полимера пептидогликана. У грамотрицательных бактерий есть вторая стенка, так называемая внешняя мембрана. Между этими двумя мембранами у грамотрицательных бактерий имеется отделение – периплазматическое пространство. У грамположительных бактерий второй мембраны нет, поэтому их клеточные стенки гораздо толще. Это позволяет им защититься от внешнего воздействия.
По причине наличия одной-единственной стенки, пусть даже и толстой, грамположительные бактерии проще уничтожить. А что касается грамотрицательных бактерий, то здесь нужно пройти уже не через одну стенку, а через две. По сути, у бактерий есть две возможности идентифицировать и деактивировать враждебное к ним антибактериальное вещество. Проникнув в периплазматическое пространство, антибиотик, как правило, не в силах убить бактерию. Для этого ему нужно преодолеть вторую стенку.
В ответ на антибиотик грамотрицательные бактерии запускают ряд высокосинергичных реакций, в основе которых лежат три базовых механизма. Первый – это двойная клеточная стенка. Второй – особая группа ферментов – бета-лактамазы, – которые очень эффективно деактивируют бета-лактамные антибиотики (антибиотики, которые чаще всего используют для борьбы с такими бактериями). И третий – это разного рода эффлюксные насосы. Как я уже говорил ранее, эффлюксные насосы выполняют функцию дренажных насосов; они выкачивают антибиотические соединения из «тела» бактерии сразу же после их попадания внутрь, так что она остается абсолютно невредимой.
У грамположительных бактерий нет периплазматического пространства, чтобы задерживать антибиотики, поэтому они защищаются толстыми стенками и очень-очень быстрыми эффлюксными насосами. Некоторые грамположительные бактерии, например, стафилококки, научились у своих грамотрицательных «собратьев» пользоваться бета-лактамазами.
Резистентные инфекции и способы их лечения
Вот несколько общих моментов, которые следует взять на заметку тем, кто борется с резистентными микроорганизмами. Всегда помните, что вы имеете дело с вирулентными высокопатогенными микробными инфекциями, поэтому лечение должно быть сфокусированным и продолжаться до тех пор, пока не будет очевиден его исход.
Если вы столкнулись с резистентными инфекциями, воспользуйтесь следующими рекомендациями.
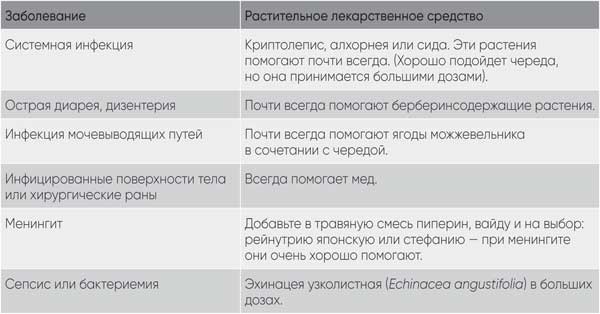
Примечание: как правило, грамположительные бактерии хорошо поддаются воздействию ингибиторов гиалуронидазы. Таким мощным природным ингибитором является эхинацея. Попробуйте включить ее в лечение, если оно практически не приносит результата.
Избавляемся от эндотоксинов
Эндотоксины являются компонентами внешних мембран грамотрицательных бактерий. Они высвобождаются в наш организм, когда бактерии умирают. При ряде заболеваний, например, при бубонной чуме, человека убивает не сама бактерия, а выделяемые ей в процессе гибели эндотоксины. Если вы лечите системную инфекцию, вызванную грамотрицательными бактериями, очень важно применять вещества, нейтрализующие эндотоксины. Одним из лучших нейтрализаторов является вайда (несмотря на то, что о ней мы не будем говорить на страницах книги). А еще хорошо помогает имбирь. Если эндотоксины несут угрозу вашему здоровью, включите эти растения в терапию.
Используем синергию
При лечении серьезной инфекции, особенно если она грамотрицательная, на помощь вам придут синергисты. Существует две формы синергистов. Первые активны против бактериальных эффлюксных насосов, а вторые помогают растительным соединениям проникать через стенки кишечника прямо в кровь. Лучшим синергистом в борьбе с грамотрицательными бактериями является солодка (лакрица). А попаданию растительных веществ из кишечника в кровь очень хорошо способствует пиперин. Дополнительную информацию ищите в Главе 6.
Повышаем иммунитет
Повышайте естественный иммунитет с помощью лекарственных трав или сборов. Такие средства требуют ежедневного приема. Представленные в этой главе рецепты составлены таким образом, что в них вошли травы, которые, помимо иммуностимулирующих свойств, также обладают противомикробным действием, – получается два в одном. При этом я советую вам не зацикливаться на моих рекомендациях. Есть множество других растений, которые неактивны против конкретных микробов, но зато они гораздо лучше укрепляют иммунную систему. Я лишь предлагаю вам варианты лечения.
Будьте осторожны с пиперином!
Ни в коем случае нельзя применять пиперин при острых кишечных инфекциях, таких как холера и инфекции, вызванные E. coli O157:H7. Пиперин повышает проницаемость кишечника, в результате чего резистентные бактерии могут проникнуть в организм в еще больших количествах. Это только усугубит течение болезни.
Примечание: рецепты, предложенные мной для борьбы с различными бактериями и вызываемыми ими инфекциями, – это всего лишь рекомендации. В них можно вносить существенные изменения. Не воспринимайте мои рецепты как единственно верный вариант. Если вы прочтете книгу до конца и изучите монографии о растениях, то поймете, что допустимы самые разные вариации и сочетания.
И последнее: не забывайте о том, что любовь и забота – это тоже лекарство. Их вы должны распространять на всех людей, которым пытаетесь помочь. Возможно, самое важное для больного человека – это чувствовать поддержку окружающих. Жить без любви очень сложно, но еще сложнее залечивать без любви чьи-то раны.
О чем эта книга
Далее в этой главе мы поговорим о различных видах бактерий и о травах, которые эффективно с ними борются. Также я дам вам ряд рекомендаций касательно лечения. Это базовые вещи, которые вы должны знать, чтобы иметь возможность позаботиться о себе и своих близких.
В последующих главах я расскажу о травах более подробно. Вы узнаете, против каких еще микроорганизмов они активны и какими дополнительными свойствами обладают. Научитесь правильно выращивать и собирать растения и готовить из них целебные отвары, настойки и чаи. Тем, кто освоит эту «науку», будет проще взять под контроль собственное здоровье.
Глава 7 посвящена иммуностимулирующим травам, которые помогут укрепить иммунную систему. Некоторые травы обладают еще и мощным противомикробным действием и эффективно борются с резистентными патогенами. А Главы 8 и 9 – это настоящий кладезь знаний. Здесь есть все, что вы хотели знать о приготовлении средств для фитотерапии, причем самого разного спектра действия.
Грамположительные бактерии
Основные резистентные грамположительные микроорганизмы:
• Клостридиум диффициле (Clostridium difficile)
• Энтерококки (Enterococcus spp.): Энтерококк фекальный (E. faecalis) и Энтерококк фэциум (E. faecium)
• Палочка Коха (Mycobacterium tuberculosis)
• Золотистый стафилококк (Staphylococcus aureus)
• Стрептококки (Streptococcus spp.): Стрептококк пиогенный (S. pyogenes) и Пневмококк (S. pneumoniae)
Примечание: все растительные средства, которые я рекомендую при тех или иных инфекциях, следует принимать одновременно. Одни из них укрепляют иммунитет, вторые обладают антибактериальным действием, а третьи направлены на смягчение симптоматики заболевания.
Клостридиум диффициле
(Clostridium difficile)
Род Клостридиум (Clostridium) насчитывает около ста видов бактерий, из которых четыре вида являются патогенными. Они образуют споры, которые при попадании в рану или пищеварительный тракт ведут к возникновению потенциально опасных заболеваний.
Клостридиум ботулинум (C. botulinum) является возбудителем пищевого и раневого ботулизма. (А еще из этих бактерий получают ботокс.) Клостридиум перфрингенс (C. perfringens) способна вызывать самые разные заболевания, от пищевых отравлений до газовой гангрены, а Столбнячная палочка (C. tetani) – это возбудитель столбняка. Клостридиум диффициле (C. difficile) – основной резистентный патоген. Эта бактерия хорошо себя чувствует в организме людей, в первую очередь, пациентов больниц, которые в течение длительного времени получают антибактериальную терапию. Из-за того, что бактерия подвергается воздействию большого количества антибиотиков, она очень устойчива к лечению. На данный момент большая часть случаев заражения C. difficile приходится на больницы, и, что самое ужасное, число этих случаев растет в экспоненциальном режиме. Заболевание сопровождается острой диареей и воспалением толстого кишечника[8]; не исключен летальный исход.


