
О. О. Гоглова
Биомедицинская этика
Функции морали
В понимании сущности морали важную роль играет выявление ее функций.
• Мораль регулирует все сферы жизнедеятельности человека (чего нельзя сказать о праве или политике).
• Мораль предъявляет к человеку максимальные требования, требует от него равнения на нравственный идеал, который сам по себе недостижим.
Тема 2. Сущность биоэтики
Понятие биоэтики
Термин bioethics образован от bios (греч.) – «жизнь» и ethica (греч.) – «этика», то есть дословно обозначает «этика жизни».
Попытаемся разобраться в сущности этого понятия. По сути, оно означает жизнь и мораль или жизнь в морали, жизнь в рамках морали. И в этом смысле можно было бы ограничиться сугубо или чисто философским пониманием жизни. Но термин «биоэтика» ввел американский онколог Ван Ренселлер Поттер.

В 1971 году выходит его книга «Биоэтика: мост в будущее». В ней биоэтика рассматривается автором как наука, объединяющая биологию и этику для решения проблемы выживания человека как биологического вида при обеспечении достойного качества жизни. Дословно – это наука, выполняющая роль моста между биологией и этикой. Причем этот мост рассматривался как мост в будущее в том смысле, что изучаемые биоэтикой проблемы являются перспективными.
Вводя данное понятие, Поттер подчеркивал, что биоэтика должна стать «новой дисциплиной, соединяющей в себе биологические знания и познание системы человеческих ценностей. «Я выбрал, – писал он, – корень bio для символизации биологического знания, науки о живых системах, и ethica для символизации познания системы человеческих ценностей».
Научно-технический прогресс, по мнению Поттера, приводит к разрыву между двумя областями знаний – естественно-научной и гуманитарной. Разрыв между этическими ценностями и биологическими основами угрожает человечеству и самому существованию жизни на Земле. Инстинкта выживания самого по себе оказалось недостаточно, именно поэтому потребовалась биоэтика, которую он назвал наукой выживания.
Развитие нового знания, новой науки должно было выработать новую методологию, с помощью которой можно было бы разумно использовать научно-технические знания для улучшения жизни будущих поколений. Биоэтика должна была сыграть роль моста между практикой внедрения естественно-научных знаний и этическими ценностями. Это междисциплинарное направление, в центре которого находятся проблемы защиты прав и свобод человека от возможного негативного воздействия со стороны медицины.
В понимании Поттера, биоэтика сосредотачивается не только на человеке, она распространяется на всю биосферу, животный и растительный мир, а именно на всякое научное вмешательство человека в жизнь как таковую. Это концепция «глобальной биоэтики», охватывающая как биосферу, так и человека и их взаимодействие друг с другом в ближайшей и отдаленной перспективе.
Наряду с концепцией Поттера получает развитие концепция голландского акушера Андре Хеллегерса. Он занимался исследованиями в области демографии, являлся основателем Института этики им. Кеннеди. Он рассматривал биоэтику как науку, объединяющую медицину, философию и этику.
Именно Хеллегерс первым в университетском мире вводит биоэтику в область биомедицинских наук. Именно его концепция биоэтики стала преобладающей. Биоэтику большинство ученых начали рассматривать как особую дисциплину, объединяющую медицинские и этические познания. Таким образом, новый термин «биоэтика» подменил собой понятие «врачебная мораль». Точнее сказать, биоэтика включила в себя врачебную мораль, но это была этика взаимоотношений между врачом и пациентом на новом историческом этапе.
С 80-х годов XX века на Западе выносят на публичное обсуждение проблемы, которые характеризуются как биоэтические. Это проблемы, вызванные развитием биомедицинских технологий (генетические, репродуктивные, трансплантологические). Наиболее активно обсуждают эвтаназию, аборт, контрацепцию и стерилизацию, новые технологии зачатия и вынашивания ребенка (суррогатное материнство), трансплантацию. Обсуждение этих проблем было связано с новыми подходами к вопросам зарождения жизни человека и его смерти. По сути, биоэтика занимается этическими проблемами в медицине, связанными с жизнью и смертью.
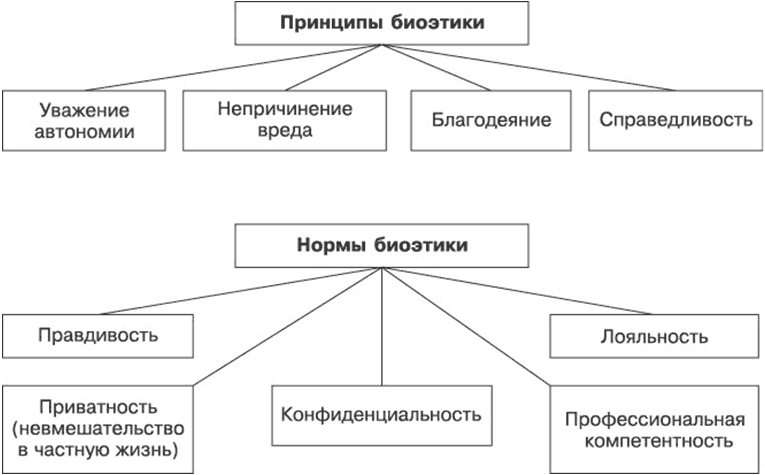
Задачи, принципы и нормы биоэтики
Задачи биоэтики следующие.
• Гуманизация воспитания и образования. Это не что иное, как развенчание антропоцентрической и утверждение биоцентрической концепции. Антропоцентрическая концепция ставит человека в центр мироздания, биоцентрическая концепция отводит человеку место как равному среди равных элементов живого мира.
• Сохранение здоровых экосистем. Действительно, живое вещество биосферы и его компоненты нуждаются в сохранении и поддержании условий для постоянного воспроизводства как непременные части великого биологического круговорота, создающего и поддерживающего жизнь на планете Земля.
• Воспитание и укрепление у медицинского работника таких нравственных принципов, которые будут способствовать наиболее быстрому и эффективному выздоровлению больного.
• Этическое регулирование научных исследований. Речь идет прежде всего об исследованиях, проводимых на людях. Широкий размах этих исследований требует их регламентации для минимизации риска для испытуемых и защиты их прав, здоровья и достоинства.
• Повышение уровня требований к медицине и здравоохранению.
• Совершенствование законодательства по биоэтическим проблемам.
Причины выделения биоэтики в самостоятельную дисциплину
Биоэтика как самостоятельная наука находится на стыке этики, медицины и права, где медицинский, правовой и этический аспекты имеют равную значимость.
Развитие медицины послужило причиной возникновения новых сложнейших проблем. Например, более широкие возможности медицины по продлению жизни умирающего человека стали причиной проблемы эвтаназии, которая включает в себя этический аспект: поддерживая умирающего, медики борются за жизнь или проводят эксперимент (скажем, изучают действие медикаментов), продлевая при этом страдания умирающего. Нельзя исключить здесь и правовую сферу: необходимо обеспечить защищенность самих медиков от обвинений в убийстве, исключить преступное применение эвтаназии при отсутствии медицинских показаний для этого и т. д. Важную роль будет играть и психология, требующая индивидуального подхода к каждому конкретному случаю.
Высшая цель медицинской науки – дать людям знания. Высшая цель медицинской практики – опираясь на знания, добытые наукой, удовлетворить потребности человека и общества в сохранении и поддержании здоровья и самой жизни. Высшая цель биоэтики – разрешать противоречия между интересами личности и общества, возникающие в ходе прогресса науки и медицинской практики. Таким образом, этика является мерой и критерием разрешения конфликта интересов, возникающих в процессе прогресса науки.
Биоэтика основывается на уважении к жизни вообще и уважении достоинства каждого конкретного человека. Интересы человека в любом случае должны быть поставлены выше интересов науки и общества. Формирование биоэтики связано с осознанием опасности технократического мышления в медицине, поскольку возникла опасность использования человека в качестве объекта наблюдения, экспериментирования и манипулирования.
Прежде всего следует отметить бурное развитие во второй половине XX века фундаментальных медико-биологических наук. Практически закончено изучение структуры генома человека, что само по себе является крупным научным событием. Возникли новые направления генетики. Огромное развитие получила клеточная биология. Идут исследования в области молекулярной иммунологии, расшифрованы механизмы клеточной кооперации. Расшифровано множество механизмов нейроэндокринной регуляции физиологических функций организма.
На стыке иммунологии и генетики в 60-х годах XX столетия появилась трансплантология. В последние годы быстро развивались реаниматология и анестезиология, что явилось условием возникновения новых направлений в современной хирургии: сердечной, сосудистой, пластической и др. Появились иммунофармакология, эффективные методы очистки или замены жидких сред организма – гемокоррекция и т. д.
Сделаны решительные шаги на пути использования эмбриональных клеток для выращивания тканей и отдельных органов для трансплантации. Начато клиническое применение клеток костного мозга для лечения болезней крови, особенно с использованием стволовых клеток, полученных из пуповинной крови новорожденных.
Огромный прогресс достигнут в области фармакологии, компьютерных методов синтеза лекарственных препаратов. Появилась генная фармакология, успешно разрабатываются искусственные вакцины.
Отличительной чертой современной теоретической науки является ее активное, нередко агрессивное внедрение в клиническую медицину. Одной из отличительных особенностей многих новых технологий является неопределенность последствий их применения, а порой явная опасность их внедрения в практику. Наиболее угрожающим с социальной точки зрения является основанное на современной генетике развитие евгеники – искусственного выращивания людей с заданными или желательными свойствами.
Не менее сложной по своим морально-этическим, социальным и экономическим последствиям представляется реальность значительного продления жизни людей (до 150 лет в XXI веке). Предпосылками успешного решения проблемы долголетия являются не только новые возможности профилактики и лечения большинства болезней человека, но и открытия молекулярной биологии (например, «бессмертие» раковых клеток). Особую тревогу вызывает быстрый прогресс генной фармакологии, направленной на регулирование функций генов. Быстрое и недостаточно контролируемое внедрение таких препаратов в клиническую практику может привести к трагическим последствиям для человечества.
Надежно ли защищено человечество от ошибок и просчетов медико-биологической науки, от возможности применения достижений науки во вред человеку? Проблема незащищенности человека стоит довольно остро. Истории известно немало примеров этого.
Нюрнбергский процесс 1947 года над 23 немецкими учеными-медиками показал, что морально-этическая преграда, отделяющая добро от зла, и клятва Гиппократа не явились препятствием для немецких врачей, проводивших опыты над военнопленными. Одним из важнейших положений Нюрнбергского кодекса явился запрет на проведение опытов на человеке без его добровольного согласия.
Одна из важнейших причин выделения биоэтики в самостоятельную дисциплину и формирования биоэтической проблематики – это новое понимание взаимоотношений между врачом и пациентом. В 50–60-х годах ХХ века входят в употребление термин informed consent и соответствующая ему практика признания обязанности врача сообщать пациенту полную и достоверную медицинскую информацию. Речь идет о гораздо более широкой, чем ранее, трактовке прав пациента. Это право на уважение автономии человеческой личности, право на получение информации о диагнозе и прогнозе состояния, право участвовать в принятии решений о выборе лечения вплоть до отказа от лечения вообще. Многие из этих прав носят не гражданский, а этический характер.
Проблемы российского общества, связанные с биоэтикой
В настоящее время следует выделить несколько характерных для российского общества крупных проблем, требующих решения. Биоэтика имеет непосредственное отношение к этому.
В России все еще не приостановлена депопуляция: уровень смертности населения превышает уровень рождаемости. При всей сложности этой проблемы, связанной с социальными и экономическими проблемами, следует заметить, что сегодня в стране не обеспечено в полной мере одно из коренных требований Конвенции[3] о предоставлении «равной доступности медицинской помощи надлежащего качества» (далее – Конвенция) (гл. 1, ст. 3 Конвенции).
Приобретает остроту противоречие между современными возможностями медицины и их применением на практике. Спасительные операции по шунтированию коронарных сосудов, гемодиализ, лекарственная терапия лейкозов и т. п. стали доступными лишь незначительному количеству пациентов. Эффективная профилактика атеросклероза с помощью приема препаратов из группы статинов практически недоступна из-за крайне высокой стоимости этих лекарств. Вряд ли этично ориентировать людей на помощь, ограниченную обязательным минимумом, а не «в соответствии с существующими профессиональными требованиями и стандартами» (гл. 1, ст. 4 Конвенции).
Наше общество, видимо, еще не готово полностью принять правила информированного согласия, особенно в письменной форме. Сложно представить себе ситуацию, при которой умирающий больной дает письменное согласие на изъятие у него того или иного органа для целей трансплантации.
Вряд ли возможно преодолеть патерналистский тип взаимоотношений врача и пациента в нашем обществе. Нам пока чужды договорные отношения врача и пациента по типу купли-продажи или даже принятие совместно с больным плана лечения после детального обсуждения существа заболевания. Очень сложен вопрос о врачебной тайне. С одной стороны, недопустимо разглашение врачом тайны заболевания пациента, с другой – недопустимо сокрытие от компетентных органов наличия у пациента опасных для окружающих заболеваний, например СПИДа, сифилиса и т. п. Не исключается возможность использования данных генетического анализа в дискриминационных целях (при найме на работу, страховании и т. п.).
Лекарственная терапия, лежащая в основе лечения большинства заболеваний, требует особого внимания современного общества. Свободная продажа лекарств в аптеках, бесконтрольный прием препаратов или ошибки в прописях привели к тому, что около четверти всех заболеваний в мире так или иначе связаны с приемом лекарств. Около 60 % лекарств оказываются бесполезными. Особую опасность представляют препараты, прямо направленные на супрессию или стимулирование генетических механизмов. Беспокойство вызывают огромное финансовые возможности фармацевтических компаний, которые умело используют рекламу, а также дешевый испытательный полигон в виде населения бедных стран. Большой вред населению приносят расплодившиеся в последние годы знахари, парапсихологи, шарлатаны и просто недобросовестные врачи, применяющие сомнительные, вредные или бесполезные препараты или методы лечения. Поэтому необходимо проводить тщательную этическую экспертизу с использованием методов доказательной медицины (метаанализ) всех новых способов лечения, прежде чем допускать их в клиническую практику.
С учетом накопленного собственного опыта, а также опыта других стран представляется целесообразным решить ряд организационных вопросов. Назрела необходимость создания центрального органа по координации работы региональных комитетов. Такой центральный комитет при правительстве или президенте должен решать стратегические проблемы биоэтики, в первую очередь связанные с прогрессом генетики, геномики, фармакологии, трансплантологии, биотехнологии, клонирования и т. д. Безусловно, необходимо создавать комитеты по биоэтике во всех регионах страны, а также в крупных больницах и научно-исследовательских институтах. Необходимо также организовать постоянно действующий семинар или школу по биоэтике для повышения квалификации преподавателей вузов и руководителей комитетов по биоэтике.
Внедрение практической биоэтики
Можно обозначить пять направлений внедрения в нашей стране биоэтики как социального института.
1. Широкое обсуждение проблем биоэтики в средствах массовой информации.
2. Образование биоэтических комитетов.
3. Законодательное регулирование биоэтич. проблем.
4. Биоэтическое образование.
5. Научно-исследовательское направление.
Обсуждаются такие темы, как новые медицинские открытия и биотехнологии, формирование политики и распределения ресурсов в области здравоохранения, судебные разбирательства по медицинским вопросам и т. д.
Принятие целого ряда законов РФ, направленных на защиту основных прав граждан в области здравоохранения. Основным является Закон «Об основах охраны здоровья граждан в Российской Федерации», принятый Государственной Думой 1 ноября 2011 года и заменивший аналогичный закон 1993 года.
Принятие Закона «О транс плантации органов и (или) тканей человека» (1992) с дополнениями, внесенными в 1999 году: «О донорстве крови и ее компонентов», «О медицинском страховании», «О психиатрической помощи», «О лекарственных средствах», «Об иммунопрофилактике» и др. В настоящее время рассматриваются законы о клонировании человека и о генетике.
Было бы глубочайшим заблуждением сводить все проблемы взаимоотношений врача, пациента и общества к своду законов, административному и уголовному праву. Как заметил философ В. Ильин: «Право не должно быть оторвано от духовной жизни общества, оно должно опираться на нормы морали и справедливости». Вот почему так важно этическое воспитание общества, разумное соотношение морали, совести, справедливости, то есть этики, и законодательства, то есть права.
В 1996 году Парламентская Ассамблея Совета Европы приняла Конвенцию по защите прав и достоинств человека в связи с применением биологии и медицины, к которой в настоящее время присоединилось большинство стран Европы. Современный список международных рекомендаций, деклараций, кодексов, резолюций и других документов, отражающих эволюцию реакции правительственных и неправительственных организаций и ассоциаций по биоэтике, насчитывает более 250 изданий.
Число нормативных актов по вопросу этики и соблюдения прав человека в биомедицинских исследованиях, принятых на уровне отдельных государств, не поддается исчислению и в последние десятилетия имеет выраженную тенденцию к росту. Однако центральное место среди множества документов принадлежит Хельсинкской декларации, принятой Всемирной медицинской ассоциацией (ВМА) в 1964 году, пересмотренной и дополненной в 1975 году (Япония), 1983 году (Италия), 1989 году (Гонконг), 1996 году (Южная Африка).
Хельсинкская декларация, вобравшая в себя весь мировой опыт этического содержания биомедицинской практики, завоевала авторитет и признание всей медицинской общественности, став каноном этичности любого исследования в области медицины. Эта декларация является всеобъемлющим международным документом о нормах поведения при исследованиях, в которых принимает участие человек, устанавливает этические принципы для врачей, проводящих исследования, определяет первостепенную значимость этической защиты участника исследования путем независимой этической экспертизы и информированного согласия субъектов исследования.
Современная концепция этики биомедицинских исследований с позиций морального регулирования отношений прав человека и человечества в целом на получение всех преимуществ от успеха научных разработок и одновременно гарантий от ущерба и риска их внедрения сформировалась только в середине XX века, однако международное признание имеют и ряд документов XIX века и начала XX века. Среди документов XIX века выделяют этические кодексы.
Важное место занимает также проблематика, связанная с этическим и правовым регулированием научных исследований. Эту роль должны выполнять биоэтические комитеты разных уровней. Практика создания биоэтических комитетов берет свое начало на Западе. Здесь биомедицинские комитеты формируются при больницах, в их функции входит рассмотрение и принятие решений по каждому конкретному случаю. Организуются биоэтические комитеты также при медицинских факультетах университетов, они контролируют исследовательскую деятельность. При всех биомедицинских исследовательских учреждениях США, финансируемых государством, существуют комиссии, осуществляющие этическое регулирование исследований. Без одобрения этих комиссий невозможно финансирование исследовательского проекта. В состав биоэтических комитетов входят врачи, средний медицинский персонал, юристы, священники, философы, биоэтики, представители населения той территории, где находится больница.
В 90-х годах XX века в нашей стране были созданы пять центральных комитетов по биоэтике. Первым в 1993 году был сформирован Национальный комитет по биоэтике Российской академии наук. Затем были организованы комитеты при Президиуме Российской академии медицинских наук, Российской медицинской ассоциации, Ассоциации врачей и Министерстве здравоохранения Российской Федерации. В некоторых НИИ и больницах созданы местные комитеты (в Российском центре хирургии, НИИ акушерства и гинекологии, Институте скорой помощи и др.).
В 2000 году «Биоэтика» включена в перечень обязательных дисциплин для студентов медицинских вузов.
Биоэтика стала широкой междисциплинарной исследовательской областью, в которой сотрудничают философы-этики, педагоги, теологи, юристы, медики, биологи. Наиболее известные биоэтические центры – Растингский центр близ Нью-Йорка, Институт этики им. Кеннеди при Джорджтаунском университете в Вашингтоне.


