
Галина Гальперина
Лечение болезней щитовидной железы
Введение
В последние годы значительно увеличилось количество людей, имеющих различные нарушения в работе щитовидной железы: эндемический и диффузный токсический зоб, аутоиммунный тиреоидит, онкологические заболевания и др. Во многом это связано с ухудшением экологической обстановки, увеличением радиоактивного фона во многих районах земного шара и значительным снижением на фоне этих неблагоприятных факторов иммунной защиты человеческого организма.
Не последнюю роль в развитии заболеваний щитовидной железы играют неправильное питание населения (в частности, употребление в пищу продуктов, содержащих канцерогенные вещества), недостаток йода в организме и отсутствие плановых профилактических мероприятий в йоддефицитных районах.
Провоцирующими факторами являются также стрессовые ситуации, избежать которых современному человеку подчас не представляется возможным. Стрессы, ведущие к чрезмерному нервному напряжению, нередко становятся причиной развития заболеваний щитовидной железы, однако в большинстве случаев нервные срывы вызывают обострение ранее незаметных симптомов той или иной болезни.
В некоторых случаях причинами развития эндокринных заболеваний выступают генетические аномалии, нарушения в работе иммунной системы, воспалительные и опухолевые процессы в организме, нарушения кровоснабжения, травмы, поражения различных отделов нервной системы и повышенная чувствительность тканей к гормонам.
Патологии эндокринной системы проявляются в виде гиперфункции, гипофункции или дисфункции желез внутренней секреции. При любых нарушениях функционирования щитовидной железы отмечаются патологические изменения в работе всей эндокринной системы организма, которые, в свою очередь, приводят к развитию различных заболеваний.
Одним из способов лечения заболеваний щитовидной железы является фитотерапия. Применение в лечебных целях растительных препаратов необходимо сочетать с индивидуально подобранной калорийной диетой, позволяющей восполнить недостаток в организме йода и минеральных веществ.
Нередко случается, что эндокринологи, обнаружив у пациента изменения в щитовидной железе и не обследовав его соответствующим образом, настаивают на полном или частичном удалении этого органа. Однако оперативное вмешательство – это далеко не самый лучший способ лечения.
Дело в том, что после удаления щитовидной железы подобрать эффективную гормонозаместительную терапию достаточно сложно. При этом должны быть учтены не только ежедневная дозировка препаратов (неправильная дозировка чревата серьезными осложнениями), но и состояние пациента, время года, климатические условия, а также ряд других изменчивых факторов.
Гормональные препараты, которые многие эндокринологи назначают пациентам с нарушениями функции щитовидной железы, также не всегда являются лучшим средством лечения. Так, при нормальном показателе содержания в организме гормонов щитовидной железы и гипофиза гормональная терапия оказывается неэффективной, более того, она даже может привести к печальным последствиям – гиперфункции щитовидной железы. В этом случае железа начинает вырабатывать чрезмерное количество гормонов, в результате происходит перенасыщение ими организма, сопровождающееся угнетением функций тех или иных систем (сердечно-сосудистой, нервной), а иногда и перерождением обычных клеток щитовидной железы в злокачественные.
Сегодня болезни щитовидной железы занимают лидирующее место среди заболеваний эндокринной системы, поэтому их лечению и профилактике посвящено большое количество литературы. Однако следует напомнить, что лечением этих заболеваний должен заниматься только специалист – врач-эндокринолог. И прежде чем начать использовать ту или иную методику лечения, необходимо проконсультироваться с врачом.
Глава 1
Анатомия и физиология щитовидной железы. Ее роль в жизни человека
Эндокринная система представляет собой сложный механизм с прямыми и обратными связями между железами внутренней секреции, производимыми ими биологически активными веществами (гормонами), всеми органами и системами организма и окружающей средой.
Эндокринные железы делятся на центральные, расположенные в головном мозге (гипоталамус, эпифиз, гипофиз), и периферические (поджелудочная железа, надпочечники, вилочковая железа, щитовидная железа, околощитовидные железы, половые железы – яички у мужчин и яичники у женщин).
Своеобразными эндокринными железами можно назвать сердце, почки, печень, стенки желудочно-кишечного тракта, в которых расположены эндокринные клетки, а у беременных женщин – еще и плаценту.
Особые гормоны вырабатывают органы, входящие в состав центральной нервной системы (речь идет о нейрогормонах), и потовые железы (так называемые феромоны). Поступая в кровь, гормоны воздействуют на ткани и органы, тем самым они поддерживают гомеостаз (относительно динамичное постоянство состава и свойств крови) и уравновешивают все процессы, происходящие в организме.
На сегодняшний день известно более 50 различных гормонов: адреналин (вырабатывается надпочечниками), инсулин (производится поджелудочной железой), половые (гонадотропные) гормоны, эндорфины (вырабатываются гипофизом) и др.
Все железы эндокринной системы взаимодействуют между собой, поэтому нарушения в работе хотя бы одной из них приводят к изменениям во всем организме.
Главным органом эндокринной системы, отвечающим за деятельность желез, является гипоталамус. К нему в виде нервных импульсов, гормонов эпифиза и различных веществ, производимых другими отделами центральной нервной системы, поступает информация о состоянии организма и окружающей среды. В ответ на это гипоталамус производит гормоны, регулирующие работу гипофиза и периферических эндокринных желез.
Необходимо сказать, что на мембранах клеток так называемых органов-мишеней имеются молекулы-рецепторы, соответствующие молекулам тех или иных гормонов. Рецепторы, улавливая малейшие колебания уровня гормонов в крови, посылают сигналы железам внутренней секреции, которые, в свою очередь, увеличивают или снижают свою активность, возвращая таким образом уровень исходного гормона к нормальному значению.
По достижении положительного результата активность эндокринных желез также возвращается к исходному уровню.

Железы внутренней секреции: 1 – эпифиз; 2 – гипоталамус; 3 – гипофиз; 4 – околощитовидные железы; 5 – щитовидная железа; 6 – вилочковая железа; 7 – поджелудочная железа; 8 – надпочечники; 9 – яичник; 10 – яичко
Щитовидная железа (в народе ее называют щитовидкой) занимает важное место в эндокринной системе позвоночных животных и человека. Наряду с другими железами внутренней секреции, она отвечает за выработку гормонов, участвующих в регуляции обмена веществ и других происходящих в организме процессов.
Разговор о щитовидной железе требует владения специальной медицинской терминологией, начинающейся с приставок «тиро-», или «тирео-», «гипер-» и «гипо-».
«Тирос» переводится с греческого как «щит», «гипер» – «много, избыток, повышение», «гипо» – «мало, небольшое количество, снижение».
Щитовидная железа представляет собой непарный орган весом 10–30 г (такова масса железы взрослого человека), напоминающий по форме бабочку и расположенный на переднебоковой поверхности шеи, в области гортанных хрящей и верхней части дыхательного горла (трахеи).
Щитовидная железа образуется двумя долями и соединяющим их перешейком. Иногда от перешейка или одной из долей может отходить добавочная, пирамидальная доля, представляющая собой длинный отросток, достигающий верхней части щитовидного хряща или подъязычной кости. Наличие пирамидальной доли не считается патологией, а является индивидуальной особенностью человека. Как правило, щитовидная железа легко прощупывается (исключение составляют люди с хорошо развитой шейной мускулатурой или большим слоем подкожно-жировой клетчатки). Увидеть же этот орган невооруженным глазом можно только у очень худых людей и пациентов эндокринолога, страдающих гиперфункцией щитовидной железы.
Щитовидная железа покрыта соединительной тканью, пронизанной нервными окончаниями, кровеносными и лимфатическими сосудами.
Кровоснабжение этого органа осуществляется за счет четырех основных артерий – двух верхних щитовидных, отходящих от наружных сонных, и двух нижних щитовидных, тянущихся от щитошейного отдела подключичных артерий. У некоторых людей может присутствовать дополнительная непарная артерия, отходящая от дуги аорты или безымянной артерии.
Отток крови от щитовидной железы осуществляется по парным венам, соответствующим артериям. Этот орган интенсивно снабжается кровью, при этом кровоток в нем (в пересчете на 1 г ткани) составляет 4–6 мл/мин/г и несколько превышает кровоток в почках (3 мл/мин/г), сердце и головном мозге.
Лимфатическая система щитовидной железы образуется лимфатическими сосудами, впадающими в щитовидные, предгортанные, пред– и паратрахеальные лимфатические узлы, объединенные в группу глубоких шейных лимфоузлов.
Нервные окончания щитовидной железы являются ветвями симпатического и блуждающего нервов (верхний и нижний гортанные нервы, принимающие участие в иннервации гортани). Повреждение во время операции на щитовидной железе блуждающего нерва (особенно возвратного гортанного нерва, проходящего по борозде между трахеей и пищеводом) нередко приводит к параличу голосовых связок и утрате способности говорить.
Соединительно-тканные прослойки, покрывающие щитовидную железу, делят ее на дольки, состоящие из микроскопических замкнутых пузырьков – фолликулов, стенки которых выстланы однослойным кубическим эпителием.
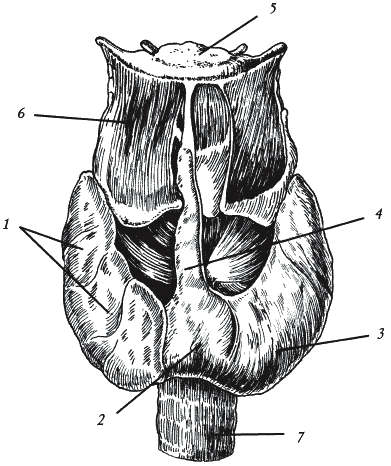
Строение щитовидной железы: 1 – правая доля; 2 – перешеек; 3 – левая доля; 4 – пирамидальная доля; 5 – подъязычная кость; 6 – щитоподъязычная мышца; 7 – трахея
Полости фолликулов заполнены студенистой массой – коллоидом, являющимся продуктом выделения эпителиальных клеток. Коллоид состоит из различных белковых соединений: онуклеина, протеидов, тиреоглобулина, цитохром-оксидазы, а также из сложных йодсодержащих гормонально активных соединений и промежуточных продуктов их образования.
В формировании фолликулов участвуют клетки трех типов:
– А – активные клетки, выстилающие фолликул и достигающие его просвета. Они принимают непосредственное участие в метаболизме йода и синтезе тиреоидных гормонов;
– В – камбиальные (слабо дифференцированные) клетки, на основе которых формируются новые клетки типа А;
– С – парафолликулярные клетки, единично расположенные между фолликулярными клетками и не достигающие просвета фолликула. Принимают участие в синтезе тиреокальцитонина – гормона, продуцируемого клетками типа В и принимающего участие в регуляции обмена кальция – химического элемента, являющегося основным материалом для построения костей скелета и проведения импульсов в нервной и мышечной тканях.
Совместно с паратгормоном, производимым околощитовидными железами, тиреокальцитонин регулирует содержание кальция и фосфора в организме и стимулирует выведение избытка этих веществ из организма почками.
Продуктами секреторной деятельности активных клеток щитовидной железы (клеток типа А) являются тиреоидные гормоны: тироксин, или тетрайодтиронин (Т4), в состав молекулы которого входят четыре атома йода, и трийодтиронин (Т3), молекула которого имеет в своем составе три атома йода.
Тироксин был открыт в 1914 г. американским ученым Э. Кендаллом, а спустя 13 лет англичанин Ч. Гаррингтон предпринял первую попытку синтезировать этот гормон.
Необходимо отметить, что синтез тиреоидных гормонов осуществляется только при наличии необходимого количества йода, поступающего в организм из окружающей среды с пищей водой, и аминокислотного компонента – тирозина.
Биосинтез тиреоидных гормонов происходит в три фазы: сначала в виде органических и неорганических соединений йод поступает в организм. В форме йодидов он всасывается в кровь и кровотоком разносится по всем тканям.
Затем, достигнув щитовидной железы, под действием пероксидазы и цитохромоксидазы йодиды начинают расщепляться на элементарный йод. Происходит присоединение йода к белку, то есть образуются монойодтирозин и дийодтирозин.
Заключительный этап – процесс конденсации – образования биологически активных йодированных гормонов Т3 и Т4.
Деятельность щитовидной железы контролируется центральной нервной системой через гипоталамо-гипофизарную систему.
В гипоталамусе происходит выработка тиреотропин-рилизинг гормона (ТРГ), который при попадании в гипофиз стимулирует выработку тиреотропного гормона (ТТГ). Достигая с током крови щитовидной железы, этот гормон активизирует ее деятельность – стимулирует синтез и выделение основных гормонов щитовидной железы – тироксина (Т4) и трийодтиронина (Т3).
Гормоны щитовидной железы повышают интенсивность окислительных реакций в клетках, при этом они оказывают непосредственное воздействие на процессы, происходящие в митохондриях, клеточной мембране и клеточном ядре.
Между щитовидной железой, гипофизом и центральной нервной системой существует и обратная связь. Избыток йодсодержащих гормонов приводит к снижению тиреотропной функции гипофиза, а недостаток – наоборот, к активной выработке ТТГ, что, в свою очередь, вызывает усилении функции щитовидной железы и иногда приводит даже к диффузной или узловой гиперплазии. Щитовидная железа оказывает значительное влияние на все процессы, происходящие в живом организме: продуцируемые этим органом гормоны стимулируют обмен веществ и контролируют вес тела; они также регулируют практически все процессы в организме: дыхание, прием пищи, движение, сон, а также частоту сердцебиения, работу половой системы и др.
При снижении функции щитовидной железы и уменьшении выработки тиреоидных гормонов в детском возрасте отмечается прекращение роста. Если не предпринять соответствующих мер, ребенок может остаться карликом.
Тиреоидные гормоны активизируют умственную деятельность, они необходимы для нормального физического развития, активного роста и формирования костей скелета, а у женщин – еще и для развития молочных желез.
Тироксин и трийодтиронин поддерживают гормональную возбудимость основных нервных центров и работу сердечной мышцы. Они также участвуют в регуляции водно-солевого баланса и образовании некоторых витаминов (например, выделении витамина А из каротиноидов – оранжевых пигментов растений).
Кроме того, тиреоидные гормоны необходимы для нормального функционирования иммунной системы организма: они стимулируют образование так называемых Т-лимфоцитов, ответственных за борьбу с проникшей в ткани и клетки инфекцией. При удалении щитовидной железы, ее недоразвитии или атрофии отмечается нарушение обмена веществ, понижение уровня сахара в крови, повышение усвояемости углеводов, задержка хлористого натрия и воды в тканях и клетках (как следствие – отечность).
Кроме того, замедляется рост волос, ногти становятся ломкими, а сам человек – апатичным и вялым (уменьшается возбудимость центральной нервной системы).
Отмечается также снижение интеллектуальных способностей, замедление ритма сердечной деятельности, а в детском возрасте – отставание в росте и развитии, задержка окостенения.
Дефицит гормонов щитовидной железы во время беременности приводит к недоразвитию мозга плода и физическим уродствам. У женщин с подобными нарушениями часто рождаются дети-кретины.
Повышенная функция щитовидной железы приводит к резкому увеличению показателя возбудимости центральной нервной системы. Активизируются окислительные процессы в организме, ткани начинают потреблять большее количество кислорода, нарушаются углеводный и жировой обмены, отмечается резкое похудение, обильное потовыделение (при этом из организма выводятся не только вода и продукты переработки, но и необходимые вещества – такие, как кальций и фосфор), ускорение ритма сердечной деятельности и повышение температуры тела.
Щитовидная железа, как уже говорилось ранее, взаимосвязана с другими железами внутренней секреции – половыми и надпочечниками: снижение функции щитовидной железы приводит к недоразвитию половых желез, а чрезмерная активность органа – к снижению активной работы коры надпочечников.







